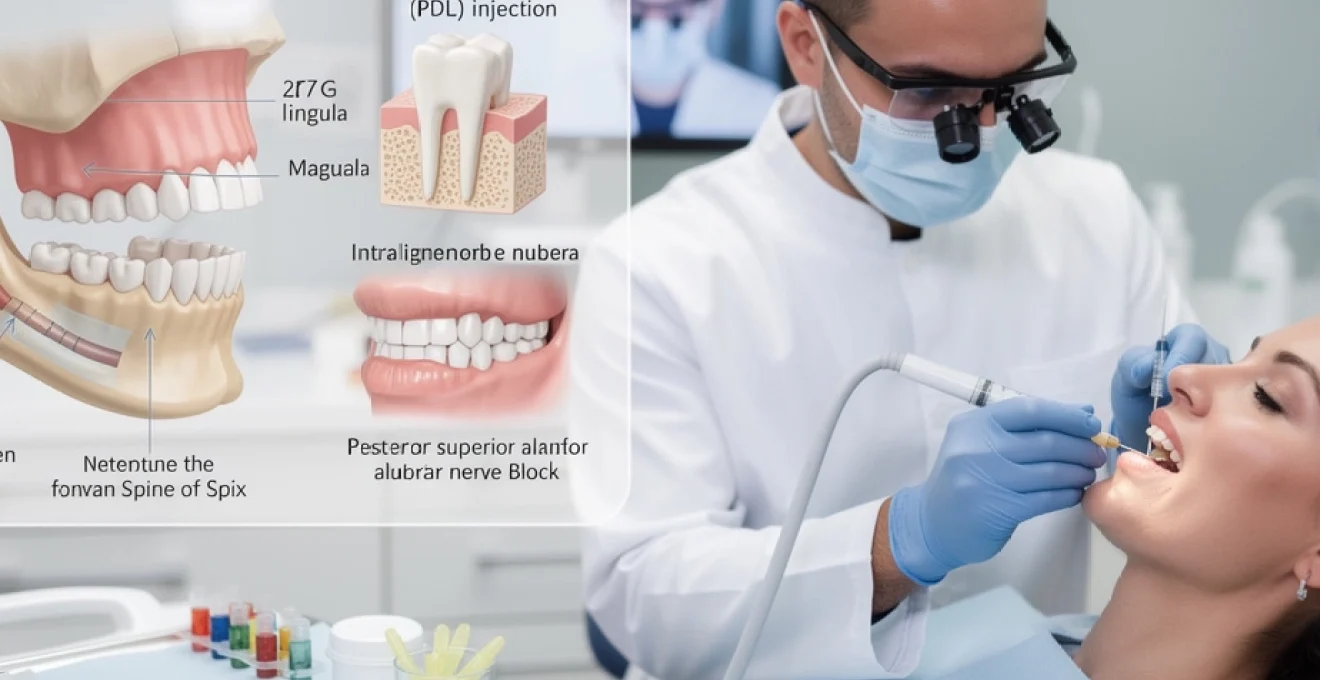
L’anesthésie locale constitue l’un des piliers fondamentaux de la pratique dentaire moderne, permettant aux praticiens de réaliser des interventions complexes dans des conditions optimales de confort pour leurs patients. Cette technique médicale sophistiquée repose sur des principes pharmacologiques précis et nécessite une maîtrise technique rigoureuse pour garantir son efficacité et sa sécurité. Comprendre les mécanismes d’action, les différentes molécules disponibles et les techniques d’administration s’avère essentiel pour tout professionnel souhaitant offrir des soins de qualité. La diversité des situations cliniques rencontrées en cabinet dentaire exige une approche personnalisée, tenant compte des spécificités anatomiques de chaque patient et de la nature de l’intervention envisagée.
Types d’anesthésiques locaux utilisés en odontologie
Le choix de l’agent anesthésique constitue une décision clinique cruciale qui influence directement le succès de l’intervention dentaire. Les anesthésiques locaux modernes appartiennent principalement à la famille des amino-amides, offrant une stabilité chimique supérieure et un risque allergique considérablement réduit par rapport aux amino-esters utilisés historiquement. Ces molécules agissent en bloquant les canaux sodiques voltage-dépendants des membranes nerveuses, interrompant ainsi la propagation de l’influx nerveux et créant une zone d’insensibilité temporaire. La sélection du produit anesthésique dépend de multiples facteurs incluant la durée souhaitée de l’anesthésie, la vascularisation de la zone à traiter, l’état de santé général du patient et la nature de l’acte chirurgical ou conservateur prévu.
Lidocaïne avec épinéphrine : propriétés vasoconstrictrices et durée d’action
La lidocaïne associée à l’épinéphrine représente la référence historique en anesthésie dentaire, combinant efficacité anesthésique et contrôle hémostatique. Cette association synergique permet d’obtenir une anesthésie profonde durant 60 à 90 minutes pour les tissus mous et 30 à 60 minutes pour la pulpe dentaire. L’épinéphrine, utilisée à des concentrations de 1:100 000 ou 1:200 000, induit une vasoconstriction locale qui prolonge la durée d’action de la lidocaïne en retardant sa résorption systémique. Cette propriété vasoconstrictrice facilite également l’hémostase lors d’interventions chirurgicales, créant un champ opératoire plus sec et améliorant la visibilité. Cependant, l’utilisation de vasoconstricteurs nécessite des précautions particulières chez les patients présentant certaines pathologies cardiovasculaires ou prenant des médicaments incompatibles.
Articaïne HCl : pénétration osseuse et efficacité en dentisterie conservatrice
L’articaïne hydrochloride s’est imposée comme une alternative de choix grâce à sa capacité de diffusion osseuse remarquable, particulièrement appréciée pour les interventions sur les dents postérieures mandibulaires. Cette molécule présente un coefficient de partition lipidique élevé, facilitant sa pénétration à travers les structures osseuses corticales denses. Sa concentration habituelle de 4% avec épinéphrine 1:100 000 permet d’obtenir une anesthésie efficace même lors d’injections par infiltration vestibulaire au niveau mandibulaire, technique traditionnellement moins fiable avec d’autres anesthésiques. L’articaïne présente également l’avantage d’une métabolisation tissulaire locale
et d’une élimination plasmatique rapide, ce qui réduit le risque d’accumulation systémique, notamment lors de séances prolongées ou de multiples injections. En dentisterie conservatrice, l’articaïne est particulièrement indiquée pour les restaurations profondes, les dévitalisations et les actes sur les molaires, où une excellente analgésie pulpaire est requise. Sa durée d’action est généralement de 60 à 75 minutes au niveau pulpaire, avec un retour progressif de la sensibilité des tissus mous en 2 à 3 heures. Comme pour la lidocaïne, la présence d’épinéphrine impose toutefois une évaluation préalable des facteurs de risque cardiovasculaire avant son utilisation systématique.
Mépivacaïne sans vasoconstricteur : indications chez les patients cardiaques
La mépivacaïne, souvent utilisée à une concentration de 3% sans vasoconstricteur, occupe une place privilégiée chez les patients pour lesquels l’utilisation d’épinéphrine est déconseillée. Son faible effet vasodilatateur intrinsèque permet d’obtenir une durée d’action satisfaisante, de l’ordre de 20 à 40 minutes sur la pulpe dentaire et jusqu’à 90 minutes sur les tissus mous, sans recourir à un agent vasoconstricteur. Cette caractéristique en fait une option intéressante chez les patients présentant des pathologies cardiaques instables, des troubles du rythme sévères ou prenant certains traitements comme les bêtabloquants non sélectifs.
La mépivacaïne est également indiquée chez les patients hypertendus non contrôlés, ceux atteints d’hyperthyroïdie non équilibrée ou encore chez certains patients âgés polymédiqués, chez qui la prudence est de mise. En pratique clinique, elle est fréquemment choisie pour les actes de courte durée, tels que les obturations simples, les détartrages sous-gingivaux étendus ou les petites interventions chirurgicales. Le praticien doit toutefois garder à l’esprit que l’absence de vasoconstricteur se traduit parfois par un contrôle hémostatique moins performant, nécessitant des mesures complémentaires pour gérer les saignements per-opératoires.
Prilocaïne et félypressine : alternative à l’épinéphrine en chirurgie buccale
La combinaison prilocaïne–félypressine constitue une alternative pertinente lorsque l’épinéphrine est contre-indiquée mais qu’un effet vasoconstricteur modéré demeure souhaitable. La félypressine, analogue synthétique de la vasopressine, agit principalement sur le lit veineux, limitant l’augmentation de la pression artérielle systémique et réduisant ainsi l’impact cardiovasculaire global. Cette association offre une anesthésie d’une durée intermédiaire, généralement suffisante pour la majorité des actes de chirurgie buccale courante, comme les extractions multiples, les résections apicales ou certains gestes parodontaux.
En raison de son mécanisme d’action, la félypressine doit cependant être utilisée avec prudence chez les femmes enceintes en fin de grossesse, en raison d’un potentiel effet utérotonique, ainsi que chez les patients présentant une insuffisance coronarienne sévère. Sur le plan clinique, la prilocaïne avec félypressine se distingue par un bon profil de tolérance et un risque limité de tachycardie réflexe, ce qui peut rassurer les patients anxieux présentant un terrain cardiovasculaire fragile. Comme toujours en anesthésie locale dentaire, un interrogatoire médical approfondi et une adaptation individualisée du protocole demeurent indispensables.
Techniques d’injection et zones anatomiques ciblées
La réussite d’une anesthésie locale en dentisterie ne dépend pas uniquement du choix de la molécule, mais également d’une parfaite maîtrise des techniques d’injection et des repères anatomiques. Un même anesthésique peut se révéler très efficace ou au contraire insuffisant selon la précision du geste et la compréhension des structures nerveuses sous-jacentes. Vous l’aurez constaté en pratique : deux injections identiques en apparence peuvent donner des résultats très différents, simplement en raison d’un léger écart de positionnement ou d’angle d’insertion.
Les principales techniques utilisées en odontologie incluent l’anesthésie par infiltration, les blocs tronculaires et les méthodes complémentaires comme l’intraligamentaire. Chacune vise des zones anatomiques spécifiques : apex radiculaires, nerfs tronculaires, ligaments parodontaux ou foramens postérieurs. Comprendre ces techniques, c’est un peu comme connaître la « carte routière » des nerfs de la sphère buccale : plus la lecture est précise, plus la conduite clinique est fluide et sécurisée.
Anesthésie par infiltration vestibulaire : technique suprapériostée
L’anesthésie par infiltration vestibulaire, dite suprapériostée, constitue la technique de base en dentisterie, particulièrement efficace au maxillaire grâce à la faible densité de l’os cortical. Elle consiste à déposer la solution anesthésique dans la muqueuse vestibulaire, à proximité de l’apex de la dent à traiter, de manière à diffuser vers le nerf terminal et la pulpe dentaire. En termes d’« image », on peut la comparer à l’arrosage d’une zone localisée : l’anesthésique se répand progressivement autour de la racine jusqu’à atteindre les fibres nerveuses.
Sur le plan technique, l’aiguille (souvent 27G ou 30G courte) est insérée dans la muqueuse tendue, à environ 2 à 3 mm au-dessus du collet, avec un angle de 20 à 30° par rapport à l’axe long de la dent. Après une aspiration prudente pour éviter toute injection intravasculaire, l’anesthésique est injecté lentement, à raison d’environ 1 ml par minute, afin de limiter la douleur et la distension tissulaire. Cette technique permet d’anesthésier une ou deux dents adjacentes, ainsi que les tissus mous vestibulaires correspondants, ce qui la rend idéale pour les soins conservateurs et les extractions simples au maxillaire.
Bloc alvéolaire inférieur : repérage de l’épine de spix et angle d’insertion
Le bloc du nerf alvéolaire inférieur (ou bloc tronculaire mandibulaire) est la technique de référence pour l’anesthésie des molaires et prémolaires mandibulaires. Elle vise le nerf avant son entrée dans le canal mandibulaire, au niveau du foramen mandibulaire, situé à proximité de l’épine de Spix. Cette épine osseuse, palpable sur la face médiale de la branche montante, sert de repère anatomique clé pour orienter le point de ponction et la profondeur d’insertion de l’aiguille.
Classiquement, l’aiguille longue 27G est introduite à la jonction du tiers médian et du tiers postérieur de la ligne oblique interne, légèrement au-dessus du plan occlusal des molaires. L’angle d’insertion se fait dans un plan horizontal, orienté de l’incisive controlatérale vers l’épine de Spix, avec une profondeur d’environ 20 à 25 mm selon la morphologie du patient. Après une aspiration rigoureuse, 1,5 à 2 ml d’anesthésique sont injectés lentement. Une bonne anesthésie se traduit par un engourdissement de la lèvre inférieure et de l’hémimandibule correspondante en quelques minutes. En pratique, de nombreuses variables anatomiques peuvent influencer le succès du bloc alvéolaire inférieur, d’où l’importance d’une palpation soignée et d’une adaptation de la technique à chaque patient.
Anesthésie intraligamentaire : technique PDL et contre-indications
L’anesthésie intraligamentaire, ou technique PDL (periodontal ligament), consiste à injecter une petite quantité d’anesthésique directement dans le ligament parodontal, entre la racine de la dent et l’os alvéolaire. Elle vise à obtenir une analgésie localisée très rapide de la dent concernée, sans engourdir largement les tissus mous voisins. On pourrait la comparer à une « micro-cible » : l’agent anesthésique est délivré exactement là où passent les fibres nerveuses péri-radiculaires.
Techniquement, une seringue spécifique à pression contrôlée ou une seringue carpule traditionnelle équipée d’une aiguille courte et fine (30G) est utilisée. L’aiguille est insérée dans le sulcus gingival, à 30 à 40° par rapport à l’axe de la dent, puis glissée le long de la racine jusqu’à ressentir une légère résistance. Une très petite quantité de solution (0,1 à 0,2 ml par site) est injectée sous pression, généralement sur deux à quatre faces de la dent. Cette technique est particulièrement utile en complément d’un bloc ou d’une infiltration insuffisante, ou chez les patients chez qui l’on souhaite limiter l’étendue de l’engourdissement.
Cependant, l’anesthésie intraligamentaire présente certaines contre-indications : elle est déconseillée en cas de maladie parodontale sévère, de poches profondes, de mobilité importante ou sur des dents primaires chez l’enfant, en raison d’un risque potentiel de lésion germinale. De plus, la pression exercée peut provoquer une sensation désagréable, voire une légère douleur post-opératoire transitoire. Utilisée de manière raisonnée et avec une bonne technique, elle reste néanmoins un outil précieux dans l’arsenal de l’anesthésie locale en cabinet dentaire.
Bloc du nerf alvéolaire postéro-supérieur : approche tubérositaire
Le bloc du nerf alvéolaire postéro-supérieur (NAP) est indiqué pour l’anesthésie des molaires maxillaires (sauf parfois la racine mésio-vestibulaire de la première molaire) ainsi que des tissus osseux et gingivaux adjacents. La technique dite tubérositaire consiste à déposer l’anesthésique à proximité des foramens par lesquels émergent les branches du NAP, sur la face postérieure de la tubérosité maxillaire. Cette approche permet de traiter plusieurs dents postérieures avec une seule injection, ce qui est particulièrement intéressant pour les extractions multiples ou les actes prothétiques étendus.
L’aiguille courte 27G est insérée dans le vestibule buccal, au niveau de la muqueuse jugale, au-dessus de la deuxième molaire maxillaire, à environ 45° dans les trois plans de l’espace : vers le haut, l’arrière et l’intérieur. La profondeur d’insertion est généralement de 10 à 14 mm, en prenant soin d’aspirer à plusieurs reprises pour limiter le risque de ponction du plexus veineux ptérygoïdien. L’injection lente de 0,9 à 1,2 ml d’anesthésique permet d’obtenir une analgésie effective des molaires correspondantes en quelques minutes. Une attention particulière doit être portée au risque d’hématome jugal, complication rare mais impressionnante, d’où l’importance de la technique d’aspiration et de la compression immédiate en cas de saignement.
Matériel et instrumentation pour anesthésie dentaire
Une anesthésie locale fiable et sécurisée repose autant sur la compétence du praticien que sur la qualité du matériel utilisé. Seringues, aiguilles, cartouches et anesthésiques topiques constituent un ensemble cohérent, pensé pour optimiser la précision du geste et minimiser l’inconfort du patient. À l’image d’un « kit opératoire », chaque élément a un rôle spécifique : la seringue pour le contrôle de la pression, l’aiguille pour la précision du trajet, la cartouche pour la stabilité de la solution, le gel topique pour réduire la douleur initiale.
La connaissance des caractéristiques techniques de ces instruments permet de choisir les configurations les plus adaptées à chaque situation clinique. Faut-il privilégier une aiguille courte ou longue ? Quel calibre adopter pour limiter la douleur tout en conservant une rigidité suffisante ? Comment conserver correctement les cartouches pour préserver leur efficacité ? Autant de questions pratiques qui conditionnent la qualité de l’expérience anesthésique au fauteuil.
Seringues à aspiration : système carpule et mécanisme de sécurité
Les seringues à aspiration de type Carpule sont devenues le standard en anesthésie dentaire, car elles permettent l’utilisation de cartouches pré-remplies stériles et facilitent l’aspiration de sécurité avant l’injection. Ce système se compose d’un corps métallique ou plastique réutilisable, dans lequel la cartouche est insérée, et d’un piston muni d’un harpon ou d’un système d’accroche permettant de tirer légèrement sur le bouchon de caoutchouc. Cette traction crée une aspiration qui informe immédiatement le praticien de la présence éventuelle de sang dans la lumière de l’aiguille.
Cette étape d’aspiration est capitale pour réduire le risque d’injection intravasculaire, notamment lors des blocs tronculaires mandibulaires ou du bloc du nerf alvéolaire postéro-supérieur. Les modèles modernes de seringues à aspiration intègrent parfois des dispositifs ergonomiques améliorant la prise en main, ainsi que des mécanismes de verrouillage pour prévenir le recul brutal du piston. Un entretien régulier, incluant nettoyage, désinfection et vérification du harpon, est indispensable pour garantir la fiabilité du système Carpule et la sécurité de l’anesthésie locale.
Aiguilles dentaires : calibres 27G et 30G selon la technique d’injection
Le choix du calibre et de la longueur de l’aiguille influe directement sur le confort du patient et la précision de l’injection. En odontologie, les aiguilles de calibre 27G (diamètre légèrement plus important) et 30G (plus fines) sont les plus fréquemment utilisées. Les aiguilles 27G longues sont privilégiées pour les blocs tronculaires comme le bloc alvéolaire inférieur, où une rigidité suffisante est nécessaire pour atteindre des structures profondes sans flexion excessive. À l’inverse, les aiguilles 30G courtes sont idéales pour les infiltrations suprapériostées ou les injections intraligamentaires, où la finesse permet de réduire la douleur liée à la pénétration.
Il existe parfois l’idée reçue selon laquelle une aiguille plus fine serait systématiquement moins douloureuse, mais la réalité clinique est plus nuancée : une aiguille trop flexible peut compliquer le contrôle du trajet et augmenter le nombre de tentatives, ce qui accentue au final l’inconfort. La clé réside donc dans une sélection raisonnée, adaptée à la profondeur et à la zone anatomique ciblée. Le respect des protocoles de remplacement régulier des aiguilles (après un certain nombre de perforations) limite également l’émoussage de la pointe, facteur important de douleur perçue par le patient.
Cartouches anesthésiques : composition et conservation des ampoules
Les cartouches anesthésiques (ou carpules) renferment une solution stérile d’anesthésique local, associée ou non à un vasoconstricteur. Leur composition inclut généralement l’agent anesthésique (lidocaïne, articaïne, mépivacaïne, etc.), un vasoconstricteur éventuel (épinéphrine, félypressine), un conservateur comme le métabisulfite de sodium (en présence d’épinéphrine) et un ajusteur de pH. La compréhension de cette composition est utile pour anticiper les réactions d’intolérance ou les interactions possibles, par exemple chez les patients asthmatiques sensibles aux sulfites.
Sur le plan pratique, les cartouches doivent être conservées à température ambiante stable, à l’abri de la lumière directe et des variations thermiques importantes. Il est déconseillé de les placer au réfrigérateur, car le froid peut augmenter l’inconfort lors de l’injection. Le contrôle systématique de la date de péremption, de l’intégrité du verre, de la limpidité de la solution et de l’absence de fissures ou de bulles anormales fait partie des bonnes pratiques d’asepsie. En cas d’altération, la cartouche doit être éliminée sans hésitation afin de préserver la sécurité du patient.
Anesthésie topique préalable : gels à base de benzocaïne et lidocaïne
L’anesthésie topique, réalisée à l’aide de gels, sprays ou pommades, vise à engourdir la surface de la muqueuse avant l’insertion de l’aiguille. Les produits les plus courants contiennent de la benzocaïne ou de la lidocaïne à faible concentration, appliquées localement sur la gencive sèche pendant une période de 1 à 2 minutes. Cette étape, bien que brève, a un impact considérable sur la perception globale de la séance par le patient, en réduisant significativement la douleur liée à la piqûre initiale.
Au-delà de l’effet physiologique, l’anesthésie topique possède aussi une dimension psychologique importante : elle rassure particulièrement les patients anxieux et les enfants, en donnant l’impression que « tout a été fait » pour éviter la douleur. Il convient toutefois d’en respecter les limites : la profondeur d’action reste superficielle et ne remplace en aucun cas l’anesthésie injectable pour les actes invasifs. Une application parcimonieuse, en évitant les excès de produit susceptibles de diffuser dans la gorge, permet de limiter les sensations d’engourdissement gênantes ou les réactions d’intolérance locale.
Protocole clinique et temps d’installation anesthésique
Le déroulement d’une anesthésie locale efficace suit un protocole clinique bien codifié, allant de l’évaluation pré-opératoire au contrôle du bloc anesthésique avant le début des soins. Tout commence par un interrogatoire médical minutieux, visant à identifier les antécédents cardiovasculaires, allergiques, neurologiques ou endocriniens, ainsi que les traitements en cours. Cette étape, parfois perçue comme formelle, est pourtant déterminante pour adapter le choix de l’anesthésique, la présence ou non de vasoconstricteur et la dose maximale à ne pas dépasser.
Après cette évaluation, le praticien explique au patient les grandes lignes de la procédure, ce qui contribue à réduire le stress et à améliorer la coopération. L’application d’un anesthésique topique précède souvent l’injection, en particulier chez les patients appréhensifs. L’insertion de l’aiguille se fait ensuite de manière progressive, avec un contrôle visuel et tactile constant des repères anatomiques. L’injection elle-même doit être lente, régulière, avec des aspirations répétées dans les blocs tronculaires. Cette lenteur, parfois vécue comme une contrainte, est en réalité un facteur clé pour diminuer la douleur et réduire les risques de complications.
Le temps d’installation de l’anesthésie varie selon la technique et la molécule utilisée : une infiltration maxillaire à l’articaïne peut être efficace en 1 à 2 minutes, tandis qu’un bloc alvéolaire inférieur mettra souvent 5 à 10 minutes pour produire une analgésie pulpaire complète. Pendant cette phase, le praticien teste la sensibilité à l’aide de sondes ou d’instruments doux, et invite le patient à décrire ses sensations (picotements, engourdissement des lèvres, chaleur). Ce dialogue permet de vérifier la réussite du bloc et, si nécessaire, d’ajuster la prise en charge par une injection complémentaire. En moyenne, la durée d’efficacité d’une anesthésie locale en dentisterie varie de 45 minutes à 3 heures, selon la zone, le produit choisi et la présence d’un vasoconstricteur.
Gestion des complications et contre-indications
Bien que l’anesthésie locale en dentisterie soit considérée comme une procédure très sûre, le praticien doit rester vigilant face aux complications potentielles, même rares. Les incidents les plus fréquents sont bénins : douleur au point d’injection, petit hématome, engourdissement prolongé ou morsures accidentelles des tissus mous. Ces situations se résolvent généralement spontanément avec des mesures simples de surveillance et de conseils post-opératoires adaptés.
Des complications plus sérieuses peuvent toutefois survenir, comme les réactions allergiques (urticaire, œdème, bronchospasme), les manifestations toxiques liées à un surdosage (vertiges, goût métallique, bourdonnements d’oreille, convulsions dans les cas extrêmes) ou encore les lésions nerveuses temporaires après un bloc tronculaire. La plupart de ces événements peuvent être évités par le respect des doses maximales recommandées, une aspiration systématique, une injection lente et une sélection prudente du produit chez les patients à risque. Disposer d’un matériel d’urgence (oxygène, adrénaline, antihistaminiques) et être formé aux gestes de premiers secours fait partie des exigences de la pratique moderne.
Les contre-indications absolues de l’anesthésie locale sont rares, mais certaines situations imposent des adaptations ou des précautions renforcées. Chez les patients présentant une allergie documentée à un anesthésique local de la famille des amides, une consultation spécialisée est indispensable pour tester des alternatives et sécuriser la prise en charge. Les pathologies cardiovasculaires sévères, l’hypertension non contrôlée, certaines arythmies, l’hyperthyroïdie ou encore certaines formes d’épilepsie nécessitent une évaluation approfondie et, parfois, la limitation des vasoconstricteurs.
La grossesse, en particulier au premier trimestre, appelle également à la prudence : si les anesthésiques locaux de type articaïne ou lidocaïne sont généralement considérés comme sûrs, il convient de limiter les interventions aux actes indispensables et de privilégier les concentrations les plus faibles en vasoconstricteur. Enfin, les patients anxieux ou phobiques peuvent présenter des réactions vasovagales (malaise, lipothymie) indépendamment du produit utilisé, d’où l’intérêt d’une attitude rassurante, d’une position allongée stable et d’une surveillance attentive pendant toute la durée de l’acte.
Surveillance post-anesthésique et durée d’efficacité
La prise en charge anesthésique ne s’arrête pas à la fin de l’injection : la période post-anesthésique fait pleinement partie du protocole global. Immédiatement après le soin, le praticien s’assure de l’absence de saignement important, vérifie l’état général du patient et lui rappelle les consignes essentielles : ne pas mordre la lèvre ou la joue engourdies, éviter les boissons ou aliments trop chauds tant que la sensibilité n’est pas revenue, et surveiller l’apparition d’éventuels signes inhabituels. Cette phase d’échanges est également l’occasion de répondre aux questions fréquentes : « Combien de temps vais-je rester endormi ? », « Puis-je conduire ? », « Quand pourrai-je manger normalement ? ».
La durée d’efficacité de l’anesthésie locale varie selon le type de technique et de molécule. À titre indicatif, une infiltration à la lidocaïne avec épinéphrine procure souvent une analgésie pulpaire de 45 à 60 minutes et une anesthésie des tissus mous de 2 à 3 heures. L’articaïne peut offrir une durée légèrement supérieure, tandis que la mépivacaïne sans vasoconstricteur aura tendance à se dissiper plus rapidement. Les blocs tronculaires mandibulaires présentent en général des engourdissements plus prolongés que les simples infiltrations maxillaires, ce que le patient doit savoir afin d’adapter son comportement après la séance.
Une surveillance simple mais attentive est recommandée jusqu’au retour complet de la sensibilité. En cas d’engourdissement persistant au-delà de 6 à 8 heures, de douleur intense ou de signes neurologiques atypiques (fourmillements, perte partielle de sensibilité unilatérale), il est conseillé de recontacter le cabinet pour un contrôle. Dans la grande majorité des cas, ces symptômes restent transitoires et se résolvent spontanément, mais un suivi rapproché permet de rassurer le patient et d’identifier précocement les rares complications nécessitant une prise en charge spécifique. Ainsi encadrée, l’anesthésie locale en dentisterie demeure un outil extrêmement sûr, au service d’une prise en charge confortable et sereine des soins bucco-dentaires.