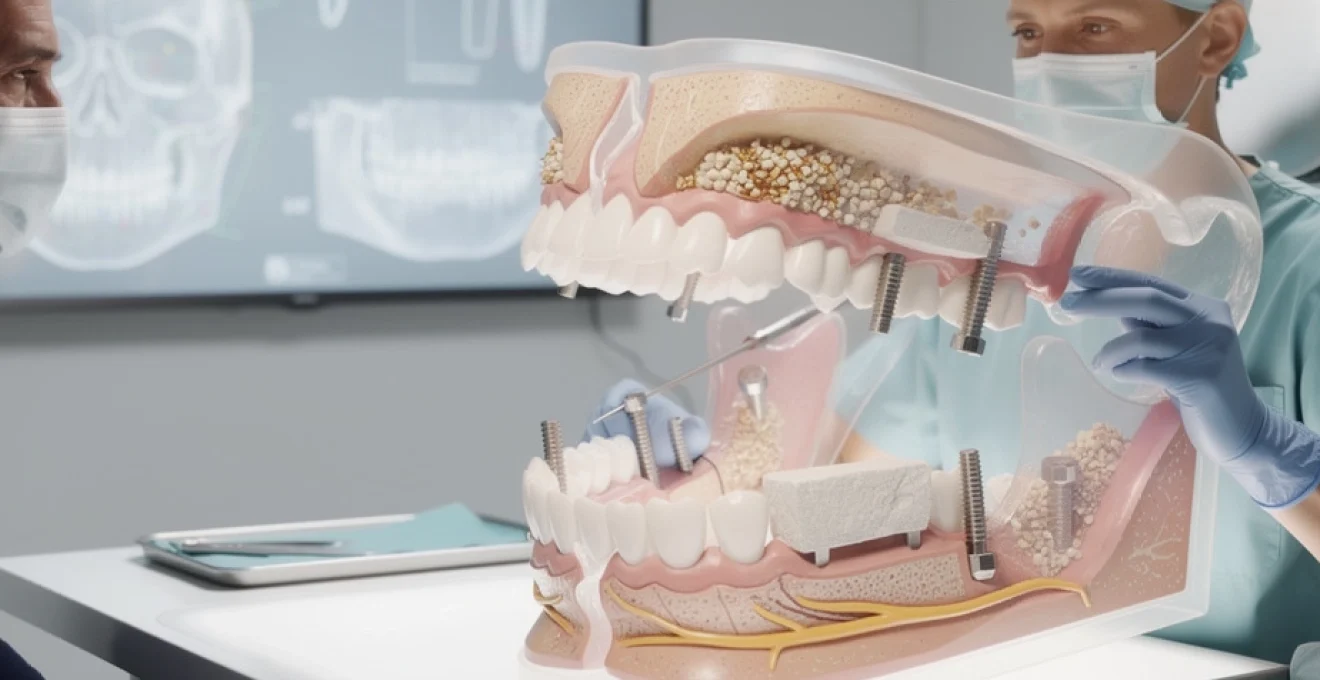
La chirurgie pré-prothétique représente aujourd’hui un pilier fondamental dans la réussite des réhabilitations dentaires complexes. Forte de quarante années de validation scientifique, l’implantologie moderne s’appuie sur des techniques chirurgicales sophistiquées permettant de préparer les tissus osseux et gingivaux avant la pose d’implants ou de prothèses. Cette discipline exige une compréhension approfondie de l’anatomie buccale, une maîtrise technique rigoureuse et une capacité à anticiper les défis biologiques propres à chaque patient. Les interventions pré-prothétiques, qu’elles concernent les tissus durs ou mous, conditionnent directement la stabilité, la longévité et l’esthétique des restaurations finales. Dans un contexte où les patients présentent souvent des déficits osseux ou gingivaux importants, ces techniques permettent de créer les conditions anatomiques optimales pour accueillir les futurs implants ou prothèses.
Objectifs et indications de la chirurgie pré-prothétique en implantologie
La chirurgie pré-prothétique poursuit des objectifs précis qui dépassent largement la simple préparation du site implantaire. L’objectif premier consiste à assurer une intégration biologique parfaite des futurs implants en créant un environnement tissulaire favorable à l’ostéointégration. Cette intégration repose sur la qualité et le volume osseux disponibles, mais également sur la stabilité des tissus mous péri-implantaires. Le praticien doit évaluer minutieusement la hauteur et l’épaisseur de l’os alvéolaire résiduel pour déterminer si une augmentation est nécessaire.
L’intégration mécanique constitue le deuxième pilier de ces interventions. Elle vise à garantir une distribution homogène des forces masticatoires sur les implants, évitant ainsi les surcharges localisées qui pourraient compromettre leur stabilité à long terme. Cette distribution nécessite souvent une régularisation des crêtes alvéolaires et une correction des défauts architecturaux. Les forces occlusales, qui peuvent atteindre 300 à 500 newtons dans les secteurs postérieurs, exigent une infrastructure osseuse solide et correctement dimensionnée.
L’aspect esthétique ne peut être négligé, particulièrement dans les secteurs antérieurs où les attentes des patients sont élevées. La chirurgie pré-prothétique permet de recréer un profil d’émergence naturel, d’harmoniser les contours gingivaux et d’optimiser le positionnement tridimensionnel des implants. Ces considérations esthétiques impliquent fréquemment des greffes de tissus conjonctifs et des techniques de gestion des papilles interdentaires. Selon les études récentes, près de 60% des patients considèrent l’esthétique comme un critère aussi important que la fonction dans l’évaluation de leur satisfaction post-traitement.
Les indications de la chirurgie pré-prothétique sont multiples et varient selon les situations cliniques. Les résorptions osseuses sévères, consécutives à des édentements anciens, constituent l’indication la plus fréquente. Ces résorptions peuvent être verticales, horizontales ou mixtes, nécessitant des approches chirurgicales adaptées. Les défauts péri-implantaires, qu’ils soient d’origine traumatique, infectieuse ou iatrogène, requièrent également une reconstruction préalable. Les malpositions dentaires sévères, les pneumatisations sinusiennes excessives et les proximités anatomiques critiques avec le nerf alvéolaire inférieur ou le foramen mentonnier représentent d’autres indications majeures.
Techniques d’augmentation osseuse verticale et horizontale
Lorsque le volume osseux est insuffisant pour accueillir des implants, la chirurgie pré-prothétique repose sur différentes techniques d’augmentation osseuse verticale et horizontale. Le choix de la méthode dépend de la localisation du défaut, de sa sévérité, de la qualité de l’os résiduel et du projet prothétique. En pratique clinique, on distingue les approches soustractives (ostéoplasties de régularisation) et surtout les approches additives, basées sur des greffes et des biomatériaux. L’objectif constant reste de recréer un lit osseux stable, vascularisé et de géométrie favorable à une pose implantaire tridimensionnelle idéale.
On parle d’augmentation osseuse horizontale lorsqu’il s’agit de gagner en épaisseur de crête, généralement dans le sens vestibulo-lingual ou vestibulo-palatin. L’augmentation verticale vise, quant à elle, à restaurer la hauteur de la crête alvéolaire, souvent compromise par des extractions anciennes ou des pathologies parodontales. Ces reconstructions sont plus exigeantes sur le plan biologique car elles s’opposent à la résorption naturelle de l’os. C’est pourquoi la planification numérique, l’imagerie 3D et l’analyse occlusale sont devenues incontournables pour sécuriser ces chirurgies pré-prothétiques complexes.
Régénération osseuse guidée par membrane résorbable et non-résorbable
La régénération osseuse guidée (ROG) constitue aujourd’hui l’une des techniques de référence pour l’augmentation osseuse pré-implantaire. Le principe est simple en théorie : isoler le défaut osseux avec une membrane barrière afin de favoriser la colonisation du site par des cellules ostéogéniques, tout en excluant les tissus épithéliaux et conjonctifs à cicatrisation rapide. En pratique, cette chirurgie demande une rigueur opératoire importante, notamment sur la gestion des lambeaux, la stabilité de la membrane et la fermeture hermétique du site. Une ROG bien conduite permet de récupérer plusieurs millimètres en largeur et en hauteur dans des défauts localisés.
Deux grandes familles de membranes existent : les membranes résorbables (collagène, matériaux synthétiques) et les membranes non-résorbables (PTFE renforcé titane, par exemple). Les membranes résorbables présentent l’avantage de ne pas nécessiter de seconde chirurgie pour leur retrait et offrent une bonne intégration tissulaire, au prix parfois d’une moindre stabilité mécanique. Les membranes non-résorbables, plus rigides, sont particulièrement utiles pour maintenir un volume de greffon dans les augmentations verticales importantes, mais leur exposition est une complication fréquente. Le praticien doit donc arbitrer entre confort du patient, complexité opératoire et besoin de maintien tridimensionnel du volume osseux régénéré.
Greffe osseuse autogène en bloc vestibulaire et lingual
La greffe osseuse autogène en bloc demeure le « gold standard » pour de nombreuses reconstructions osseuses pré-implantaires, notamment en cas de défauts sévères. Prélevé sur le patient lui-même (zones symphyse, ramus mandibulaire ou sites extra-oraux), l’os autogène possède des propriétés ostéogéniques, ostéo-inductrices et ostéo-conductrices uniques. Le bloc est adapté, sculpté puis fixé à la crête résiduelle par des vis d’ostéosynthèse, le plus souvent sur le versant vestibulaire, parfois lingual ou palatin en fonction du type de résorption. Vous pouvez imaginer cette technique comme la pose d’une « pièce de puzzle » rigide venant compléter une crête déficitaire.
Les greffes en bloc vestibulaire visent principalement à corriger un déficit horizontal, recréant une largeur osseuse suffisante pour loger correctement le futur implant. Les greffes linguales ou palatines, plus techniques, répondent à des situations de résorption asymétrique ou à des contraintes esthétiques particulières. Le temps de cicatrisation varie entre 4 et 6 mois selon le site et le volume greffé, avant d’envisager la pose implantaire. La principale limite reste la morbidité du site donneur et le volume disponible, ce qui explique l’essor des substituts osseux et des techniques combinées.
Ostéotomie de distraction alvéolaire selon la technique d’ilizarov
La distraction alvéolaire appliquée à la chirurgie pré-prothétique s’inspire directement de la technique d’Ilizarov utilisée en orthopédie. Le concept est de sectionner l’os alvéolaire (ostéotomie) puis de l’étirer progressivement à l’aide d’un distracteur mécanique, permettant la néoformation osseuse dans l’espace créé. Contrairement à une greffe en bloc, on ne « rajoute » pas d’os, on stimule la régénération endogène par une distraction lente et contrôlée. Cette approche est particulièrement indiquée pour les pertes verticales importantes dans les secteurs antérieurs ou postérieurs, lorsque la hauteur résiduelle est insuffisante pour des implants de longueur conventionnelle.
Le protocole classique comprend une phase de latence de quelques jours après l’ostéotomie, suivie d’une phase de distraction où l’on active le dispositif de 0,5 à 1 mm par jour, puis une phase de consolidation pouvant durer plusieurs mois. Pour le patient, on peut comparer ce processus à l’allongement progressif d’un vérin : la structure osseuse se « hisse » millimètre par millimètre. Les avantages résident dans l’obtention simultanée d’un gain osseux et parfois muqueux, sans site donneur à distance. En revanche, la durée du traitement, la nécessité d’une excellente coopération et la gestion des complications mécaniques du distracteur limitent son utilisation à des cas bien sélectionnés.
Substituts osseux xénogènes et allogreffes pour reconstruction crestale
Les substituts osseux xénogènes (d’origine animale) et les allogreffes (d’origine humaine) occupent une place croissante dans la chirurgie pré-prothétique moderne. Utilisés seuls ou en association avec de l’os autogène, ils permettent de limiter la morbidité opératoire et de traiter des défauts étendus sans multiplier les sites de prélèvement. Les xénogreffes, comme les os bovins déprotéinisés, sont surtout appréciées pour leur stabilité volumique à long terme, ce qui en fait des alliés précieux pour le maintien de la crête dans le temps. Les allogreffes, quant à elles, présentent une intégration plus rapide mais une résorption plus marquée.
En reconstruction crestale, ces biomatériaux sont souvent utilisés en combinaison avec une membrane de régénération osseuse guidée. L’os autogène joue alors le rôle de « starter biologique », tandis que le substitut constitue une matrice volumique durable. On peut comparer ce mélange à une « armature » et un « béton biologique » qui travaillent ensemble : l’un apporte la vitalité cellulaire, l’autre assure la stabilité de la forme. Le choix entre xénogreffe et allogreffe dépend des habitudes du praticien, des données scientifiques disponibles et des préférences du patient. Dans tous les cas, une information claire sur l’origine des matériaux et leur profil de résorption reste indispensable.
Élévation du plancher sinusien par technique de summers et d’abord latéral
Dans le secteur postérieur maxillaire, la résorption de la crête alvéolaire est souvent aggravée par la pneumatisation progressive du sinus maxillaire. Le volume osseux résiduel entre la crête et le plancher sinusien devient alors insuffisant pour la pose d’implants, même de petite longueur. La chirurgie pré-prothétique s’appuie dans ce contexte sur les techniques d’élévation du plancher sinusien, communément appelées « sinus lift ». Deux grands abords coexistent : l’abord crestale, ou technique de Summers, réservé aux hauteurs résiduelles modérées, et l’abord latéral, indiqué lorsque le déficit vertical est plus important.
L’objectif de ces interventions est de fracturer et de repositionner le plancher sinusien vers le haut, tout en interposant un matériau de comblement entre l’os basal et la membrane de Schneider soulevée. Ce volume comblé se transforme ensuite en os néoformé, capable de stabiliser des implants de longueur standard. La planification CBCT et l’analyse de la morphologie sinusienne (septas, épaisseur de la paroi, état de la muqueuse) sont des prérequis à toute élévation sinusienne moderne. Vous vous demandez peut-être si ces chirurgies sont lourdes pour le patient ? Bien conduites, elles présentent un taux de succès élevé, avec un inconfort souvent modéré et bien contrôlé.
Sinus lift par voie crestale avec ostéotomes calibrés
La technique de Summers repose sur un abord minimalement invasif par la crête édentée. Après préparation initiale du site implantaire, le praticien utilise une série d’ostéotomes calibrés, progressivement plus larges, pour fracturer en douceur le plancher sinusien et refouler la membrane de Schneider vers le haut. Le matériau de comblement est introduit par la voie crestale, compacté en douceur sous la membrane soulevée. Cette approche est particulièrement intéressante lorsque la hauteur osseuse résiduelle est d’environ 5 à 7 mm, permettant souvent la pose implantaire simultanée.
Sur le plan clinique, l’utilisation d’ostéotomes demande une bonne perception tactile afin d’éviter la perforation de la membrane sinusienne. L’analogie avec un « cric mécanique » est parlante : à chaque incrément, on élève très légèrement le plancher, en contrôlant la résistance osseuse. Les avantages de cette technique sont un traumatisme limité, une réduction du temps opératoire et une morbidité moindre pour le patient. En revanche, lorsque la hauteur osseuse est trop réduite (< 4 mm), la voie crestale devient plus risquée et moins prévisible, justifiant le recours à un abord latéral.
Technique de Caldwell-Luc modifiée pour comblement sinusien
L’abord latéral du sinus, dérivé de la technique de Caldwell-Luc, consiste à réaliser une fenêtre osseuse sur la paroi latérale du maxillaire, en regard du sinus maxillaire. Après décollement d’un lambeau muco-périosté, le chirurgien trace et fraisera une fenêtre ovale ou rectangulaire, dont le volet osseux peut être conservé ou retiré. La membrane de Schneider est alors délicatement détachée de la paroi osseuse, créant un espace sous-sinusal dans lequel sera placé le matériau de comblement. Cette méthode s’impose comme la technique de référence en cas de hauteur osseuse résiduelle très limitée ou de besoin de gain vertical important.
La version « modifiée » de la Caldwell-Luc en implantologie vise à minimiser le traumatisme et à optimiser la préservation des tissus : fenêtres plus petites, systèmes piézoélectriques, instruments spécifiques pour le décollement de la membrane. Selon la stabilité obtenue et la quantité d’os résiduel, la pose des implants peut être réalisée dans le même temps opératoire ou différée de 6 à 9 mois. Même si cette chirurgie est plus impressionnante pour le patient, les taux de survie implantaire après sinus lift par abord latéral dépassent souvent 90 % à 10 ans dans la littérature récente.
Gestion de la membrane de schneider et complications peropératoires
La membrane de Schneider, fine muqueuse tapissant le sinus maxillaire, est au cœur de la réussite du sinus lift. Son intégrité conditionne la stabilité du matériau de comblement et la prévention des complications sinusiennes. Une perforation peropératoire est l’incident le plus fréquent, avec des taux rapportés entre 10 et 30 % selon les séries et l’expérience de l’opérateur. La gestion de ces perforations dépend de leur taille : petites déchirures pouvant être recouvertes d’une membrane collagénique, perforations plus larges nécessitant parfois l’abandon temporaire du comblement.
D’autres complications peuvent survenir : saignements abondants, communication bucco-sinusienne, contamination infectieuse, emphysème sous-cutané. Pour réduire ces risques, une préparation minutieuse est essentielle : analyse des facteurs de risque (tabac, antécédents sinusaux, anatomie complexe), instrumentation atraumatique, irrigation contrôlée. En postopératoire, la prescription d’antibiotiques, d’anti-inflammatoires adaptés et de consignes strictes (ne pas se moucher, éviter les efforts de Valsalva) contribue à sécuriser la cicatrisation. En cas de doute sur l’évolution, la collaboration avec un ORL est recommandée.
Matériaux de comblement Bio-Oss et PepGen-P15 en greffe sinusienne
Les matériaux de comblement occupent une place déterminante dans la prédictibilité des greffes sinusiennes. Le Bio-Oss, xénogreffe bovine déprotéinisée, est aujourd’hui l’un des biomatériaux les plus documentés en élévation sinusienne. Sa faible résorption et sa structure trabéculaire proche de l’os humain en font un excellent support pour la néoformation osseuse, tout en préservant le volume vertical au long cours. De nombreux travaux montrent une stabilité volumique prolongée, ce qui est particulièrement intéressant pour les secteurs postérieurs soumis à des contraintes masticatoires élevées.
PepGen-P15, quant à lui, associe un substrat minéral à un peptide synthétique P-15, analogue à une séquence du collagène de type I, favorisant l’adhésion cellulaire et l’ostéo-induction. Utilisé seul ou en mélange avec Bio-Oss ou de l’os autogène, il vise à accélérer et optimiser la qualité de l’os formé dans le sinus. Le choix entre ces matériaux dépend du contexte clinique, des délais envisagés pour la mise en charge implantaire et des préférences du praticien. Pour le patient, ces distinctions techniques restent souvent abstraites, mais elles conditionnent la durabilité des implants et la qualité de la réhabilitation prothétique finale.
Chirurgie des tissus mous péri-implantaires
Au-delà du volume osseux, la chirurgie pré-prothétique s’intéresse de près aux tissus mous péri-implantaires. Une gencive kératinisée suffisante, une épaisseur muqueuse adéquate et une architecture harmonieuse autour des futurs implants sont essentielles pour la santé à long terme des restaurations. De nombreuses études ont montré qu’une bande de gencive kératinisée d’au moins 2 mm facilite l’hygiène, réduit l’inflammation et améliore le confort du patient. Sans ce « joint biologique » stable, les implants sont plus exposés aux complications inflammatoires et aux mucosites récurrentes.
Les interventions sur les tissus mous péri-implantaires visent donc à approfondir le vestibule, augmenter la quantité de muqueuse kératinisée et corriger les récessions ou défauts esthétiques. Vous avez sans doute constaté en pratique qu’un implant bien osse-intégré mais entouré de tissus fragiles est loin de garantir un bon pronostic prothétique. C’est pourquoi la gestion muqueuse ne devrait jamais être considérée comme un simple « détail esthétique », mais comme une composante à part entière du plan de traitement. Les techniques de vestibuloplastie, de greffes gingivales libres et de conjonctif enfoui constituent des outils précieux pour optimiser cet environnement.
Techniques de vestibuloplastie par lambeau repositionné apicalement
La vestibuloplastie par lambeau repositionné apicalement consiste à approfondir le vestibule en abaissant l’attache muqueuse, tout en préservant ou en augmentant la zone de muqueuse kératinisée. Après incision et décollement d’un lambeau muco-périosté ou muqueux, celui-ci est déplacé vers l’apex et suturé dans une nouvelle position plus basse. La zone péri-implantaire ou péri-dentaire se retrouve ainsi bordée d’une gencive plus stable et moins mobile, offrant un meilleur support aux prothèses et facilitant le brossage. On peut comparer cette intervention à l’agrandissement d’un « trottoir » autour des implants, pour rendre le nettoyage plus facile et plus confortable.
Ces techniques sont particulièrement utiles chez les patients présentant une crête basse avec insertion musculaire ou freinale haute, qui déstabilise les prothèses et favorise la traction sur les tissus péri-implantaires. La vestibuloplastie peut être réalisée avant ou après la pose des implants, selon le protocole choisi et le volume osseux disponible. Dans tous les cas, une contention post-opératoire rigoureuse par des sutures stables, parfois associée à un stent ou à une prothèse modifiée, est indispensable pour maintenir la nouvelle architecture vestibulaire pendant la cicatrisation.
Greffe gingivale libre et conjonctif enfoui selon miller
Les greffes gingivales libres et les greffes de tissu conjonctif enfoui constituent deux grandes familles de techniques pour augmenter la gencive kératinisée et corriger les récessions. Selon la classification de Miller, le pronostic de recouvrement radiculaire dépend de la hauteur de la récession, de l’intégrité des papilles et de l’alignement de la dent ou de l’implant. La greffe gingivale libre consiste à prélever un fragment de muqueuse kératinisée, le plus souvent au niveau du palais, puis à le suturer en zone receveuse. Elle permet d’augmenter la hauteur de gencive attachée, mais son rendu esthétique peut être moins harmonieux en secteur antérieur.
La greffe de conjonctif enfoui, prélevée également au palais, est insérée sous un lambeau partiellement épithélialisé au niveau du site à traiter. Cette technique, plus exigeante, offre en revanche une meilleure intégration esthétique et une augmentation notable de l’épaisseur muqueuse. Autour des implants, le conjonctif enfoui permet de créer un tissu plus résistant aux agressions mécaniques et bactériennes, améliorant la stabilité des marges prothétiques dans le temps. En pratique, le choix entre greffe gingivale libre et conjonctif enfoui dépendra du secteur traité, des attentes esthétiques et de l’épaisseur tissulaire initiale.
Approfondissement vestibulaire par lambeau de kazanjian
Le lambeau de Kazanjian est une technique historique de vestibuloplastie, toujours utilisée dans certaines indications spécifiques. Elle repose sur la création d’un lambeau muqueux large, décollé puis suturé de manière à approfondir le vestibule en maintenant un revêtement muqueux continu. Cette méthode a l’avantage de limiter les zones de dénudation osseuse et de réduire les cicatrices fibreuses, souvent problématiques dans les vestibuloplasties classiques. Elle est particulièrement intéressante chez les patients fortement résorbés ou porteurs de prothèses amovibles complètes nécessitant une amélioration majeure de la surface d’appui.
Sur le plan pré-prothétique, le lambeau de Kazanjian permet d’obtenir un vestibule plus profond, une meilleure mobilité labiale et une stabilité accrue des prothèses, qu’elles soient amovibles ou sur implants. Comme toujours en chirurgie muqueuse, la gestion post-opératoire est déterminante : contrôle de la plaque, bains de bouche antiseptiques, adaptation des prothèses provisoires et suivi rapproché. Vous l’aurez compris, la chirurgie des tissus mous péri-implantaires n’est pas un simple « complément » facultatif, mais un levier puissant pour sécuriser la pérennité des réhabilitations implantaires.
Nivellement de la crête alvéolaire et régularisation osseuse
Le nivellement de la crête alvéolaire et la régularisation osseuse représentent des étapes souvent discrètes mais essentielles de la chirurgie pré-prothétique. Avant la pose d’implants ou la réalisation d’une prothèse amovible, il est fréquent de rencontrer des crêtes irrégulières, des exostoses, des torus ou des arêtes osseuses tranchantes. Ces reliefs perturbent l’adaptation des prothèses, créent des zones de pression excessive et favorisent les ulcérations muqueuses. Une ostéoplastie de régularisation, réalisée à l’aide de fraises, râpes ou instruments piézoélectriques, permet de lisser la crête et de créer des contours harmonieux.
Sur le plan occlusal, un nivellement adéquat facilite également la répartition des forces sur l’ensemble des implants ou des zones d’appui prothétiques. On peut comparer cette étape à la préparation des fondations avant de couler une dalle : même avec un excellent matériau (les implants), une surface irrégulière compromettra la stabilité globale. Le praticien doit cependant respecter un équilibre délicat : enlever suffisamment d’os pour obtenir une géométrie favorable, sans compromettre la hauteur disponible pour les implants. Dans certains cas, une ostéoplastie modérée associée à une augmentation osseuse localisée offre le meilleur compromis entre volume et architecture.
Transposition du nerf alvéolaire inférieur et gestion anatomique mandibulaire
Dans la mandibule postérieure, la proximité du canal mandibulaire et du nerf alvéolaire inférieur constitue une contrainte anatomique majeure en implantologie. Lorsque la résorption osseuse verticale est importante, la hauteur entre la crête et le canal devient insuffisante pour poser des implants de longueur standard sans risque neurologique. La transposition ou latéralisation du nerf alvéolaire inférieur fait partie des solutions extrêmes de la chirurgie pré-prothétique, réservées à des cas soigneusement sélectionnés. Ces techniques visent à déplacer temporairement ou durablement le paquet vasculo-nerveux afin de libérer un volume osseux exploitable pour les implants.
La décision de recourir à une transposition nerveuse ne doit jamais être prise à la légère. Les risques incluent des paresthésies ou dysesthésies prolongées, parfois irréversibles, dans le territoire du nerf mentonnier. C’est pourquoi une alternative, comme l’utilisation d’implants courts, d’augmentations osseuses verticales ou de prothèses amovibles sur implants, doit toujours être discutée. Lorsque la transposition est retenue, une imagerie 3D de haute résolution, une planification virtuelle et, idéalement, des guides chirurgicaux sont indispensables pour sécuriser l’intervention.
Latéralisation du paquet vasculo-nerveux mandibulaire
La latéralisation du nerf alvéolaire inférieur consiste à exposer la paroi latérale de la mandibule, à ouvrir une fenêtre osseuse en regard du canal, puis à mobiliser le paquet vasculo-nerveux vers l’extérieur. Les implants sont ensuite insérés dans l’os basilaire, en dessous ou en dedans du trajet initial du nerf, qui est repositionné contre la paroi latérale ou protégé par un matériau d’interposition. On peut imaginer cette technique comme le déplacement d’un « câble électrique » pour pouvoir percer et fixer des ancrages dans un mur sans le sectionner.
Le succès de cette procédure repose sur une manipulation extrêmement délicate du nerf, une hémostase rigoureuse et une fermeture tissulaire sans tension. Les implants peuvent être posés dans le même temps opératoire, profitant de la fenêtre chirurgicale ouverte. Cependant, le risque de troubles sensitifs temporaires est élevé, même entre des mains expérimentées. Une information éclairée et documentée du patient est donc indispensable, tout comme une évaluation précise du rapport bénéfice/risque par rapport à des solutions plus conservatrices.
Protocole de décompression canalaire selon rosenquist
Le protocole de décompression canalaire décrit par Rosenquist propose une variante plus conservatrice de la transposition nerveuse classique. Plutôt que de déplacer largement le nerf, il s’agit de réduire la pression exercée sur celui-ci en élargissant légèrement le canal ou en modifiant localement la trajectoire osseuse. L’objectif est de gagner quelques millimètres de hauteur utile pour les implants, tout en limitant la mobilisation du paquet vasculo-nerveux. Cette approche peut être envisagée lorsque la hauteur résiduelle est très limite, mais que l’on souhaite éviter une latéralisation majeure.
En pratique, la technique nécessite une excellente visibilité du canal mandibulaire, obtenue grâce à une fenêtre osseuse latérale soigneusement préparée. Les instruments piézoélectriques sont souvent privilégiés pour réduire le risque de lésion directe du nerf. Même si cette méthode est moins invasive que la transposition complète, elle n’est pas dénuée de risques neurologiques. Elle doit donc rester l’apanage de praticiens formés à la chirurgie mandibulaire avancée, dans le cadre d’une planification implantaire globale rigoureuse.
Pose implantaire simultanée versus différée post-transposition
Une question clé en transposition ou décompression du nerf alvéolaire inférieur concerne le timing de la pose implantaire : faut-il insérer les implants dans le même temps opératoire ou différer leur pose après cicatrisation osseuse ? La pose simultanée permet de profiter de la fenêtre d’accès, réduit le nombre de chirurgies et raccourcit la durée globale du traitement. En revanche, elle impose une stabilité primaire suffisante et une manipulation plus complexe du nerf autour des implants. La pose différée, après 3 à 6 mois de remodelage osseux, offre souvent une meilleure visibilité sur la cicatrisation, mais au prix d’un délai plus long et d’une seconde intervention.
Le choix entre ces deux options dépendra du volume osseux disponible, de la qualité de l’os basilaire, de l’âge du patient et de ses attentes. Dans les situations à haut risque neurologique ou lorsque la stabilité primaire est incertaine, une approche en deux temps peut se révéler plus prudente. Quoi qu’il en soit, la transposition nerveuse reste une solution de dernier recours dans la conception générale de la chirurgie pré-prothétique, à envisager seulement après avoir épuisé les alternatives moins invasives comme les implants courts, les greffes verticales ou les réhabilitations prothétiques mixtes.