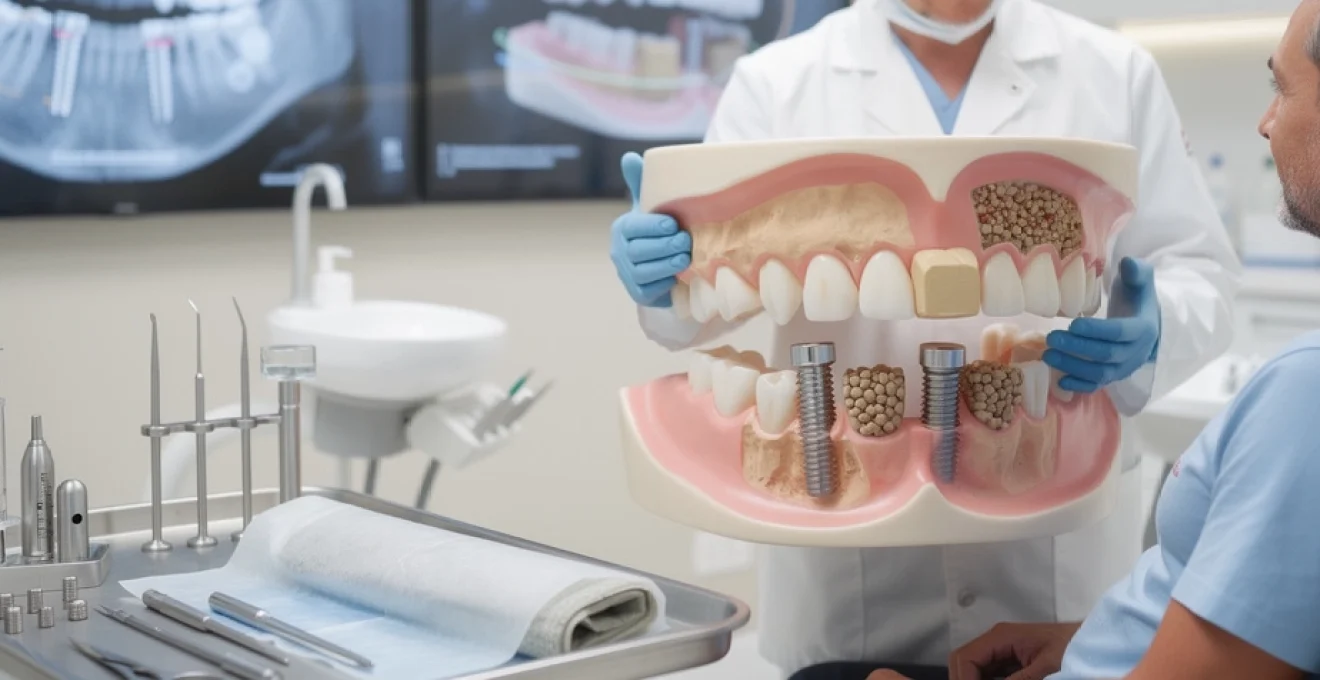
# Greffe osseuse dentaire : procédures et indications
La pose d’implants dentaires représente aujourd’hui une solution de référence pour remplacer les dents manquantes. Pourtant, un obstacle majeur persiste chez de nombreux patients : l’insuffisance osseuse au niveau des mâchoires. Depuis plusieurs décennies, les greffes osseuses dentaires se sont imposées comme une réponse chirurgicale incontournable pour reconstruire le volume osseux nécessaire à l’ancrage stable des implants. Ces interventions, qui mobilisent différents types de biomatériaux et techniques opératoires sophistiquées, ont radicalement transformé les possibilités thérapeutiques en implantologie moderne. Comprendre les mécanismes de résorption osseuse, les différentes sources de greffons disponibles et les protocoles chirurgicaux adaptés à chaque situation clinique devient essentiel pour vous orienter vers les meilleures décisions thérapeutiques.
Anatomie osseuse alvéolaire et mécanismes de résorption post-extractionnelle
L’os alvéolaire constitue la structure osseuse qui entoure et soutient les racines dentaires au sein des maxillaires. Cette architecture osseuse présente une particularité fondamentale : elle dépend directement de la présence des dents pour maintenir son volume et sa densité. Composé d’une corticale externe dense et d’un tissu spongieux interne richement vascularisé, l’os alvéolaire subit un remodelage permanent tout au long de votre vie, équilibrant constamment les processus de résorption et de formation osseuse.
Dès qu’une dent est extraite ou perdue, un processus physiologique inéluctable se déclenche : la résorption osseuse alvéolaire. Durant les trois premiers mois suivant l’extraction, vous perdez environ 40 à 60% de la largeur osseuse initiale de la crête alvéolaire. Cette diminution se poursuit progressivement au fil des années, touchant particulièrement la dimension horizontale dans un premier temps, puis verticale. La zone antérieure du maxillaire supérieur et les secteurs postérieurs mandibulaires sont particulièrement vulnérables à cette atrophie.
Plusieurs facteurs influencent l’ampleur de cette résorption osseuse. Les traumatismes extractionnels importants, les infections chroniques comme les parodontites sévères, le port prolongé de prothèses amovibles exerçant des pressions répétées sur les crêtes osseuses, ou encore certaines pathologies systémiques comme l’ostéoporose accélèrent significativement la perte osseuse. Comprendre ces mécanismes vous permet d’appréhender pourquoi une intervention de greffe devient souvent indispensable avant toute pose d’implant dentaire, particulièrement lorsque plusieurs années se sont écoulées depuis la perte dentaire.
Typologie des greffes osseuses en implantologie dentaire
Le choix du matériau de greffe représente une décision stratégique qui influence directement le succès de votre reconstruction osseuse. Quatre grandes catégories de greffons se distinguent par leur origine, leurs propriétés biologiques et leurs indications cliniques spécifiques. Chacune présente des avantages et des limitations que votre praticien évalue selon votre situation anatomique, vos antécédents médicaux et les objectifs thérapeutiques visés.
Autogreffe osseuse : prélèvement symphysaire et ramique mandibulaire
L’autogreffe demeure le gold standard en matière de greffe osseuse dentaire. Cette technique consiste à prélever de l’os directement sur votre propre corps, généralement au niveau de la symphyse
symphysaire (région du menton) ou de la branche horizontale mandibulaire (zone prémolaire et molaire inférieure). L’os prélevé se présente sous forme de copeaux ou de blocs cortico-spongieux qui peuvent être fixés à l’aide de vis d’ostéosynthèse pour reconstruire une crête osseuse trop fine ou trop basse. Parce qu’il s’agit de votre propre tissu, l’autogreffe offre un potentiel de régénération élevé, une excellente intégration biologique et un risque minimal de réaction immunitaire.
En contrepartie, cette technique de greffe osseuse dentaire implique un second site opératoire, avec une morbidité potentielle accrue : douleurs locales, hypoesthésies transitoires du nerf mentonnier, voire inconfort fonctionnel temporaire. Elle est donc réservée aux situations où le besoin en volume osseux est important, notamment pour les reconstructions horizontales et verticales étendues. Dans des cas plus complexes, un prélèvement peut également être envisagé au niveau de la crête iliaque ou du calvaria, mais ces interventions relèvent alors d’une prise en charge hospitalière spécialisée.
Allogreffe d’os lyophilisé et banques de tissus humains
L’allogreffe repose sur l’utilisation d’os humain prélevé sur des donneurs, préparé et stérilisé au sein de banques de tissus strictement contrôlées. Cet os est généralement proposé sous forme d’os lyophilisé déminéralisé (DFDBA) ou non déminéralisé (FDBA), en particules de différentes granulométries. Ces matériaux offrent un excellent compromis entre sécurité, disponibilité et qualité de régénération osseuse, en particulier lorsqu’ils sont utilisés en association avec des membranes de régénération osseuse guidée.
Du point de vue biologique, l’allogreffe agit principalement comme un substitut ostéoconducteur, c’est-à-dire un support qui permet aux cellules osseuses de coloniser progressivement le site greffé. Certains préparations déminéralisées présentent également un potentiel ostéoinducteur grâce à la présence de protéines morphogénétiques osseuses résiduelles. Pour vous, patient, le grand avantage est l’absence de prélèvement chirurgical supplémentaire. Les risques infectieux sont aujourd’hui extrêmement faibles, compte tenu des protocoles de sélection des donneurs et de stérilisation, mais ils doivent être clairement expliqués lors de la consultation préopératoire.
Xénogreffe d’origine bovine et porcine : Bio-Oss et OsteoBiol
Les xénogreffes correspondent à des matériaux osseux d’origine animale, le plus souvent bovine ou porcine, traités pour éliminer toute composante organique et ne conserver qu’une matrice minérale hautement biocompatible. Les produits comme Bio-Oss (origine bovine) ou les gammes OsteoBiol (origine porcine) font aujourd’hui partie des biomatériaux les plus utilisés en implantologie dentaire, notamment pour le sinus lift, le comblement d’alvéole post-extractionnelle et la correction de défauts osseux localisés.
Sur le plan clinique, ces matériaux de greffe osseuse présentent une résorption lente, ce qui permet de maintenir durablement le volume reconstruit autour des implants. Ils jouent le rôle d’une armature minérale que votre propre os vient progressivement coloniser, un peu comme un échafaudage sur lequel se reconstruit une façade. Cette stabilité volumique à long terme est particulièrement précieuse en secteur esthétique antérieur, où l’on souhaite préserver le profil de la gencive et l’harmonie du sourire. En revanche, la part d’os vital final peut être plus faible qu’avec une autogreffe pure, ce qui explique que certains praticiens privilégient des mélanges autogreffe + xénogreffe pour optimiser à la fois la régénération et la tenue volumique.
Substituts osseux synthétiques : phosphate tricalcique et hydroxyapatite
Les substituts osseux synthétiques, comme le phosphate tricalcique bêta (β-TCP) ou l’hydroxyapatite, sont des matériaux entièrement fabriqués en laboratoire, dont la composition minérale se rapproche de celle de l’os humain. Ils se présentent sous forme de granulés, de blocs ou de ciments injectables, avec des porosités et des vitesses de résorption variables selon les indications. Leur principal atout réside dans leur disponibilité illimitée, leur traçabilité parfaite et l’absence de tout risque de transmission d’agents infectieux ou de réaction immunitaire d’origine tissulaire.
En pratique, ces substituts sont souvent utilisés pour combler de petits défauts osseux, accompagner une régénération osseuse guidée ou stabiliser un caillot sanguin dans une alvéole d’extraction. Le β-TCP présente une résorption relativement rapide, ce qui en fait un allié intéressant lorsqu’on souhaite une substitution complète par de l’os néoformé, tandis que certaines hydroxyapatites sont plus lentes à se résorber et assurent une bonne tenue volumique. Comme pour les xénogreffes, ces matériaux sont avant tout ostéoconducteurs et peuvent être avantageusement associés à des concentrations plaquettaires (PRF, PRP) ou à de l’os autogène pour améliorer le potentiel de régénération.
Techniques chirurgicales de régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) repose sur un principe simple : protéger le site à régénérer des tissus mous environnants à l’aide d’une membrane, afin de laisser aux cellules osseuses le temps et l’espace nécessaire pour coloniser la zone. Combinée à une greffe osseuse dentaire, cette technique permet de reconstruire des défauts localisés avec une prévisibilité aujourd’hui bien documentée. Elle est largement utilisée en implantologie moderne, que ce soit en prévention de la résorption post-extractionnelle ou pour corriger des déhiscences et fenestrations autour des implants.
Comblement de l’alvéole post-extractionnelle immédiat
Le comblement de l’alvéole dentaire immédiatement après l’extraction est une stratégie préventive essentielle pour limiter la résorption osseuse alvéolaire. Concrètement, le praticien élimine soigneusement tout tissu inflammatoire, remplit l’alvéole avec un biomatériau adapté (xénogreffe, allogreffe ou substitut synthétique) puis recouvre le site d’une membrane résorbable ou d’un lambeau muqueux suturé sans tension. L’objectif est de stabiliser le caillot sanguin et de préserver au maximum le volume osseux et la morphologie de la crête.
Pour vous, cela signifie souvent une chirurgie implantaire plus simple et plus prévisible quelques mois plus tard, avec parfois la possibilité de recourir à un implant dentaire de diamètre standard plutôt qu’à un implant court ou étroit. Cette approche est particulièrement indiquée en secteur antérieur esthétique, où la perte de volume osseux peut entraîner un effondrement de la gencive et un résultat visuel moins harmonieux. En pratique, le délai de cicatrisation après un comblement d’alvéole post-extractionnelle se situe généralement entre 3 et 6 mois avant la pose de l’implant.
Sinus lift par voie crestale : technique de summers
Le sinus lift par voie crestale, décrit par Summers, est indiqué lorsque la hauteur osseuse résiduelle au niveau des molaires et prémolaires maxillaires est légèrement réduite (souvent entre 5 et 8 mm), mais reste suffisante pour assurer une stabilité primaire minimale de l’implant. L’accès au sinus maxillaire se fait alors directement par le site de forage implantaire, en utilisant des ostéotomes spécifiques qui permettent de fracturer en douceur le plancher sinusien et de soulever la membrane de Schneider sans la perforer.
Une fois cet espace créé, le praticien y insère un matériau de greffe osseuse (souvent une xénogreffe ou un mélange avec de l’os autogène), puis place l’implant dans le même temps opératoire. Cette technique de greffe osseuse dentaire est relativement peu invasive, limite le temps de traitement global et présente un taux de succès élevé lorsque les indications sont bien respectées. En revanche, elle n’est pas adaptée aux cas de pneumatisation sinusienne importante où la hauteur osseuse résiduelle est inférieure à 4–5 mm, situations pour lesquelles un abord latéral sera préférable.
Élévation sinusienne par abord latéral selon tatum
L’élévation sinusienne par abord latéral, décrite initialement par Tatum, s’impose comme la technique de référence lorsque la hauteur osseuse résiduelle sous le sinus maxillaire est très réduite. Le chirurgien réalise une fenêtre osseuse sur la paroi latérale du sinus, soulève délicatement la membrane sinusienne, puis remplit l’espace sous-membranaire avec un matériau de greffe adapté. Selon la stabilité obtenue, les implants peuvent être posés dans le même temps ou de manière différée, après 6 à 9 mois de cicatrisation.
Cette technique de sinus lift latéral permet des augmentations verticales importantes, parfois supérieures à 10 mm, rendant possible l’implantation dans des secteurs maxillaires très atrophiés. Elle exige toutefois une maîtrise chirurgicale avancée et une planification rigoureuse par imagerie 3D pour limiter les risques de perforation de la membrane ou de complications sinusiennes. Pour vous, patient, cela se traduit par une intervention plus longue, mais qui ouvre la voie à une réhabilitation implantaire stable là où elle aurait été impossible sans greffe osseuse.
Reconstruction osseuse horizontale par bloc osseux autogène
La reconstruction horizontale par greffe en bloc est indiquée lorsque la crête osseuse est trop fine (< 4 mm) pour accueillir un implant dentaire dans des conditions de sécurité optimales. Un bloc d’os cortico-spongieux est prélevé au niveau symphysaire ou ramique, puis ajusté à la forme du défaut et fixé solidement sur la crête à l’aide de mini-vis. Les espaces résiduels peuvent être complétés avec un matériau particulaire et recouverts d’une membrane pour favoriser la régénération.
Cette technique de greffe osseuse dentaire offre des gains de largeur de 3 à 6 mm en moyenne, permettant la pose ultérieure d’implants de diamètre standard. La période de cicatrisation est généralement de 6 à 8 mois avant le retrait des vis et la mise en place des implants. Comme il s’agit d’une autogreffe, la qualité de l’os régénéré est souvent très satisfaisante pour l’ostéointégration. En revanche, la morbidité du site donneur et le temps opératoire plus long doivent être pris en compte dans la balance bénéfice/risque discutée lors de la consultation.
Indications cliniques des greffes osseuses pré-implantaires
Les greffes osseuses pré-implantaires ne sont pas systématiques, mais répondent à des indications précises définies après un bilan clinique et radiologique complet. Scanner 3D, radiographie panoramique et examen intra-oral permettent d’évaluer la hauteur, la largeur et la densité de l’os disponible, ainsi que la position des structures anatomiques à risque (nerf alvéolaire inférieur, sinus maxillaire, fosses nasales). À partir de ces éléments, le praticien détermine si une greffe osseuse dentaire est nécessaire pour assurer la stabilité, la longévité et l’esthétique de vos futurs implants.
Déficit osseux vertical en secteur postérieur mandibulaire
En secteur postérieur mandibulaire, la perte dentaire non compensée entraîne souvent une résorption progressive de la crête alvéolaire en direction du nerf alvéolaire inférieur. On se retrouve alors avec une hauteur osseuse résiduelle insuffisante pour poser des implants de longueur standard sans risquer une lésion nerveuse. Dans ces situations, une augmentation verticale de l’os peut être envisagée par greffe en bloc, régénération osseuse guidée ou, plus rarement aujourd’hui, ostéotomie de distraction.
Cependant, ces techniques verticales sont parmi les plus exigeantes de l’implantologie, avec des risques accrus de complications et de résorption secondaire. Votre chirurgien-dentiste évaluera donc toujours l’alternative consistant à utiliser des implants courts ou inclinés (implants tilted) pour contourner le nerf, en particulier chez les patients présentant des facteurs de risque (tabac, diabète mal équilibré, bruxisme). La décision finale repose sur un équilibre entre pronostic à long terme, invasivité de la greffe et attentes du patient en termes de prothèse fixe.
Atrophie transversale du maxillaire antérieur esthétique
Le maxillaire antérieur, zone hautement esthétique, est particulièrement vulnérable à la résorption horizontale après extraction. Résultat : une crête fine en forme de lame de couteau, incapable de recevoir un implant tout en maintenant un volume de gencive naturel. Dans ces cas, une augmentation osseuse horizontale est souvent indispensable pour repositionner la future couronne implantaire dans l’axe idéal et soutenir les tissus mous péri-implantaires.
La combinaison d’une greffe osseuse dentaire (en bloc ou particulaire + ROG) et d’une gestion fine des tissus mous (greffes conjonctives, profil d’émergence progressif) permet d’obtenir un résultat harmonieux, où l’implant se fond dans le sourire sans démarcation visible. Sans cette étape préparatoire, on s’expose à des collets apparents, des papilles absentes et une gencive rétractée, difficilement acceptables dans le champ visuel. C’est pourquoi votre praticien insistera souvent sur l’importance de la phase de préparation osseuse en secteur antérieur, même si elle semble rallonger le traitement.
Pneumatisation sinusienne et hauteur osseuse résiduelle insuffisante
Après la perte des molaires et prémolaires maxillaires, le sinus a tendance à se pneumatiser, c’est-à-dire à descendre progressivement vers la crête alvéolaire. Cette pneumatisation, associée à la résorption osseuse, réduit la hauteur disponible pour la pose d’implants dentaires. Lorsque cette hauteur passe sous le seuil critique (généralement 6–7 mm), un sinus lift s’impose pour recréer un volume osseux suffisant sous la membrane sinusienne.
Selon la situation, un abord crestale (Summers) ou latéral (Tatum) sera proposé. L’indication dépend de la hauteur osseuse résiduelle, mais aussi de la largeur de la crête, de l’état du sinus (présence de polypes, épaississement muqueux) et de vos facteurs de risque personnels. Vous vous demandez si cette chirurgie est vraiment nécessaire ? Sans augmentation sinusienne dans les cas d’atrophie marquée, la pose d’implants de longueur trop réduite ou mal ancrés se traduirait par un risque accru de perte implantaire à moyen terme.
Alvéolyse péri-implantaire et déhiscences osseuses
L’alvéolyse péri-implantaire correspond à une perte osseuse localisée autour d’un implant en place, souvent liée à une infection (péri-implantite), à un surcontour prothétique ou à une hygiène insuffisante. Dans certains cas sélectionnés, après désinfection rigoureuse du site et correction des facteurs favorisants, une greffe osseuse dentaire associée à une régénération osseuse guidée peut permettre de reconstruire partiellement le support osseux perdu. Les déhiscences osseuses vestibulaires, parfois présentes dès la pose de l’implant lorsque la crête est trop fine, peuvent également être traitées par ROG.
Le pronostic de ces reconstructions péri-implantaires dépend fortement de la stabilité de l’implant, du contrôle de l’infection et de votre implication dans l’hygiène quotidienne. On peut comparer cette situation à la réparation des fondations d’une maison déjà construite : plus l’atteinte est précoce et localisée, plus les chances de stabiliser l’édifice sont élevées. C’est pourquoi un suivi régulier après la pose de vos implants, avec radiographies de contrôle, est indispensable pour détecter rapidement toute alvéolyse et intervenir à temps.
Membranes résorbables et non-résorbables en régénération tissulaire
Les membranes jouent un rôle central dans la régénération osseuse guidée, en agissant comme une barrière sélective entre le site de greffe et les tissus mous environnants. Elles empêchent les cellules épithéliales et conjonctives de coloniser trop rapidement le défaut osseux, laissant la priorité aux cellules ostéogéniques issues de l’os adjacent et de la moelle osseuse. Deux grandes familles se distinguent : les membranes résorbables, principalement en collagène, et les membranes non-résorbables, souvent en PTFE renforcé de titane.
Les membranes résorbables en collagène sont aujourd’hui les plus utilisées en cabinet dentaire. Leur principal avantage est de ne pas nécessiter de deuxième intervention chirurgicale pour être retirées : elles se dégradent progressivement en quelques semaines ou mois, en fonction de leur épaisseur et de leur structure. Elles conviennent très bien pour les défauts de petite à moyenne taille, les comblements d’alvéole post-extractionnelle ou les déhiscences vestibulaires autour d’implants. Leur maniabilité et leur intégration tissulaire en font un outil confortable tant pour le praticien que pour le patient.
Les membranes non-résorbables, quant à elles, offrent une rigidité supérieure et une meilleure capacité de maintien de l’espace, particulièrement utile pour les reconstructions osseuses complexes nécessitant un volume important. Les membranes en PTFE renforcé titane peuvent être modelées pour créer une véritable « coque » protectrice autour du site greffé, un peu comme un coffrage autour d’une dalle de béton. En revanche, elles imposent une deuxième chirurgie pour être retirées et présentent un risque plus élevé d’exposition en bouche, ce qui peut compromettre la régénération si l’hygiène n’est pas irréprochable. Le choix entre ces deux types de membranes dépend donc de la taille du défaut, de la localisation, de la qualité des tissus mous et du niveau de coopération attendu du patient.
Protocoles post-opératoires et temps d’ostéointégration du greffon
Le succès d’une greffe osseuse dentaire ne se joue pas uniquement au bloc opératoire : la phase post-opératoire et les temps de cicatrisation respectés sont tout aussi déterminants. Dans les heures et jours qui suivent l’intervention, un protocole antalgique et anti-inflammatoire adapté est prescrit, parfois associé à une antibiothérapie prophylactique. Vous devrez appliquer de la glace en externe, éviter les efforts physiques, ne pas fumer et adopter une alimentation molle et tiède afin de ne pas solliciter la zone greffée.
L’hygiène bucco-dentaire est adaptée avec des bains de bouche antiseptiques pendant la première semaine et un brossage très doux à distance de la zone opérée. Les sutures sont généralement retirées entre 7 et 15 jours, selon le type de fil utilisé. Un contrôle clinique et radiologique est programmé à intervalles réguliers pour vérifier l’absence d’infection, la bonne stabilité du greffon et l’évolution du volume osseux reconstruit. Vous vous interrogez sur la durée totale du traitement ? Elle dépend étroitement de la technique choisie et de votre capacité de cicatrisation.
En règle générale, le temps d’ostéointégration du greffon avant la pose d’implants varie entre 4 et 9 mois. Les greffes particulaires associées à des substituts synthétiques ou xénogéniques nécessitent souvent 5 à 6 mois, tandis que les greffes en bloc autogènes peuvent demander jusqu’à 8 mois pour atteindre une maturité osseuse suffisante. Après la pose des implants, il faut encore compter 2 à 4 mois supplémentaires pour leur ostéointégration, avant la mise en charge prothétique. Ainsi, un traitement incluant une greffe osseuse pré-implantaire s’étale fréquemment sur 8 à 12 mois au total, mais il représente un véritable investissement pour la stabilité et la durabilité de votre réhabilitation implantaire.
À chaque étape, un dialogue clair avec votre praticien vous permettra de comprendre les objectifs, les délais et les bénéfices attendus. Comme pour un chantier de rénovation majeur, prendre le temps de consolider les fondations osseuses avant de poser des implants dentaires augmente considérablement les chances de succès à long terme. En respectant les consignes post-opératoires, en adoptant une hygiène rigoureuse et en assistant à tous les rendez-vous de contrôle, vous devenez pleinement acteur de la réussite de votre greffe osseuse dentaire.