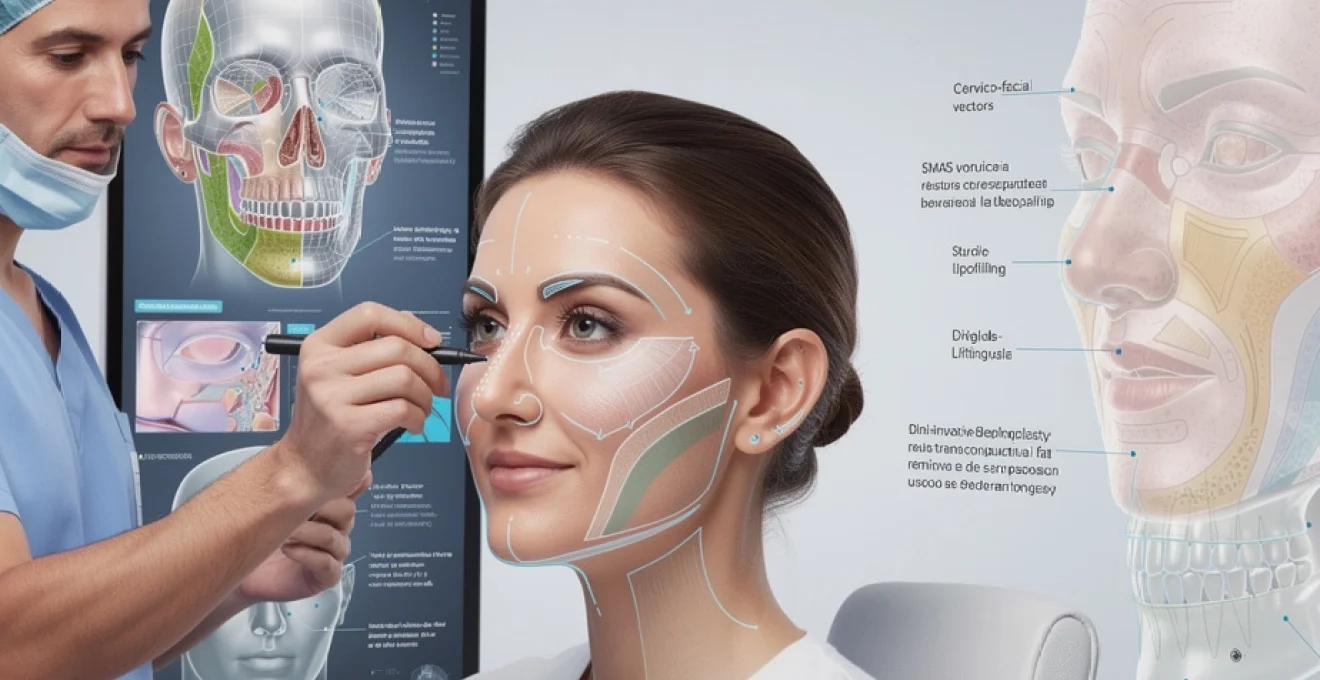
La chirurgie maxillo-faciale représente aujourd’hui une discipline médicale à la croisée des chemins entre reconstruction fonctionnelle et harmonisation esthétique. Née des nécessités de la Première Guerre mondiale pour traiter les blessures dévastatrices des combattants, cette spécialité s’est considérablement développée pour englober un éventail impressionnant d’interventions allant de la correction des malformations congénitales aux techniques de rajeunissement facial. Avec l’évolution des technologies numériques et l’amélioration constante des protocoles chirurgicaux, les chirurgiens maxillo-faciaux disposent désormais d’outils sophistiqués permettant une précision anatomique sans précédent. Cette discipline unique combine expertise chirurgicale, sensibilité esthétique et compréhension approfondie des structures faciales complexes pour offrir aux patients des résultats à la fois fonctionnels et harmonieux.
Rhinoplastie structurelle : techniques chirurgicales et résultats fonctionnels
La rhinoplastie demeure l’une des interventions les plus demandées en chirurgie faciale, représentant environ 15% des actes de chirurgie esthétique réalisés chaque année. Cette procédure complexe nécessite une compréhension tridimensionnelle de l’anatomie nasale et une maîtrise technique irréprochable. L’objectif principal consiste à créer une pyramide nasale harmonieuse tout en préservant ou en améliorant la fonction respiratoire, un équilibre délicat qui exige une expertise considérable.
Septoplastie et correction des déviations cartilagineuses
La septoplastie constitue souvent le fondement d’une rhinoplastie réussie, particulièrement lorsque des troubles respiratoires accompagnent les préoccupations esthétiques. Cette technique vise à redresser la cloison nasale déviée, une anomalie présente chez environ 80% de la population à des degrés variables. L’intervention implique une incision muqueuse interne, permettant d’accéder au septum cartilagineux et osseux. Le chirurgien retire sélectivement les portions déviées tout en préservant suffisamment de tissu pour maintenir le support structural du nez. Les techniques de réimplantation cartilagineuse permettent désormais de recycler le cartilage retiré pour renforcer d’autres zones de la pyramide nasale, optimisant ainsi les résultats fonctionnels et esthétiques.
Greffes ostéocartilagineuses autologues : prélèvement costal et auriculaire
Dans les cas de rhinoplastie complexe ou de révision, l’utilisation de greffes autologues s’avère souvent indispensable. Le cartilage costal représente une source abondante de matériau, particulièrement adapté aux reconstructions majeures nécessitant un support structural important. Le prélèvement s’effectue généralement au niveau de la septième ou huitième côte, fournissant jusqu’à 8 centimètres de cartilage utilisable. Alternativement, le cartilage auriculaire offre une option pour les greffes de plus petit volume, avec l’avantage d’une texture similaire au cartilage nasal natif. Ces techniques de greffe autologue garantissent une biocompatibilité optimale et éliminent les risques de rejet associés aux implants synthétiques. Les statistiques montrent que plus de 92% des patients conservent leurs greffes cartilagineuses sans complications à long terme.
Rhinoplastie de préservation versus déconstruction anatomique
Le débat entre les approches de préservation et de déconstruction anime actuellement
le monde de la rhinoplastie moderne. L’approche de rhinoplastie de préservation consiste à conserver au maximum les structures ostéo-cartilagineuses du nez, en remodelant plutôt qu’en réséquant. Elle s’oppose aux techniques historiques de « déconstruction anatomique » où l’on retirait de larges segments osseux et cartilagineux avant de reconstruire. La rhinoplastie de préservation limite les irrégularités du dorsum, réduit le risque de déformation secondaire et préserve mieux la fonction respiratoire. Les techniques de déconstruction gardent néanmoins leur place dans certains nez très déformés ou déjà opérés, où la structure est tellement altérée qu’une reconstruction complète s’impose.
Concrètement, la rhinoplastie de préservation privilégie les gestes sous-dorsaux (abaissement de la voûte nasale sans la casser en « toit ouvert ») et la conservation des ligaments de soutien. Comparée à la déconstruction, elle induit souvent moins d’œdème, un temps de récupération plus court et des résultats plus stables dans le temps. À l’inverse, la déconstruction anatomique permet une liberté de sculpture maximale mais au prix d’un risque accru de collapse valvulaire et de nez « opéré ». Le choix de la technique dépend donc d’un bilan morphologique détaillé, de l’épaisseur de la peau, des antécédents chirurgicaux et des objectifs esthétiques réalistes définis avec le patient.
Prise en charge de l’insuffisance respiratoire nasale post-traumatique
Après un traumatisme facial, l’insuffisance respiratoire nasale résulte fréquemment d’un enfoncement du squelette nasal, d’une déviation septale ou d’une atteinte des valves nasales internes. Dans ces situations, la rhinoplastie structurelle a un objectif avant tout fonctionnel : restaurer un flux aérien correct tout en corrigeant, si nécessaire, les séquelles esthétiques. L’examen associe toujours une évaluation clinique (rhinoscopie, tests de vasoconstricteurs) et, si besoin, une imagerie (scanner facial) afin de visualiser précisément les zones d’obstruction. On estime qu’environ 30 à 40% des traumatismes nasaux significatifs entraînent des troubles respiratoires persistants si aucune correction n’est réalisée.
Sur le plan opératoire, la prise en charge combine souvent septoplastie, redressement des os propres du nez et renforcement des valves nasales par des greffes de strut ou de spreader grafts. Ces petites lamelles cartilagineuses, insérées le long de la cloison nasale, agissent comme des étais qui maintiennent le couloir respiratoire ouvert, un peu comme des arcs-boutants consolident une cathédrale. La rééducation post-opératoire (lavages au sérum physiologique, parfois kinésithérapie respiratoire) joue aussi un rôle majeur pour limiter les croûtes et l’inflammation. L’objectif est de retrouver une respiration nasale libre, condition indispensable à un sommeil de qualité, à une bonne oxygénation et, in fine, à la qualité de vie globale.
Blépharoplastie et chirurgie périorbitaire : approches mini-invasives
La région périorbitaire est souvent la première zone à trahir les signes du vieillissement : poches sous les yeux, excès cutané, regard fatigué. La blépharoplastie et la chirurgie périorbitaire mini-invasive visent à rajeunir le regard tout en préservant son expression naturelle. Plutôt que de « tirer » la peau, les techniques modernes cherchent à redistribuer les volumes et à traiter finement les excès cutanés et graisseux. L’association à des traitements complémentaires, comme le laser CO2 fractionné ou le lipofilling, permet de traiter simultanément la texture cutanée et la perte de volume. Le résultat recherché est discret : un regard reposé, ouvert, sans modification radicale de l’identité faciale.
Ablation des poches graisseuses inférieures par voie transconjonctivale
La blépharoplastie inférieure par voie transconjonctivale consiste à retirer ou à redistribuer les poches graisseuses de la paupière inférieure en passant par l’intérieur de la paupière. Cette approche est particulièrement indiquée chez les patients jeunes ou d’âge moyen, chez qui la peau reste tonique et ne nécessite pas de résection cutanée. L’incision est réalisée au niveau de la conjonctive, ce qui signifie qu’aucune cicatrice n’est visible sur la peau. Les poches sont alors soit réséquées, soit mobilisées pour combler le creux de la vallée des larmes, limitant l’effet de transition « cassée » entre la paupière et la joue.
Cette technique mini-invasive réduit le risque d’ectropion (éversion de la paupière) et permet un retour aux activités sociales plus rapide, souvent en une dizaine de jours. Comme pour toute chirurgie esthétique des paupières, une analyse fine de la qualité cutanée, du tonus du muscle orbiculaire et de la position du globe oculaire est indispensable avant d’indiquer une voie transconjonctivale. Pour optimiser le résultat, il est fréquent d’associer un traitement de surface (laser, peelings légers) afin de lisser les ridules de la paupière inférieure, que la simple ablation des poches ne suffit pas à corriger.
Ptôse palpébrale et correction du muscle releveur de la paupière
La ptôse palpébrale correspond à un abaissement anormal de la paupière supérieure, pouvant gêner le champ visuel et donner un aspect de fatigue permanente. Elle est liée soit à une faiblesse du muscle releveur de la paupière, soit à une désinsertion de son aponévrose, notamment après port prolongé de lentilles de contact ou chirurgie oculaire. La chirurgie de la ptôse vise donc à raccourcir ou à réinsérer ce muscle pour retrouver une ouverture palpébrale symétrique. Le geste est le plus souvent réalisé par une incision cachée dans le pli palpébral, permettant dans le même temps, si nécessaire, d’effectuer une blépharoplastie esthétique.
Sur le plan fonctionnel, la correction de la ptôse améliore le confort visuel, réduit la fatigue oculaire et peut même améliorer la posture de la tête, certains patients compensant leur champs de vision rétréci en relevant le menton. L’évaluation pré-opératoire mesure précisément la hauteur de la fente palpébrale, la fonction du muscle releveur et l’éventuelle association à une atteinte neurologique. Comme on ajuste la longueur d’un câble pour qu’une porte se ferme correctement, le chirurgien module la tension musculaire pour obtenir une symétrie la plus parfaite possible entre les deux côtés, tout en évitant un excès de correction responsable d’une impossibilité de fermer complètement les yeux.
Laser CO2 fractionné et resurfacing cutané périoculaire
Le laser CO2 fractionné constitue une option de choix pour traiter les ridules, la texture fripée et les taches pigmentaires fines du contour des yeux. Son principe repose sur la création de micro-colonnes de chaleur dans le derme, espacées par des zones de peau saine qui accélèrent la cicatrisation. Cette « micro-ablation » contrôlée stimule intensément la néocollagénèse, améliorant l’élasticité et l’épaisseur cutanée. Utilisé seul ou en complément d’une blépharoplastie, il permet de traiter des irrégularités que la chirurgie ne peut corriger à elle seule, comme les micro-rides ou certaines dyschromies.
Dans une approche de rajeunissement périoculaire global, le resurfacing au laser CO2 fractionné est souvent intégré à un protocole multimodal incluant soins topiques, photoprotection stricte et parfois injections de toxine botulique pour limiter les contractions musculaires qui entretiennent les rides. La période de récupération varie de 5 à 10 jours selon l’intensité du traitement, avec rougeur et desquamation transitoires. En pratique, le respect scrupuleux des consignes postopératoires (hydratation, crème cicatrisante, écran solaire à large spectre) conditionne la qualité du résultat et limite le risque de troubles pigmentaires, notamment chez les phototypes intermédiaires.
Cantopexie latérale pour traitement de l’ectropion sénile
L’ectropion sénile se caractérise par une paupière inférieure qui s’éverse vers l’extérieur, exposant la conjonctive et entraînant larmoiement, irritation chronique et parfois kératite. La cantopexie latérale est une technique destinée à retendre et à recentrer la paupière inférieure en fixant le tendon canthal latéral à l’os orbital. Ce geste, souvent réalisé sous anesthésie locale potentialisée, restaure la bonne apposition de la paupière contre le globe oculaire, comme on réajuste un store qui s’est détendu avec le temps. Il peut être combiné à une résection cutanée modérée ou à une canthoplastie plus extensive selon le degré de laxité.
Au-delà du confort fonctionnel, la cantopexie contribue aussi à l’esthétique du regard en corrigeant l’aspect « tombant » de la paupière inférieure. Dans certains protocoles de lifting du regard, une cantopexie latérale prophylactique est associée à une blépharoplastie inférieure pour prévenir l’ectropion secondaire chez les patients présentant une laxité initiale importante. Le bilan préopératoire inclut toujours des tests de traction palpébrale et l’évaluation de la qualité du film lacrymal. Une bonne indication et une technique rigoureuse permettent d’obtenir des résultats durables, avec un taux de récidive faible et une amélioration nette des symptômes irritatifs.
Lifting cervico-facial par technique SMAS : protocoles chirurgicaux avancés
Le lifting cervico-facial moderne ne se limite plus à une simple traction de la peau. Il s’appuie sur la manipulation du SMAS (Système Musculo-Aponévrotique Superficiel), véritable armature fibro-musculaire du visage. En agissant en profondeur, au niveau du SMAS, le chirurgien repositionne les structures affaissées (joues, oval du visage, cou) tout en réduisant la tension exercée sur la peau. Résultat : des cicatrices plus fines, un aspect plus naturel et une meilleure durabilité du rajeunissement. Les protocoles avancés intègrent également une analyse vectorielle des tractions, des décollements plus limités et des combinaisons fréquentes avec lipofilling et traitements de surface.
Plicature versus SMASectomie : indications selon le ptôse tissulaire
Deux grandes stratégies sont utilisées sur le plan du SMAS : la plicature et la SMASectomie. La plicature consiste à replier et à suturer le SMAS sur lui-même, renforçant ainsi sa tension sans enlever de tissu. Elle est particulièrement adaptée aux patients présentant une peau de bonne qualité, un affaissement modéré et peu d’excès de tissu. La SMASectomie, à l’inverse, implique la résection d’une bande de SMAS avant sa remise en tension, ce qui permet de traiter des ptôses plus importantes et des excès tissulaires marqués, notamment au niveau des bajoues et du cou.
Comment choisir entre ces deux options ? L’examen clinique évalue l’épaisseur des tissus, la laxité cutanée, la position des pommettes et l’importance des bas-joues. La plicature peut être comparée au fait de « resserrer une ceinture » tandis que la SMASectomie s’apparente à couper et raccourcir un pan de tissu avant de le retendre. Dans la pratique, les chirurgiens combinent parfois les deux techniques selon les zones du visage, afin de personnaliser au maximum l’intervention. Cette approche sur-mesure est l’un des piliers des liftings cervico-faciaux de nouvelle génération, centrés sur la restauration des volumes et des lignes naturelles plutôt que sur la simple suppression des rides.
Lipofilling facial structural pour restauration volumétrique
Avec l’âge, le visage perd du volume au niveau des pommettes, des tempes, des sillons nasogéniens et de la région péri-orbitaire. Le lipofilling facial structural répond à cette fonte graisseuse en réinjectant de la graisse autologue prélevée sur le patient (abdomen, cuisses, genoux internes). Après purification, cette graisse est réinjectée en micro-quantités dans les différents plans du visage, agissant comme un matériau de comblement vivant. À la différence des produits de comblement résorbables, le lipofilling offre un potentiel de survie à long terme des cellules graisseuses, avec un effet durable sur plusieurs années.
Associé à un lifting SMAS, le lipofilling permet non seulement de retendre, mais aussi de redonner du relief à un visage « creusé ». On pourrait dire qu’il ne suffit pas de retendre la toile, il faut aussi parfois « repeindre » les volumes perdus. En pratique, 60 à 70% du volume réinjecté est réputé se maintenir à long terme, même si ce chiffre peut varier selon la zone traitée et les habitudes de vie (variations pondérales, tabac). Le patient doit être informé qu’une légère sur-correction initiale est parfois nécessaire pour compenser la résorption partielle, et qu’un second temps de réinjection peut être discuté pour parfaire le résultat.
Décollement sous-périosté et repositionnement des structures faciales profondes
Dans certains cas, notamment chez les patients plus jeunes présentant un relâchement modéré mais une chute marquée des pommettes et du tiers moyen du visage, le décollement sous-périosté peut être indiqué. Cette technique consiste à décoller les tissus au contact de l’os (sous le périoste) au niveau des orbites, des zygomas et de la maxillaire, pour remonter en bloc les structures profondes. Elle se rapproche de l’idée de « remettre en place le squelette d’un édifice » plutôt que de retendre uniquement la façade. Souvent pratiquée par voie endoscopique avec de petites incisions cachées dans le cuir chevelu, elle limite l’étendue des cicatrices visibles.
Le repositionnement des structures profondes du visage permet de restaurer les reliefs juvéniles des pommettes, d’adoucir les sillons nasogéniens et de redéfinir le contour de la mâchoire. Cette approche est parfois combinée à un lifting cervico-facial classique pour traiter simultanément le cou et l’ovale. La récupération peut être un peu plus longue en raison de l’œdème profond, mais les résultats sont particulièrement durables lorsque l’indication est bien posée. Là encore, une planification précise et une compréhension fine de l’anatomie tridimensionnelle sont indispensables pour respecter les nerfs sensitifs et moteurs et limiter les complications.
Génioplastie et ostéotomies maxillo-faciales correctrices
La position du menton et des mâchoires joue un rôle clé dans l’harmonie du profil, la fonction masticatoire et même la respiration. La génioplastie et les ostéotomies maxillo-faciales correctrices permettent d’ajuster ces structures osseuses de manière millimétrée. Contrairement aux implants mentonniers ou aux simples traitements orthodontiques, ces chirurgies s’attaquent directement à l’architecture osseuse, avec un impact sur l’occlusion dentaire, le support des tissus mous et la perméabilité des voies aériennes. Elles sont généralement réalisées en collaboration étroite avec les orthodontistes et s’appuient aujourd’hui sur une planification numérique 3D très précise.
Avancement mentonnier par ostéotomie horizontale segmentaire
La génioplastie d’avancement par ostéotomie horizontale segmentaire consiste à découper la partie inférieure du menton (symphysaire) pour la déplacer vers l’avant, vers le bas ou de manière combinée. Réalisée par voie endobuccale, elle ne laisse aucune cicatrice cutanée visible. Cette technique permet d’améliorer un menton fuyant, de rééquilibrer le profil et d’affiner la ligne mandibulaire. Sur le plan fonctionnel, elle peut également contribuer à améliorer la perméabilité des voies aériennes supérieures et réduire certains cas d’apnée du sommeil légère à modérée, en avançant l’insertion des muscles du plancher buccal.
La stabilité du segment avancé est assurée par des mini-plaques et des vis en titane, extrêmement fines, qui restent en place de façon permanente sauf indication contraire. Avant l’intervention, une analyse céphalométrique et un projet numérique sont réalisés pour simuler différents degrés d’avancement et de rotation. On pourrait comparer ce travail à celui d’un architecte qui ajuste finement le débord d’un balcon pour harmoniser la façade : quelques millimètres font parfois toute la différence. Les suites opératoires sont généralement modérées, avec des ecchymoses et un œdème transitoires, et un retour progressif à l’alimentation solide en une à deux semaines.
Chirurgie orthognathique bimaxillaire : correction des classes II et III d’angle
Les classes II et III d’Angle correspondent à des déséquilibres antéro-postérieurs entre la mâchoire supérieure (maxillaire) et inférieure (mandibule), responsables de décalages importants de l’occlusion et du profil. La chirurgie orthognathique bimaxillaire associe des ostéotomies sur les deux mâchoires pour repositionner l’ensemble du massif facial inférieur dans une position plus harmonieuse. Elle est quasi systématiquement précédée et suivie d’un traitement orthodontique, qui aligne les dents en fonction de la nouvelle architecture osseuse. Cette chirurgie permet non seulement d’améliorer l’esthétique faciale, mais aussi la mastication, la phonation et parfois la respiration.
Les ostéotomies les plus courantes incluent l’ostéotomie de Le Fort I pour le maxillaire et l’ostéotomie sagittale bilatérale pour la mandibule. Grâce à des guides de coupe et à une planification 3D, les déplacements osseux sont aujourd’hui anticipés avec une précision de l’ordre du millimètre. Le patient est informé en amont des changements attendus sur son visage, souvent visualisés grâce à des simulations numériques. Comme vous pouvez l’imaginer, transformer ainsi la « charpente » faciale demande une préparation psychologique et un accompagnement attentif, mais les études montrent des taux élevés de satisfaction, tant sur le plan fonctionnel qu’esthétique, chez la grande majorité des patients opérés.
Planification chirurgicale 3D et guides de coupe personnalisés
La planification chirurgicale 3D a révolutionné la chirurgie maxillo-faciale au cours des dernières années. À partir de scanners et d’empreintes numériques, un modèle virtuel du crâne et des mâchoires est reconstitué. Le chirurgien peut alors simuler différents scénarios d’ostéotomie, de déplacement et de rotation des segments osseux, en visualisant instantanément l’impact sur l’occlusion et le profil. Des guides de coupe personnalisés, imprimés en 3D, sont ensuite fabriqués pour être positionnés sur l’os pendant l’intervention, garantissant la précision des lignes d’ostéotomie et des déplacements planifiés.
Cette approche numérique réduit les temps opératoires, améliore la prédictibilité des résultats et limite les ajustements peropératoires. Elle permet également de partager avec le patient une vision claire des objectifs de la chirurgie orthognathique, favorisant une meilleure compréhension et une adhésion éclairée au projet thérapeutique. Dans les cas complexes ou asymétriques, la planification 3D est particulièrement précieuse, comme un GPS chirurgical guidant chaque étape du geste opératoire. À terme, l’intégration de l’intelligence artificielle et des outils de simulation dynamique pourrait encore affiner ces prédictions et personnaliser davantage les traitements.
Distraction osseuse progressive pour asymétries faciales sévères
La distraction ostéogénique consiste à sectionner un segment osseux puis à l’éloigner progressivement de son site d’origine à l’aide d’un distracteur mécanique. L’espace ainsi créé se comble progressivement d’os néoformé, permettant d’allonger ou de corriger des segments squelettiques de manière très contrôlée. Cette technique est particulièrement utile dans les asymétries faciales sévères, les hypoplasies mandibulaires ou les séquelles de malformations comme les microsomies hémifaciales. Plutôt qu’une correction en un temps, on procède à un « étirement » progressif de l’os, à raison de 0,5 à 1 mm par jour.
La période d’activation est suivie d’une phase de consolidation durant laquelle le distracteur est maintenu en place le temps que l’os nouvellement formé se minéralise. Pour le patient, ce protocole demande une collaboration étroite, car les réglages quotidiens du distracteur (par le chirurgien, le patient ou les parents selon les cas) conditionnent la qualité de la correction. L’analogie souvent utilisée est celle d’un appareil dentaire qui déplace les dents lentement mais sûrement, à la différence près qu’ici, c’est l’os qui est remodelé. Lorsqu’elle est bien conduite, la distraction ostéogénique offre des possibilités de correction jusque-là inaccessibles, notamment chez l’enfant et l’adolescent en croissance.
Otoplastie reconstructrice : correction des malformations auriculaires congénitales
L’otoplastie reconstructrice prend en charge les malformations auriculaires congénitales, allant des oreilles décollées simples aux formes plus complexes comme la microtie (oreille très réduite ou quasi absente). Au-delà de l’aspect esthétique, ces anomalies peuvent avoir un retentissement psychologique important, en particulier chez l’enfant exposé aux moqueries. La correction vise à restituer une oreille de forme, de taille et de projection aussi naturelles que possible, en tenant compte de la symétrie avec le côté opposé. Selon la sévérité de la malformation, les techniques vont du simple remodelage cartilagineux à la reconstruction complète en plusieurs temps.
Dans les oreilles décollées, l’intervention consiste le plus souvent à recréer ou accentuer les plis naturels (antihélix), réduire la profondeur de la conque et rapprocher le pavillon du crâne. Cela se fait par de petites incisions rétro-auriculaires, des sutures cartilagineuses et, si besoin, une résection modérée de cartilage. Pour les microties majeures, on peut recourir soit à un cadre costal autologue sculpté à partir du cartilage de la cage thoracique, soit à des implants préfabriqués biocompatibles recouverts par les tissus locaux. La planification du moment opératoire, en général vers 6–10 ans, prend en compte la croissance du pavillon, l’état psychologique de l’enfant et, bien sûr, les attentes de la famille.
Anesthésie locorégionale et gestion péri-opératoire en chirurgie faciale
La chirurgie faciale bénéficie aujourd’hui d’importants progrès en anesthésie locorégionale, permettant de réduire le recours à l’anesthésie générale pour certains gestes et d’optimiser le confort postopératoire. Des blocs nerveux ciblés (nerf infra-orbitaire, mentonnier, auriculo-temporal, etc.) peuvent être associés à une sédation légère pour des interventions comme l’otoplastie, certaines génioplasties, les blépharoplasties ou les petites rhinoplasties. Cette approche diminue la douleur per- et postopératoire, limite la consommation d’opioïdes et favorise un retour plus rapide à domicile, notamment dans le cadre de la chirurgie ambulatoire.
La gestion péri-opératoire inclut également la préparation du patient (bilan pré-anesthésique, optimisation des traitements, sevrage tabagique si possible) et un protocole précis de contrôle de la douleur, de la prévention des nausées et de la prise en charge de l’œdème. Des mesures simples comme l’élévation de la tête, l’application de froid local contrôlé et le respect des consignes de repos contribuent largement à limiter les suites gênantes. Vous vous demandez parfois combien de temps il faudra pour « retrouver une vie normale » après une chirurgie faciale ? Selon le type d’intervention, la plupart des patients reprennent une activité sociale en 7 à 15 jours, même si le remodelage tissulaire complet s’étale sur plusieurs mois. L’objectif des équipes de chirurgie maxillo-faciale est d’accompagner chaque étape de ce parcours, en conciliant sécurité, confort et qualité du résultat final.