# La fente palatine : causes, symptômes et traitements
La fente palatine représente l’une des malformations cranio-faciales congénitales les plus fréquentes à l’échelle mondiale, touchant environ un nouveau-né sur 700 naissances en Europe. Cette anomalie du développement embryonnaire, qui se manifeste par une ouverture anormale au niveau du palais, peut avoir des répercussions significatives sur l’alimentation, la parole, l’audition et le développement psychosocial de l’enfant. Grâce aux progrès considérables de la chirurgie reconstructive et à l’adoption d’une approche multidisciplinaire coordonnée, les enfants nés avec cette condition bénéficient aujourd’hui de protocoles thérapeutiques performants qui leur permettent d’atteindre une qualité de vie optimale. La compréhension des mécanismes embryologiques, des facteurs de risque et des options thérapeutiques disponibles constitue un enjeu majeur pour accompagner les familles dès le diagnostic prénatal jusqu’à l’âge adulte.
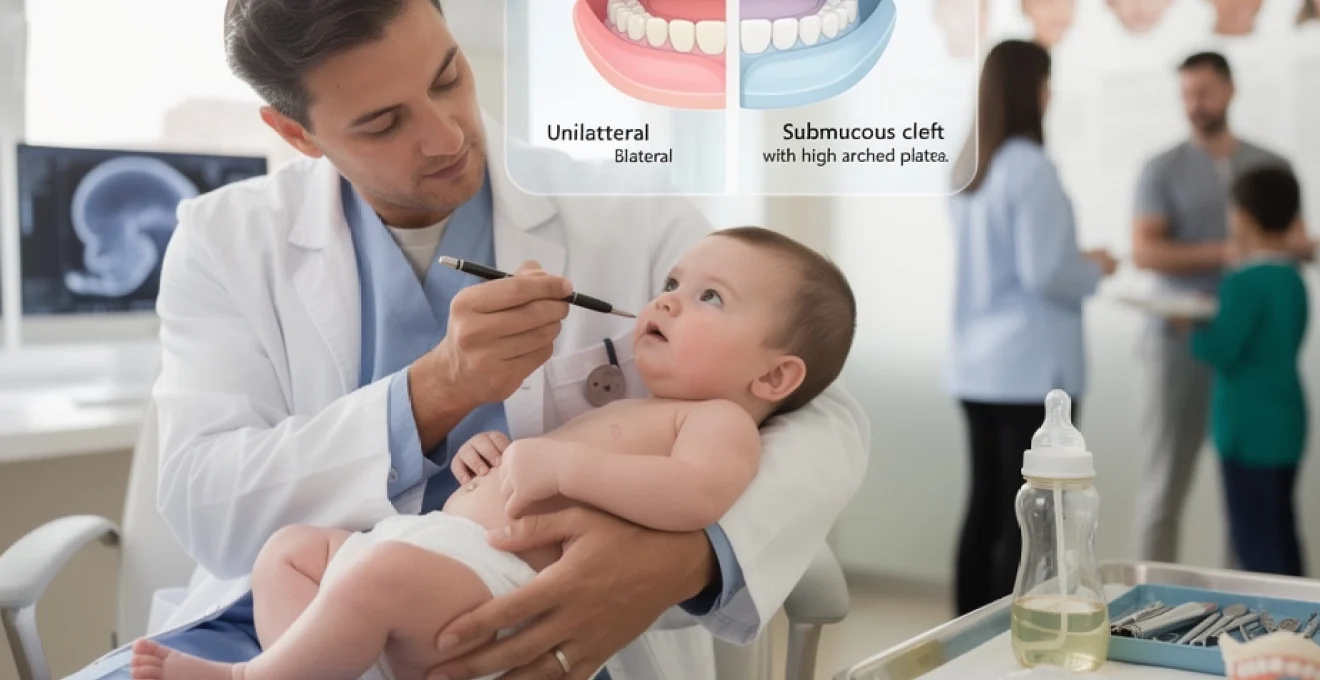
Qu’est-ce qu’une fente palatine : anatomie et classification selon kernahan
La fente palatine se définit comme une discontinuité tissulaire au niveau du palais, résultant d’un défaut de fusion des structures embryonnaires pendant la période critique de formation du visage. Cette malformation peut affecter différentes régions anatomiques avec des degrés de sévérité variables, nécessitant une classification précise pour orienter la prise en charge thérapeutique. Le système de classification le plus utilisé reste celui proposé par Kernahan, qui distingue les fentes selon leur localisation par rapport au trou incisif, point de référence anatomique séparant le palais primaire du palais secondaire. Cette distinction permet aux équipes médicales de caractériser précisément l’étendue de la malformation et d’établir un plan de traitement adapté à chaque patient.
Les fentes du palais primaire impliquent les structures situées en avant du trou incisif, comprenant la lèvre supérieure, le seuil nasal et la portion alvéolaire de la mâchoire supérieure. Les fentes du palais secondaire affectent quant à elles les structures situées en arrière, incluant le palais osseux et le voile du palais. L’importance de cette classification réside dans le fait que ces deux types de fentes ont des origines embryologiques distinctes et surviennent à des moments différents du développement fœtal. Comprendre cette distinction anatomique aide les chirurgiens à planifier les interventions reconstructrices selon une chronologie optimale.
La fente labio-palatine unilatérale complète
La fente labio-palatine unilatérale complète représente la forme la plus fréquente de malformation cranio-faciale, touchant simultanément la lèvre supérieure, l’arcade alvéolaire et l’ensemble du palais d’un seul côté. Cette anomalie crée une communication directe entre la cavité buccale et la cavité nasale, entraînant des conséquences fonctionnelles majeures dès la naissance. L’asymétrie faciale est généralement évidente, avec une déviation caractéristique de la columelle nasale et une déformation de l’aile du nez du côté atteint. Les segments maxillaires sont désalignés, ce qui complique l’alimentation du nourrisson et nécessite souvent l’utilisation de techniques d’alimentation spécialisées.
Cette malformation affecte plus fréquemment le côté gauche dans environ 60 à 70% des cas, pour des raisons embryologiques encore partiellement élucidées. Les garçons sont touchés deux fois plus souvent que les filles par cette forme spécifique de fente. La prise en charge né
Cette malformation affecte plus fréquemment le côté gauche dans environ 60 à 70% des cas, pour des raisons embryologiques encore partiellement élucidées. Les garçons sont touchés deux fois plus souvent que les filles par cette forme spécifique de fente. La prise en charge néonatale vise en priorité à sécuriser l’alimentation et la respiration, tout en préparant la future réparation chirurgicale. Dans certains centres, une orthèse palatine ou une plaque de guidage naso-alvéolaire est proposée afin de rapprocher progressivement les segments maxillaires et de remodeler le nez avant la première intervention. Cette approche permet d’optimiser le résultat esthétique et fonctionnel de la chéiloplastie ultérieure.
La fente palatine isolée ou fente vélo-palatine
La fente palatine isolée, encore appelée fente vélo-palatine lorsqu’elle intéresse à la fois le palais osseux et le voile du palais, se caractérise par une atteinte limitée au palais secondaire, sans anomalie de la lèvre ni du rebord alvéolaire. Elle peut être complète, allant de la luette jusqu’au trou incisif, ou partielle, ne concernant que la portion postérieure du voile. Contrairement aux fentes labio-palatines, elle n’est pas visible de l’extérieur et peut donc passer inaperçue dans les premières heures de vie si l’examen buccal n’est pas systématique.
Sur le plan fonctionnel, la fente palatine isolée entraîne une communication anormale entre la cavité buccale et la cavité nasale, avec risque de fausses routes et de reflux de lait par le nez lors de l’alimentation. Plus tard, elle est responsable de troubles de la phonation, avec un caractère hypernasal de la voix et une difficulté à produire certaines consonnes orales. Les fentes palatines isolées sont légèrement plus fréquentes chez les filles et peuvent être associées à des syndromes génétiques tels que la délétion 22q11.2 ou le syndrome de Stickler. Un diagnostic précoce et une palatoplastie réalisée dans les délais optimaux permettent de limiter le retentissement sur le langage et l’audition.
La fente labio-alvéolo-palatine bilatérale
La fente labio-alvéolo-palatine bilatérale représente la forme la plus sévère de fente labio-palatine, avec une atteinte des deux côtés de la lèvre supérieure, de l’arcade alvéolaire et du palais. Elle se caractérise par la présence d’un segment prémaxillaire souvent projeté vers l’avant, séparé des segments maxillaires latéraux par deux fentes alvéolaires. Cette configuration induit une déformation nasale marquée, avec un aplatissement de la pointe du nez et une large ouverture de la base narinaire. L’aspect facial peut être particulièrement impressionnant pour les parents au moment de la naissance, d’où l’importance d’une information et d’un accompagnement bienveillant.
Sur le plan fonctionnel, les difficultés de succion sont généralement importantes, nécessitant une adaptation rapide des techniques d’alimentation et parfois la mise en place d’une plaque palatine néonatale. La planification chirurgicale est plus complexe que pour les formes unilatérales, avec souvent une chéiloplastie en plusieurs temps pour recentrer la prémaxillaire et reconstruire le philtrum et le nez. L’orthodontie et, plus tard, la chirurgie orthognathique jouent un rôle central pour corriger les déséquilibres squelettiques et obtenir une occlusion fonctionnelle. Malgré la sévérité initiale, une prise en charge coordonnée permet aujourd’hui d’obtenir des résultats esthétiques et fonctionnels de très bonne qualité.
La fente sous-muqueuse et le palais ogival
La fente sous-muqueuse constitue une forme plus discrète de fente palatine, dans laquelle la muqueuse recouvrant le palais semble intacte alors que les structures musculaires profondes du voile ne sont pas correctement fusionnées. Classiquement, on décrit une triade clinique comportant une luette bifide, un sillon médian du voile et une teinte plus translucide de la muqueuse au centre du palais. Cependant, ces signes peuvent être subtils ou incomplets, ce qui explique que le diagnostic soit parfois posé tardivement, devant un retard de langage ou des otites séreuses à répétition.
Le palais ogival, quant à lui, désigne un palais étroit et très profond, souvent observé chez les enfants porteurs de fentes labio-palatines réparées ou dans certains syndromes cranio-faciaux. Bien qu’il ne s’agisse pas d’une fente à proprement parler, ce palais très voûté peut perturber la phonation et la respiration nasale, et favoriser les malpositions dentaires. Dans les cas de fente sous-muqueuse, la prise en charge associe une évaluation orthophonique spécialisée et, si nécessaire, une chirurgie de renforcement vélo-pharyngé. Le palais ogival sera plutôt abordé par des traitements orthodontiques d’expansion maxillaire, parfois associés à une chirurgie orthognathique à l’âge adulte.
Les origines embryologiques et facteurs étiologiques de la malformation
Comprendre comment se forme une fente palatine au cours de la grossesse permet souvent aux parents de mieux accepter le diagnostic et de relativiser la notion de « faute » ou de responsabilité. La fente palatine résulte d’un enchaînement d’événements embryologiques perturbés, survenant très précocement, entre la 6e et la 12e semaine de gestation. Si certains cas sont clairement liés à des anomalies génétiques identifiées, la majorité sont d’origine multifactorielle, combinant une susceptibilité génétique et des facteurs environnementaux.
On parle ainsi de modèle « multifactoriel seuil », dans lequel plusieurs gènes de faible effet interagissent avec des expositions environnementales (tabac, alcool, médicaments, carences nutritionnelles) pour dépasser un certain seuil de risque. Cette vision explique pourquoi, au sein d’une même famille, un enfant peut naître avec une fente labio-palatine alors que ses frères et sœurs ne présentent aucune anomalie. Elle justifie également l’intérêt d’une consultation de génétique pour discuter du risque de récurrence lors d’un futur projet parental.
Le défaut de fusion des bourgeons faciaux entre la 6ème et 12ème semaine de grossesse
Au cours du premier trimestre de grossesse, le visage de l’embryon se forme par la croissance et la fusion progressive de plusieurs bourgeons faciaux : bourgeon frontal, bourgeons maxillaires et mandibulaires. Entre la 6e et la 8e semaine, les bourgeons maxillaires rejoignent le bourgeon médian pour constituer la lèvre supérieure et le palais primaire. Puis, entre la 8e et la 12e semaine, les lames palatines issues des maxillaires pivotent, se rejoignent et fusionnent sur la ligne médiane pour former le palais secondaire. Toute interruption de ce processus, qu’elle soit liée à un défaut de croissance, de bascule ou de fusion, peut aboutir à une fente labiale, alvéolaire ou palatine.
On peut comparer ce mécanisme à deux portes coulissantes qui doivent se rejoindre au centre pour fermer une ouverture : si l’une des portes reste bloquée, arrive trop tard ou si le rail est déformé, l’espace central persiste et crée une « fente ». Des facteurs mécaniques, comme une langue volumineuse (glossoptose) ou une micrognathie mandibulaire, peuvent gêner la bascule des lames palatines et favoriser l’apparition d’une fente vélo-palatine. C’est notamment le cas dans la séquence de Pierre Robin, où la petite mandibule et la position postérieure de la langue perturbent la fermeture normale du palais.
Les mutations génétiques : gènes IRF6, MSX1 et TBX22
Sur le plan génétique, plusieurs gènes impliqués dans le développement cranio-facial ont été identifiés comme facteurs de susceptibilité aux fentes labio-palatines. Parmi eux, le gène IRF6 (Interferon Regulatory Factor 6) est l’un des plus étudiés. Des mutations de ce gène sont responsables du syndrome de Van der Woude, caractérisé par des fossettes labiales associées à des fentes labio-palatines, mais il intervient aussi comme facteur de risque dans des formes isolées. Le gène MSX1, impliqué dans la morphogenèse dentaire et la formation du palais, est également associé à certaines fentes palatines et à des agénésies dentaires.
Le gène TBX22 est quant à lui classiquement impliqué dans les fentes palatines liées au chromosome X, souvent associées à une ankyloglossie (frein de langue court). D’autres gènes, situés sur les chromosomes 1, 8 et 22, ont été mis en cause dans de grandes études de génomique. Pour autant, dans la pratique clinique, on ne retrouve pas toujours une mutation clairement identifiée, ce qui peut parfois frustrer les familles en quête d’explications. C’est pourquoi le généticien prend le temps d’expliquer que l’absence de mutation connue ne signifie pas absence de cause, mais plutôt que notre compréhension actuelle est encore partielle.
L’exposition aux tératogènes : acide rétinoïque et anticonvulsivants
Certains médicaments ou substances sont qualifiés de tératogènes, car ils peuvent perturber le développement embryonnaire et augmenter le risque de malformations, dont les fentes palatines. L’acide rétinoïque, dérivé de la vitamine A utilisé dans le traitement de certaines formes sévères d’acné, est l’un des exemples les plus connus : son exposition au premier trimestre de grossesse est clairement associée à des anomalies cranio-faciales, cardiaques et neurologiques. De même, certains anticonvulsivants de première génération, comme la phénytoïne ou l’acide valproïque, sont associés à un sur-risque de fentes labio-palatines.
Faut-il pour autant s’alarmer dès qu’un médicament est pris en début de grossesse? Pas nécessairement. Le risque dépend de la molécule, de la dose, de la durée d’exposition et du terme de la grossesse. C’est pour cela qu’un avis médical spécialisé est indispensable avant toute prescription chez une femme en âge de procréer ou enceinte. De manière générale, on recommande d’éviter l’alcool, le tabac, les drogues illicites et l’automédication pendant la grossesse, et de discuter systématiquement avec son médecin ou sa sage-femme avant de débuter ou d’arrêter un traitement.
Le syndrome de pierre robin et autres syndromes associés
La fente palatine peut être isolée, mais elle s’inscrit aussi fréquemment dans le cadre de syndromes plus complexes associant plusieurs malformations. La séquence de Pierre Robin en est un exemple emblématique, définie par l’association d’une micrognathie (petite mandibule), d’une glossoptose (chute de la langue vers l’arrière) et d’une fente vélo-palatine. Cette triade entraîne souvent des difficultés respiratoires et alimentaires majeures dès la naissance, nécessitant parfois des mesures de positionnement spécifiques, des attelles de langue ou, plus rarement, une trachéotomie.
D’autres syndromes, tels que le syndrome de Stickler, la délétion 22q11.2, le syndrome de Treacher-Collins, le syndrome CHARGE ou encore le syndrome de Van der Woude, peuvent associer une fente palatine à des anomalies ophtalmologiques, auditives, cardiaques ou squelettiques. Dans ces contextes, la fente n’est que la partie visible de l’iceberg, et la prise en charge doit être globale, coordonnée par un centre de référence des malformations rares de la face. Une évaluation génétique et un dépistage des atteintes associées permettent d’anticiper les complications et d’organiser un suivi adapté tout au long de la croissance.
Le diagnostic prénatal par échographie morphologique et IRM fœtale
Le diagnostic prénatal des fentes labio-palatines repose principalement sur l’échographie morphologique, réalisée au deuxième trimestre de grossesse, autour de 22 semaines d’aménorrhée. La fente labiale, lorsqu’elle est présente, est souvent visible sur les coupes de profil et de face, grâce aux progrès de la résolution des échographes et à l’utilisation de l’imagerie 3D. La fente palatine isolée, en revanche, reste plus difficile à détecter, même pour des opérateurs expérimentés, car le palais est une structure fine, partiellement masquée par la langue et l’ombre osseuse maxillaire.
En cas de suspicion de fente labio-palatine, une échographie de référence, parfois complétée par une IRM fœtale, est proposée dans un centre spécialisé. L’IRM permet une meilleure analyse des structures du palais et des voies aériennes supérieures, en particulier lorsqu’on suspecte une séquence de Pierre Robin ou une autre anomalie faciale associée. Parallèlement, un avis de généticien et, selon le contexte, une amniocentèse peuvent être envisagés pour rechercher une anomalie chromosomique ou un syndrome spécifique. Au-delà du simple diagnostic, ces consultations prénatales sont l’occasion de présenter aux parents le parcours de soins, de visiter le centre de référence et de répondre à leurs questions sur l’alimentation, la chirurgie et le pronostic.
Les manifestations cliniques et complications néonatales
Dès la naissance, la fente palatine se manifeste par une série de difficultés fonctionnelles qui concernent principalement l’alimentation, la respiration, l’audition et, plus tard, le langage. Ces complications ne sont pas systématiques et dépendent de l’étendue de la fente, de la présence ou non d’une fente labiale associée, et d’éventuelles anomalies syndromiques. Toutefois, les premières heures de vie sont souvent marquées par l’inquiétude des parents face aux difficultés de succion et au reflux de lait par le nez, d’où l’importance d’une prise en charge rapide par une équipe habituée à ces situations.
Les professionnels de santé vont alors évaluer la capacité de l’enfant à s’alimenter de façon efficace et sécurisée, surveiller sa respiration et dépister d’éventuels signes de détresse (cyanose, apnées, tirage). Un plan de prise en charge individualisé est élaboré, incluant des conseils d’alimentation, une éventuelle plaque palatine, un suivi ORL et un accompagnement psychologique des parents. Vous vous demandez peut-être si ces difficultés vont durer toute la vie? Dans la grande majorité des cas, elles s’amendent progressivement grâce aux interventions chirurgicales et aux soins de rééducation, même si un suivi prolongé reste nécessaire.
Les troubles de l’alimentation et techniques de gavage au biberon haberman
Chez le nouveau-né porteur d’une fente palatine, la succion est souvent inefficace car le palais ne permet pas de créer une dépression suffisante pour aspirer le lait. Le nourrisson compense alors par des mouvements rapides et peu coordonnés, avec un risque de fatigue, de prise de lait insuffisante et de reflux par le nez. L’allaitement maternel au sein est parfois possible dans les petites fentes vélaire, mais il s’avère difficile, voire impossible, dans les formes étendues. Il ne s’agit pas d’un échec de la mère, mais d’une limitation anatomique liée à la fente.
Pour sécuriser l’alimentation, des biberons spécifiques, comme le biberon Haberman ou des systèmes à débit contrôlé, sont utilisés. Ces dispositifs fonctionnent davantage comme un « gavage actif » par compression de la tétine que comme une succion classique : le parent presse doucement le réservoir de la tétine au rythme de la déglutition de l’enfant, un peu comme on aiderait une pompe à fonctionner lorsqu’elle manque d’aspiration. Des positions d’alimentation semi-assises, une surveillance attentive des signes de fatigue et l’accompagnement par une équipe spécialisée en lactation et en orthophonie permettent d’optimiser la prise de poids tout en préservant, autant que possible, le lien autour du repas.
Les otites séreuses récidivantes et pose de diabolos trans-tympaniques
La fente palatine, en particulier lorsqu’elle intéresse le voile, perturbe le fonctionnement de la trompe d’Eustache, ce petit conduit qui relie l’oreille moyenne au nasopharynx et permet d’équilibrer les pressions. Les muscles du voile, mal insérés ou interrompus, n’assurent plus correctement l’ouverture de la trompe lors de la déglutition. Résultat : des épanchements de liquide se constituent dans l’oreille moyenne, responsables d’otites séro-muqueuses à répétition et d’une baisse de l’audition de transmission.
Chez le jeune enfant, même une hypoacousie modérée peut impacter l’acquisition du langage et la socialisation. C’est pourquoi un suivi ORL et audiologique régulier est indispensable, de la petite enfance jusqu’à l’adolescence. En cas d’épanchements persistants ou d’infections fréquentes, la mise en place de petits aérateurs transtympaniques, appelés communément « yoyos » ou diabolos, permet de ventiler l’oreille moyenne et d’améliorer l’audition. Cette intervention, réalisée sous anesthésie générale, peut être couplée à une étape chirurgicale de la fente pour limiter le nombre d’anesthésies.
Les difficultés respiratoires et risque d’apnées obstructives
Les difficultés respiratoires ne sont pas systématiques dans toutes les fentes palatines, mais elles sont particulièrement fréquentes dans la séquence de Pierre Robin et dans certaines fentes labio-palatines bilatérales avec déformation nasale importante. La combinaison d’une petite mandibule, d’une langue basculée vers l’arrière et d’un voile du palais fendu peut entraîner des épisodes d’obstruction des voies aériennes supérieures, surtout en position dorsale. Ces épisodes se traduisent par des pauses respiratoires (apnées), des ronflements, des difficultés à s’alimenter et parfois un retard de croissance pondérale.
La prise en charge repose d’abord sur des mesures de positionnement (décubitus ventral surveillé, proclive), l’utilisation de dispositifs intra-oraux spécifiques ou, dans les formes sévères, la mise en place d’une canule nasopharyngée ou d’une trachéotomie temporaire. Des enregistrements du sommeil (polygraphies ou polysomnographies) peuvent être nécessaires pour quantifier le syndrome d’apnées obstructives et guider les décisions thérapeutiques. Là encore, l’objectif est de sécuriser la respiration dans les premiers mois, en attendant la croissance spontanée de la mandibule et la réalisation des chirurgies reconstructrices.
Le retard de langage et troubles de phonation vélaire
Sur le plan du langage, la fente palatine entraîne souvent des troubles de la phonation liés à une insuffisance vélo-pharyngée, c’est-à-dire une mauvaise fermeture entre le voile du palais et la paroi du pharynx lors de la parole. L’air s’échappe alors par le nez, donnant une voix nasonnée et rendant difficiles la production de certaines consonnes orales (p, b, t, d, k, g). L’enfant peut développer des mécanismes de compensation articulatoire, utilisant par exemple la gorge ou le larynx pour produire des sons, ce qui complexifie la rééducation ultérieure.
Un léger retard de langage expressif est fréquent, surtout si s’y ajoutent des troubles auditifs liés aux otites séreuses. Toutefois, avec une palatoplastie réalisée à l’âge approprié, un suivi audiologique et une prise en charge orthophonique précoce, la majorité des enfants parviennent à un langage intelligible et socialement satisfaisant. Dans les rares cas où la fuite d’air persiste malgré la chirurgie et la rééducation, une intervention complémentaire de type vélopharyngoplastie peut être proposée pour améliorer la fermeture du voile.
Le protocole chirurgical multidisciplinaire : chéiloplastie et palatoplastie
Le traitement de la fente palatine et des fentes labio-palatines repose sur un protocole chirurgical planifié sur plusieurs années, coordonné par une équipe multidisciplinaire (chirurgiens maxillo-faciaux ou plasticiens, anesthésistes pédiatriques, orthodontistes, orthophonistes, ORL, psychologues, etc.). L’objectif est double : restaurer au mieux la fonction (alimentation, respiration, parole) et obtenir un résultat esthétique harmonieux, tout en préservant la croissance du massif facial. Chaque centre adapte légèrement son calendrier, mais les grandes étapes sont relativement standardisées à l’échelle internationale.
En règle générale, la réparation de la lèvre (chéiloplastie) est réalisée dans les premiers mois de vie, suivie de la fermeture du palais (palatoplastie) avant l’âge de 18 mois. Plus tard, une greffe osseuse alvéolaire et, si nécessaire, une chirurgie orthognathique et une rhinoplastie secondaire viennent compléter la reconstruction. Vous vous demandez peut-être combien d’opérations seront nécessaires? Selon la sévérité de la fente, l’enfant peut bénéficier de 3 à 9 interventions au cours de sa croissance, mais elles sont réparties dans le temps et adaptées à ses besoins réels.
La technique de millard pour la réparation labiale à 3-6 mois
La chéiloplastie vise à réparer la lèvre supérieure et à corriger la déformation nasale associée. Parmi les différentes techniques décrites, la technique de Millard (ou rotation-avancement) est l’une des plus utilisées pour les fentes labiales unilatérales. Elle consiste à découper des lambeaux de peau et de muscle selon des tracés précis, permettant de faire pivoter le segment médian de la lèvre et d’avancer le segment latéral, afin de reconstituer un philtrum et un arc de Cupidon symétriques. Dans le même temps, le chirurgien repositionne le cartilage alaire pour redonner une forme plus naturelle au nez.
L’intervention est généralement réalisée entre 3 et 6 mois, lorsque l’enfant a atteint un poids suffisant et que son état général est stable. Après la chirurgie, des soins locaux simples et une surveillance de la cicatrisation sont nécessaires. Les cicatrices s’estompent progressivement au fil des années, même si une retouche secondaire peut parfois être proposée à l’adolescence pour affiner le résultat esthétique. Outre l’aspect fonctionnel (meilleure fermeture labiale pour l’alimentation), la réparation précoce de la lèvre a un impact psychologique positif important pour les parents et favorise les interactions précoces avec le bébé.
La palatoplastie selon Veau-Wardill-Kilner entre 9 et 18 mois
La palatoplastie a pour objectif de fermer la fente palatine et de reconstituer un voile fonctionnel capable d’assurer une bonne séparation entre la cavité buccale et la cavité nasale lors de la déglutition et de la parole. Parmi les techniques classiques, la palatoplastie de Veau-Wardill-Kilner associe une fermeture en deux plans (muqueux et musculaire) et un recul du voile pour lui donner une longueur suffisante. Les muscles élévateurs du voile, souvent disposés de façon anormale le long du bord de la fente, sont décrochés et réorientés en anneau postérieur, ce qui est essentiel pour restaurer une bonne fonction vélo-pharyngée.
L’intervention est le plus souvent réalisée entre 9 et 18 mois, de façon à ce que le palais soit fermé avant l’explosion du langage, tout en limitant l’impact des cicatrices sur la croissance maxillaire. Les suites opératoires imposent un régime mixé ou semi-liquide pendant quelques jours, une analgésie adaptée et parfois le port de manchons de protection pour éviter que l’enfant n’introduise des objets dans sa bouche. Une surveillance particulière de l’audition et un premier bilan orthophonique sont recommandés dans l’année qui suit la palatoplastie, afin de dépister précocement une insuffisance vélo-pharyngée résiduelle.
La greffe osseuse alvéolaire pré-orthodontique vers 9-11 ans
Chez les enfants présentant une fente alvéolaire, la continuité osseuse de l’arcade maxillaire est interrompue, ce qui compromet l’éruption normale des dents (en particulier la canine) et la stabilité de l’arcade dentaire. La greffe osseuse alvéolaire, généralement réalisée entre 9 et 11 ans, vise à combler cet espace par un apport d’os spongieux prélevé le plus souvent sur la crête iliaque (hanche). Cette greffe permet aux dents de s’ancrer dans un support osseux continu, facilite la fermeture orthodontique de la fente et prépare le terrain pour d’éventuels implants dentaires à l’âge adulte en cas d’agénésie.
Avant la greffe, un traitement d’orthodontie interceptive est souvent mis en place pour aligner les segments alvéolaires et ouvrir l’espace de la fente. L’intervention nécessite une courte hospitalisation et des précautions alimentaires (régime mou) pendant quelques semaines. Le succès de la greffe est évalué par des radiographies et par l’observation clinique de l’éruption dentaire. Une bonne hygiène bucco-dentaire est primordiale pour limiter le risque d’infection et garantir la pérennité du volume osseux greffé.
La rhinoplastie secondaire et chirurgie orthognathique à l’adolescence
Malgré une réparation précoce et soignée, des séquelles esthétiques et squelettiques peuvent persister à l’adolescence chez les patients porteurs de fentes labio-palatines. La croissance du maxillaire peut être freinée par les cicatrices palatines, entraînant un décalage entre la mâchoire supérieure et la mâchoire inférieure (classe III squelettique) et une occlusion inadéquate. Dans ces cas, une chirurgie orthognathique, consistant à avancer le maxillaire et parfois à repositionner la mandibule, est envisagée en fin de croissance (vers 17-19 ans) en association avec un traitement orthodontique complet.
Parallèlement, une rhinoplastie secondaire peut être réalisée pour corriger les asymétries nasales, redresser la cloison et améliorer la respiration nasale et l’esthétique du profil. Ces interventions sont minutieusement planifiées à l’aide d’imageries 3D et de simulations numériques, un peu comme un architecte qui modélise une rénovation complexe avant de toucher au bâtiment. Elles marquent souvent la dernière grande étape du parcours chirurgical et participent à renforcer la confiance en soi et l’intégration sociale du jeune adulte.
La prise en charge orthophonique et orthodontique post-opératoire
Au-delà de la chirurgie, la prise en charge de la fente palatine repose sur un suivi fonctionnel au long cours, associant orthophonie, orthodontie, suivi ORL et accompagnement psychologique. On pourrait dire que la chirurgie « pose les fondations » anatomiques, tandis que l’orthophonie et l’orthodontie « aménagent et optimisent » la fonction au quotidien. Ce travail d’équipe, débuté dès la petite enfance, se poursuit jusqu’à la fin de la croissance, avec des bilans réguliers permettant d’ajuster les interventions en fonction de l’évolution de chaque enfant.
L’implication des parents est un facteur clé de réussite : participation aux séances, réalisation des exercices à la maison, vigilance sur l’hygiène bucco-dentaire et sur la qualité de l’audition. Les programmes d’Éducation Thérapeutique du Patient (ETP) proposés dans certains centres aident les familles à mieux comprendre la malformation, à anticiper les étapes du parcours et à devenir actrices des soins. Vous l’aurez compris, il s’agit d’un véritable marathon, mais parcouru en équipe.
La rééducation vélo-pharyngée et exercices de souffle
La rééducation orthophonique après fermeture du palais a pour but principal d’améliorer la fonction vélo-pharyngée et la qualité de la parole. L’orthophoniste travaille sur la précision articulatoire, la maîtrise du flux d’air et la diminution des fuites nasales. Des exercices de souffle, utilisant par exemple des plumes, des bulles de savon ou des petits moulins à vent, permettent à l’enfant de prendre conscience de l’air expiré par la bouche et de renforcer le contrôle respiratoire. Ces activités ludiques sont progressivement associées à la production de sons et de mots ciblés.
Lorsque des mécanismes de compensation (articulation glottique ou pharyngée) se sont installés, un travail spécifique est nécessaire pour les désapprendre et les remplacer par des mouvements articulatoires plus physiologiques. La fréquence et la durée de la rééducation varient selon les besoins, mais un suivi régulier jusqu’à l’acquisition d’un langage stable est recommandé. Dans certains cas où la fuite nasale persiste malgré une rééducation intensive, l’orthophoniste collabore étroitement avec le chirurgien pour évaluer l’intérêt d’une chirurgie complémentaire du voile ou du pharynx.
Le traitement par plaque palatine de zurich en période néonatale
Dans certains centres, notamment en Europe, la « plaque palatine de Zurich » fait partie des outils utilisés dès la période néonatale pour les fentes labio-palatines étendues. Il s’agit d’une orthèse acrylique sur mesure, moulée à partir d’une empreinte buccale, qui vient obturer temporairement la fente et rétablir une séparation fonctionnelle entre la bouche et le nez. Cette plaque facilite l’alimentation en améliorant la prise de biberon, favorise la croissance harmonieuse des segments maxillaires et peut contribuer à réduire l’ampleur de la déformation nasale.
La plaque doit être ajustée régulièrement au fil de la croissance et nécessite une hygiène rigoureuse, avec un nettoyage quotidien pour éviter la prolifération bactérienne ou fongique. Les parents sont accompagnés par l’équipe soignante pour apprendre à la retirer et la remettre en toute sécurité. Même si tous les centres ne recourent pas à cette technique, elle illustre bien l’approche proactive visant à optimiser les conditions fonctionnelles avant les premières chirurgies.
L’orthodontie interceptive avec quad helix et expansion maxillaire
L’orthodontie joue un rôle essentiel dans la prise en charge des enfants nés avec une fente labio-palatine, en particulier pour corriger les troubles de croissance du maxillaire et les malpositions dentaires. Dès l’âge de 6-8 ans, après l’éruption des premières molaires permanentes, des dispositifs d’orthodontie interceptive, comme le quad helix ou le disjoncteur, peuvent être mis en place pour élargir progressivement le palais et harmoniser les arcades. Le quad helix, par exemple, est un appareil fixe ancré sur les molaires, doté de ressorts en forme de spirale qui exercent une force douce et continue pour élargir le maxillaire.
Cette expansion maxillaire précoce permet d’améliorer l’occlusion, de créer de l’espace pour les dents définitives et de préparer au mieux le site de la future greffe osseuse alvéolaire. Plus tard, à l’adolescence, un traitement orthodontique complet par multi-attaches (bagues) est le plus souvent nécessaire pour finaliser l’alignement dentaire et coordonner les arcades, parfois en association avec une chirurgie orthognathique. Là encore, la réussite repose sur la collaboration étroite entre orthodontiste, chirurgien et famille, avec une attention particulière portée à la motivation de l’adolescent et à l’entretien des appareils pour préserver la santé des dents et des gencives.