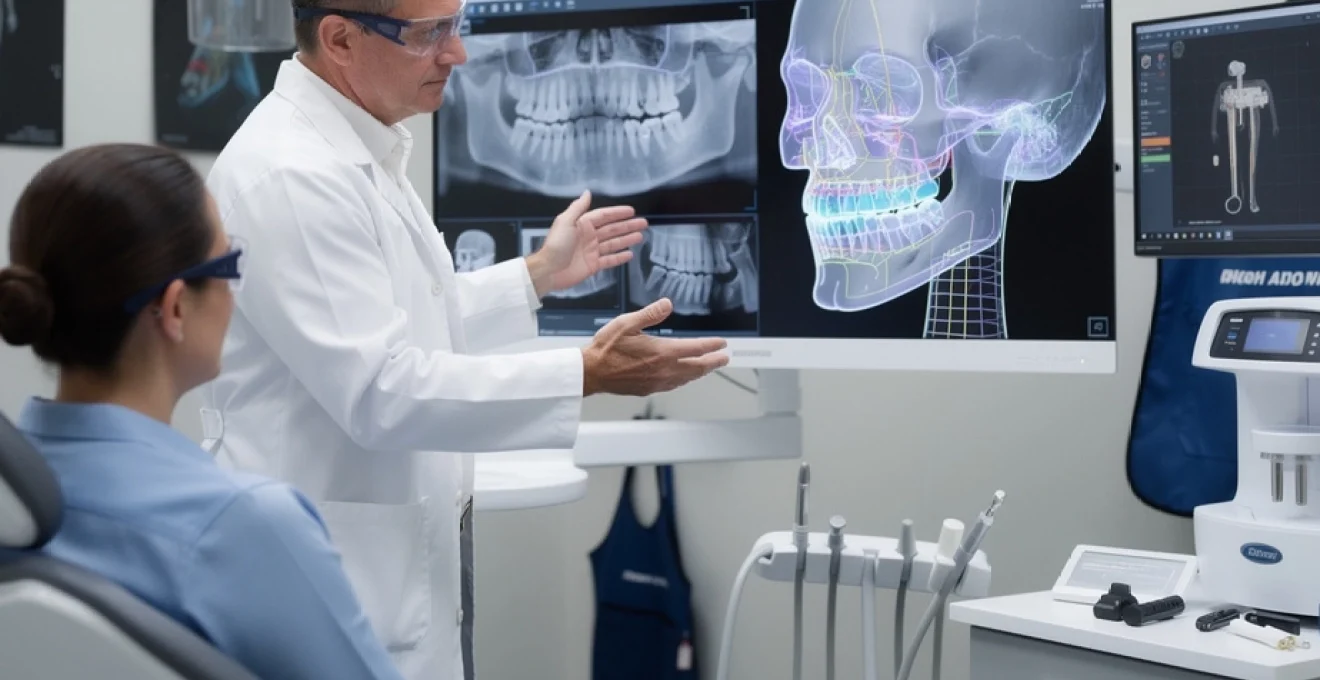
L’imagerie médicale révolutionne la pratique dentaire contemporaine, transformant radicalement les approches diagnostiques et thérapeutiques. Cette évolution technologique permet aux praticiens d’accéder à des informations anatomiques précises, essentielles pour établir des diagnostics fiables et planifier des traitements optimaux. Les techniques radiographiques modernes, allant des systèmes bidimensionnels traditionnels aux technologies tridimensionnelles avancées, offrent une visualisation détaillée des structures dentaires, osseuses et des tissus mous environnants. Cette précision diagnostique constitue un avantage considérable pour la détection précoce des pathologies, l’évaluation des risques thérapeutiques et l’optimisation des résultats cliniques.
Technologies radiographiques conventionnelles en pratique dentaire
Les technologies radiographiques bidimensionnelles demeurent les piliers de l’imagerie dentaire quotidienne, malgré l’émergence des systèmes tridimensionnels. Ces techniques éprouvées offrent un rapport coût-efficacité optimal pour la majorité des situations cliniques courantes. La radiographie conventionnelle représente encore aujourd’hui environ 85% des examens d’imagerie réalisés dans les cabinets dentaires français, selon les dernières statistiques de la profession.
L’évolution vers le numérique a considérablement amélioré la qualité d’image tout en réduisant l’exposition aux radiations. Les capteurs numériques modernes permettent une réduction de dose pouvant atteindre 50% par rapport aux films conventionnels, tout en offrant une résolution spatiale supérieure. Cette technologie facilite également l’archivage, la transmission et le traitement des images, optimisant ainsi la prise en charge des patients.
Radiographie rétrocoronaire et technique du parallélisme
La radiographie rétrocoronaire, également appelée bite-wing, constitue l’examen de référence pour la détection des lésions carieuses proximales. Cette technique utilise le principe du parallélisme entre le film et les axes dentaires, permettant une représentation fidèle des couronnes dentaires sans déformation géométrique. L’angulation précise du faisceau de rayons X, perpendiculaire au plan bisecteur entre l’axe dentaire et le récepteur d’image, garantit une qualité diagnostique optimale.
Les protocoles standardisés recommandent l’utilisation de porte-films rigides pour maintenir la reproductibilité des clichés. Cette approche systématique permet un suivi longitudinal précis de l’évolution des pathologies, particulièrement crucial dans le cadre du dépistage carieux et parodontal. La technique du parallélisme offre également une évaluation fiable de la hauteur osseuse alvéolaire, élément déterminant pour l’évaluation du pronostic parodontal.
Radiographie panoramique avec orthopantomographe
L’orthopantomographe révolutionne l’approche diagnostique globale en offrant une vue d’ensemble des structures maxillo-faciales en un seul cliché. Cette technologie utilise le principe de la tomographie linéaire, où le tube radiogène et le détecteur effectuent une rotation synchronisée autour de la tête du patient. Le résultat produit une image développée des arcades dentaires, des structures osseuses adjacentes et des articulations temporo-mandibulaires.
Les avantages de cette technique incluent une exposition réduite comparativement à un bilan radiographique complet intra-oral, ainsi qu’une vue panoramique permettant la détection d’anomalies étendues. Cependant, les limitations géométriques inhérentes à cette technique, notamment les déformations et les superpositions anatomiques, nécessitent
une interprétation prudente. En pratique clinique, la radiographie panoramique constitue un excellent examen d’orientation, mais elle doit être complétée, lorsque cela est nécessaire, par des clichés intra-buccaux ou une imagerie tridimensionnelle pour confirmer le diagnostic. Vous l’utiliserez ainsi pour détecter les dents incluses, apprécier le niveau osseux global, repérer des kystes ou des tumeurs, ou encore pour évaluer la position des dents de sagesse avant une extraction.
Dans une logique de radioprotection, la panoramique dentaire présente également l’avantage de limiter le nombre de clichés répétés. Un examen panoramique bien réalisé permet souvent d’éviter un “bilan long cône” complet, ce qui réduit la dose cumulée pour le patient tout en conservant une qualité d’information suffisante pour la plupart des plans de traitement globaux.
Radiographie occlusale et clichés endo-buccaux
La radiographie occlusale et les différents clichés endo-buccaux complètent l’arsenal diagnostique du praticien. La radio occlusale, réalisée avec un film de grande taille placé sur le plancher buccal ou le palais, permet de visualiser les arcades dans leur largeur et d’analyser la position de dents incluses, de dents surnuméraires ou de fragments radiculaires. Elle est particulièrement utile en pédodontie pour suivre l’éruption dentaire ou dans un contexte traumatique pour localiser un corps étranger ou une fracture.
Les clichés endo-buccaux rétroalvéolaires, quant à eux, offrent une vision centrée sur une ou quelques dents et leurs structures de soutien. Ils sont incontournables en endodontie pour évaluer la longueur de travail, contrôler la progression des instruments et vérifier la qualité de l’obturation canalaire. Utilisés avec la technique du parallélisme, ces clichés assurent une reproductibilité idéale, essentielle pour comparer les images au fil du temps et documenter précisément l’évolution des lésions.
Ces radiographies intra-orales reposent sur un positionnement très rigoureux du capteur et du tube. Un mauvais alignement peut entraîner des déformations, un raccourcissement ou un allongement de l’image, source d’erreurs diagnostiques. L’usage systématique de porte-capteurs adaptés, associés à des temps d’exposition calibrés selon l’épaisseur osseuse et le type de dent, constitue donc un élément clé d’une imagerie dentaire fiable et de qualité.
Systèmes de capteurs numériques PSP et CCD
La transition vers le numérique en radiologie dentaire s’est principalement faite autour de deux grandes familles de capteurs : les plaques photostimulables (PSP) et les capteurs à transfert de charge (CCD) ou CMOS. Les plaques PSP se comportent comme des films réutilisables : elles sont exposées dans la bouche du patient puis scannées dans un lecteur dédié. Elles offrent une grande latitude d’exposition et un confort appréciable grâce à leur finesse et leur flexibilité, proches de celles des films argentiques traditionnels.
Les capteurs CCD/CMOS, eux, fournissent une image quasi instantanée directement à l’écran de l’ordinateur. Cette acquisition en temps réel facilite grandement le contrôle de la qualité du cliché et limite les répétitions. Leur principal avantage réside dans la très haute résolution spatiale, particulièrement intéressante pour la détection précoce des caries interproximales ou des micro-fractures. Leur rigidité et leur encombrement peuvent toutefois gêner certains patients, en particulier ceux présentant un réflexe nauséeux marqué.
Sur le plan de la radioprotection, ces technologies numériques permettent une réduction significative de la dose délivrée. En optimisant les paramètres d’exposition (kV, mA, temps) et en profitant de la sensibilité accrue des capteurs, il est possible d’atteindre des niveaux de dose effective inférieurs à 5 µSv pour un cliché intra-oral, soit l’équivalent de quelques heures d’irradiation naturelle. La possibilité de post-traiter les images (contraste, luminosité, filtres) améliore encore la lisibilité sans nécessiter de nouvelle exposition du patient.
Imagerie tridimensionnelle par tomodensitométrie cone beam
Avec la tomodensitométrie à faisceau conique (Cone Beam Computed Tomography, CBCT), l’imagerie médicale en dentisterie entre véritablement dans l’ère de la 3D. Contrairement à la radiographie conventionnelle, qui projette en deux dimensions des structures tridimensionnelles, le CBCT fournit un volume de données permettant d’explorer les tissus dans tous les plans de l’espace. En une seule rotation autour de la tête du patient, l’appareil acquiert des centaines de projections qui sont reconstruites en un modèle volumétrique haute résolution.
Ce volume peut ensuite être analysé par coupes axiales, coronales ou sagittales, mais aussi reconstruit en vues panoramiques virtuelles ou en rendus 3D. Cette approche change radicalement la manière d’évaluer les structures maxillo-faciales : l’épaisseur osseuse, la proximité des racines avec les structures anatomiques nobles (nerf alvéolaire inférieur, sinus maxillaires), ou encore la présence de lésions subtiles deviennent immédiatement visibles. En implantologie, en chirurgie orale ou en endodontie complexe, cette précision tridimensionnelle se révèle souvent déterminante.
Protocoles d’acquisition CBCT pour implantologie
En implantologie, le protocole d’acquisition CBCT doit être rigoureusement standardisé pour garantir des mesures fiables et reproductibles. Le choix du champ de vision (Field of View, FOV) constitue un paramètre majeur : on privilégie un FOV limité à la zone d’intérêt (secteur antérieur, région molaire, arcade complète) afin de réduire la dose au strict nécessaire. Comme pour une photo, il est inutile de “zoomer” sur tout le visage lorsque seule une région localisée nécessite une analyse détaillée.
Les réglages d’exposition (kV, mA) et de temps de rotation sont adaptés à la morphologie du patient et à l’indication clinique. Pour une planification implantaire standard, un protocole à faible dose est souvent suffisant, car l’objectif principal est l’analyse osseuse et non la visualisation fine des tissus mous. De nombreux appareils proposent aujourd’hui des modes “implantologie” prédéfinis, qui simplifient le choix des paramètres tout en respectant le principe d’optimisation de la dose.
L’immobilisation du patient pendant l’acquisition est cruciale pour éviter les artéfacts de mouvement, responsables de flous et de distorsions. Des systèmes de contention crânienne, associés à des instructions claires (“ne pas avaler, ne pas bouger, regarder droit devant soi”), contribuent à sécuriser la qualité du volume acquis. Une fois les données obtenues, elles sont exportées au format DICOM, standard universel qui permet leur importation dans la plupart des logiciels de planification implantaire.
Analyse volumétrique des structures anatomiques maxillo-faciales
L’un des grands atouts du CBCT en dentisterie réside dans la possibilité d’effectuer une analyse volumétrique fine des structures maxillo-faciales. Là où la radiographie 2D superpose les plans, la 3D permet de disséquer virtuellement l’anatomie : vous pouvez suivre un canal mandibulaire dans toute sa trajectoire, mesurer avec précision la hauteur et l’épaisseur osseuse disponible, ou apprécier la forme réelle d’un sinus maxillaire. C’est un peu comme passer d’une carte routière plane à un GPS interactif en 3D.
Cette analyse volumétrique est particulièrement précieuse en chirurgie orthognathique et en orthodontie complexe. Les reconstructions 3D permettent d’évaluer l’équilibre squelettique, le positionnement des bases maxillaire et mandibulaire, ainsi que le volume des voies aériennes supérieures. En implantologie, l’étude en coupes fines (0,1 à 0,3 mm) rend possible la détection de défauts osseux localisés, de fenestrations corticales ou de septa sinusaux susceptibles d’influencer la stratégie chirurgicale.
Les logiciels modernes intègrent des outils de segmentation semi-automatique, capables d’isoler l’os, les dents ou certaines structures anatomiques spécifiques. On peut ainsi générer des modèles 3D exploitables pour la fabrication par impression 3D de guides chirurgicaux ou de maquettes anatomiques. Cette approche améliore non seulement la précision du geste opératoire, mais aussi la communication avec le patient, qui visualise concrètement la situation et le projet thérapeutique.
Planification chirurgicale assistée par logiciels nobel clinician et blue sky plan
Les logiciels de planification chirurgicale comme Nobel Clinician ou Blue Sky Plan exploitent pleinement le potentiel du CBCT. En important le volume DICOM et, le cas échéant, les données issues d’un scanner intra-oral, ces plateformes permettent de superposer les structures osseuses et les surfaces dentaires. Vous obtenez ainsi une vision intégrée, à la fois anatomique et prothétique, indispensable pour une véritable approche “prosthetically driven implantology”.
Dans la pratique, le clinicien positionne virtuellement les implants en tenant compte de la future restauration prothétique, de l’axe d’insertion souhaité et des contraintes anatomiques. Le logiciel calcule automatiquement les distances critiques (par exemple, par rapport au nerf alvéolaire inférieur ou au plancher sinusien) et propose des bibliothèques d’implants de différents diamètres et longueurs. Cette simulation interactive permet d’anticiper les besoins en greffe osseuse, en élévation sinusienne ou en régénération guidée.
Une fois la planification validée, il est possible de générer un guide chirurgical stéréolithographique, fabriqué par impression 3D. Ce guide, positionné en bouche le jour de l’intervention, oriente les forets et les implants selon les axes définis virtuellement. Le bénéfice est double : une précision accrue du placement implantaire et une chirurgie moins invasive, souvent réalisée à lambeau réduit, avec un temps opératoire raccourci et un confort amélioré pour le patient.
Évaluation densitométrique osseuse en unités hounsfield
L’évaluation de la qualité osseuse est un enjeu central en implantologie orale. Traditionnellement, la densité osseuse est exprimée en unités Hounsfield (UH) sur les scanners médicaux. Le CBCT, bien que reposant sur un principe différent, permet une approche densitométrique relative, même si l’échelle de gris n’est pas toujours strictement équivalente à celle d’un scanner conventionnel. Il convient donc d’interpréter ces valeurs avec prudence, en les corrélant à l’expérience clinique.
De manière pratique, l’os maxillaire postérieur présente généralement des densités plus faibles, alors que la symphyse mandibulaire offre des valeurs plus élevées, traduisant un os cortical plus dense. Cette variabilité influe directement sur le protocole chirurgical (vitesse de forage, séquence d’instruments, couple de vissage des implants) et sur les délais de mise en charge prothétique. Une densité réduite incitera, par exemple, à privilégier des implants plus longs ou de plus grand diamètre et à retarder la mise en charge.
Certains logiciels de planification implantaire intègrent des cartes de densité codées en couleur, offrant une visualisation intuitive des zones de faible ou de forte densité. Même si ces outils ne remplacent pas le jugement clinique, ils constituent des repères utiles pour ajuster la stratégie opératoire. En résumé, l’évaluation densitométrique en CBCT n’est pas une science exacte, mais elle fournit des informations complémentaires qui, bien utilisées, contribuent à sécuriser le traitement.
Applications diagnostiques spécialisées en endodontie
En endodontie, l’imagerie médicale joue un rôle déterminant à chaque étape du traitement, du diagnostic initial au suivi post-opératoire. Les radiographies intra-orales restent la base, mais l’apport de l’imagerie tridimensionnelle devient incontournable dans les cas complexes. Vous l’avez sans doute constaté en pratique : certaines douleurs persistantes, certaines lésions apicales ou certaines anatomies canalaires atypiques restent incompréhensibles en deux dimensions. Le CBCT permet alors de “lever le voile” en dévoilant des détails invisibles sur les clichés classiques.
L’utilisation d’un champ de vision réduit (small FOV) et de protocoles à faible dose permet d’adapter le CBCT aux exigences de l’endodontie. Ce type d’examen, ciblé sur quelques dents, limite l’irradiation tout en offrant une résolution suffisante pour analyser finement les structures radiculaires et péri-apicales. C’est un compromis intéressant entre la précision diagnostique et le respect des principes de radioprotection.
Détection des fractures radiculaires verticales
La fracture radiculaire verticale est l’un des diagnostics les plus délicats en endodontie. Cliniquement, elle se manifeste souvent par une douleur diffuse, une mobilité localisée ou une poche parodontale étroite et profonde. Radiographiquement, les signes sont parfois subtils, voire absents en 2D lorsque le trait de fracture est parallèle au faisceau. Vous avez probablement déjà été confronté à ces situations où le doute persiste malgré plusieurs clichés rétroalvéolaires sous des angulations différentes.
Le CBCT, grâce à ses coupes multiplanaires, améliore significativement la détection des fractures radiculaires verticales. Le trait de fracture apparaît alors comme une ligne hypo-dense traversant la racine, parfois associé à une image de déhiscence osseuse ou de perte osseuse en “J”. Il convient cependant de rester prudent : des artéfacts de durcissement de faisceau liés à la présence de matériaux endodontiques ou de restaurations métalliques peuvent mimer des lignes de fracture. L’interprétation doit donc être faite de manière experte, en croisant les informations cliniques et radiologiques.
La confirmation d’une fracture verticale a des implications thérapeutiques majeures, puisqu’elle conduit le plus souvent à l’extraction de la dent concernée. Dans ce contexte, disposer d’une imagerie 3D fiable permet d’éviter des traitements endodontiques répétés et inutiles, sources de coûts, de temps perdu et de frustration pour le patient comme pour le praticien.
Localisation des canaux calcifiés et anatomie canalaire complexe
La localisation des canaux calcifiés ou des configurations canalaires complexes (racines supplémentaires, canaux accessoires, anastomoses) constitue un autre domaine où le CBCT apporte une réelle valeur ajoutée. Les clichés 2D, même répétés, ne permettent pas toujours de distinguer un canal unique d’un système canalaire ramifié, en particulier dans les molaires maxillaires (canal MB2) ou mandibulaires. Or, la non-localisation d’un canal peut être à l’origine de persistance de symptômes ou d’échecs endodontiques.
En coupes axiales et sagittales, le CBCT révèle avec précision la forme et le nombre de canaux radiculaires. Vous pouvez ainsi repérer un canal mésio-vestibulaire supplémentaire, visualiser une fusion radiculaire ou localiser l’origine d’un canal latéral. C’est un peu comme passer d’un plan en coupe à une maquette transparente de la dent, où chaque canal devient nettement identifiable. Cette compréhension tridimensionnelle permet d’adapter la stratégie d’accès et d’instrumentation pour traiter l’ensemble du système canalaire.
Dans le cas des canaux fortement calcifiés, le CBCT aide également à estimer la profondeur jusqu’à laquelle la calcification est présente et à déterminer l’axe idéal pour la cavité d’accès. Cela limite le risque de perforation et préserve au maximum la structure dentaire résiduelle. Associée à une magnification opératoire (microscope) et à des instruments ultrasoniques, l’imagerie 3D devient un allié essentiel pour les endodontistes.
Évaluation des lésions apicales et résorptions radiculaires
L’évaluation des lésions apicales et des résorptions radiculaires illustre parfaitement les limites de la radiographie 2D. Les superpositions anatomiques peuvent masquer de petites lésions, et la taille apparente d’un kyste ou d’un granulome peut être sous-estimée. Une lésion située sur la face vestibulaire d’une racine, par exemple, peut rester invisible sur un cliché réalisé avec une incidence trop proche de l’axe radiculaire.
Le CBCT permet une analyse fine du contour radiculaire et des corticales osseuses. Les résorptions internes se manifestent comme des cavités centrées sur le canal, avec des limites nettes, tandis que les résorptions externes présentent des contours plus irréguliers, souvent associés à une atteinte de la surface radiculaire. Cette distinction, parfois impossible en 2D, oriente pourtant directement le choix thérapeutique. De même, l’extension d’une lésion apicale vers les structures adjacentes (sinus maxillaire, canal mandibulaire) est mieux appréciée par coupes multiplanaires.
En matière de classification des résorptions cervicales externes ou des lésions endo-parodontales, l’imagerie 3D contribue à des décisions plus éclairées : traitement conservateur, chirurgie endodontique, ou extraction avec remplacement prothétique. Elle permet également de documenter de façon objective la cicatrisation osseuse après traitement, ce qui renforce la traçabilité et la qualité du suivi.
Contrôle post-opératoire des obturations canalaires
Le contrôle post-opératoire des traitements endodontiques repose encore largement sur la radiographie rétroalvéolaire, qui offre une excellente visualisation de la longueur et de la densité apparente de l’obturation canalaire. Cependant, certaines situations justifient le recours au CBCT, notamment en cas de persistance de symptômes malgré un traitement apparemment correct en 2D, ou lorsque l’on suspecte un canal non traité ou une perforation.
Grâce à ses coupes fines, le CBCT révèle la présence d’espaces vides, de canaux latéraux obturés ou non, ou encore d’extrusions de matériau obturateur dans les tissus péri-apicaux. Il permet également de vérifier l’intégrité des parois radiculaires après la mise en place de tenons ou la réalisation de reprises de traitement. Vous disposez ainsi d’une vision globale du résultat tridimensionnel, bien plus fidèle que la simple projection plane.
Il convient toutefois de ne pas banaliser l’usage du CBCT en post-opératoire. L’indication doit rester ciblée et justifiée, en particulier chez les patients jeunes. Dans la plupart des cas, une radiographie 2D bien réalisée suffit à valider la qualité du traitement. Le CBCT devient alors un examen de recours, réservé aux situations ambiguës ou complexes où le bénéfice diagnostique attendu dépasse clairement le surcroît d’irradiation.
Radioprotection et optimisation des doses en odontologie
La radioprotection occupe une place centrale dans l’utilisation de l’imagerie médicale en dentisterie. Même si les doses délivrées lors des examens dentaires sont globalement faibles, le principe de précaution impose de limiter toute exposition inutile. On parle de justification et d’optimisation : chaque cliché doit être justifié par un bénéfice clinique attendu, et la dose doit être maintenue “aussi basse que raisonnablement possible”, selon le principe ALARA, voire ALADA (“as low as diagnostically acceptable”).
Concrètement, cela signifie que vous ne réalisez pas de radiographie “de routine” systématique, mais seulement lorsque le diagnostic ou le plan de traitement en dépend réellement. Les recommandations internationales proposent des intervalles de suivi adaptés au risque carieux, à l’âge du patient et à ses antécédents parodontaux ou endodontiques. Chez l’enfant, plus radiosensible, ces précautions sont encore renforcées, et l’utilisation de tabliers plombés et de caches thyroïdiens est fortement recommandée lorsqu’elle est compatible avec la qualité de l’examen.
L’optimisation des doses passe également par le choix du matériel et des paramètres d’exposition. En pratique dentaire, travailler à 60–70 kV, utiliser des capteurs numériques à haute sensibilité, limiter le diamètre du faisceau (collimation rectangulaire pour les intra-buccales, FOV réduit pour le CBCT) et recourir à des temps d’exposition les plus courts possibles permet de réduire significativement la dose reçue par le patient. L’entretien régulier des appareils, la calibration et les contrôles qualité périodiques garantissent la stabilité des performances et évitent les répétitions inutiles de clichés.
La protection du personnel n’est pas en reste. Les opérateurs doivent se tenir à plus de 2 mètres de la source lorsqu’ils déclenchent l’exposition, ou se placer derrière une barrière plombée. Le port de dosimètres individuels, l’évaluation régulière des locaux par des organismes agréés et la formation continue en radioprotection complètent ce dispositif. Vous le voyez, une bonne pratique radiologique est avant tout une question d’organisation et de rigueur, bien plus que de technologie seule.
Imagerie peropératoire et guidage chirurgical temps réel
L’imagerie peropératoire et le guidage chirurgical en temps réel représentent une évolution majeure de la chirurgie orale et implantaire. L’objectif est clair : transposer avec la plus grande fidélité possible la planification virtuelle au geste clinique, en minimisant les écarts et les imprévus. Pour y parvenir, différents systèmes de guidage ont été développés, allant des guides statiques imprimés en 3D aux solutions de navigation dynamique comparables aux GPS utilisés en chirurgie orthopédique ou neurochirurgicale.
Les guides chirurgicaux statiques, issus de la planification sur CBCT et scanner intra-oral, permettent de guider les forets selon des axes prédéfinis. Ils offrent une précision élevée pour les cas unitaires ou les édentements partiels, avec un coût et une logistique désormais accessibles à de nombreux cabinets. Cependant, ils manquent parfois de flexibilité peropératoire : toute modification du plan nécessite la fabrication d’un nouveau guide.
Les systèmes de navigation dynamique, eux, reposent sur un suivi en temps réel de la position des instruments par rapport au volume CBCT préopératoire. Des capteurs optiques ou électromagnétiques localisent l’implant ou le foret, et la trajectoire apparaît sur un écran, superposée à l’anatomie du patient. Vous pouvez ainsi ajuster l’axe, la profondeur ou la position en direct, comme si vous pilotiez un instrument dans un environnement virtuel. Cette approche s’avère particulièrement intéressante pour les cas complexes à proximité de structures à risque.
Au-delà de l’implantologie, l’imagerie peropératoire trouve des applications en chirurgie endodontique (localisation précise d’une racine à réséquer, d’un apex ou d’un canal accessoire) et en chirurgie orthognathique (contrôle des ostéotomies et des déplacements segmentaires). Même si ces technologies restent encore en cours de diffusion, elles illustrent la tendance de fond : une chirurgie de plus en plus guidée par l’image, plus sûre pour le patient et plus confortable pour le praticien.
Intelligence artificielle et diagnostic radiologique assisté par ordinateur
L’intelligence artificielle (IA) fait une entrée remarquée dans le champ de l’imagerie médicale en dentisterie. Grâce aux techniques d’apprentissage profond (deep learning), des algorithmes sont désormais capables de détecter automatiquement des caries, d’évaluer la perte osseuse parodontale, de repérer des lésions apicales ou de proposer un traçage céphalométrique en quelques secondes. Pour le praticien, ces outils d’aide au diagnostic jouent le rôle d’un “double regard” numérique, réduisant le risque d’erreurs d’interprétation ou d’oubli.
Concrètement, après importation d’une radiographie rétroalvéolaire ou panoramique, le logiciel surligne les zones suspectes, indique le niveau osseux marginal ou mesure automatiquement certaines distances critiques. Vous restez bien entendu le décisionnaire final, mais vous disposez d’un support objectif, standardisé, qui peut être particulièrement utile dans les structures à forte activité ou pour la formation des jeunes praticiens. C’est un peu comme travailler avec un assistant très méticuleux, toujours disponible.
En CBCT, les perspectives sont encore plus vastes : segmentation automatique des structures anatomiques, détection de canaux supplémentaires, évaluation volumétrique des lésions, voire suggestion de positionnement implantaire selon des critères préétablis. Certains systèmes commencent également à intégrer des scores de risque personnalisés, en combinant les données radiologiques avec des informations cliniques ou médicales du patient. À terme, on peut imaginer des parcours de soins où l’IA aide à prioriser les traitements et à prédire la probabilité de succès de différentes options.
Il reste néanmoins des défis à relever : qualité et diversité des bases de données utilisées pour entraîner les algorithmes, transparence des modèles (“boîte noire”), responsabilités médico-légales en cas d’erreur. L’IA ne remplace pas le jugement clinique, mais elle en devient un complément puissant. En vous appropriant progressivement ces outils, vous pourrez gagner en efficacité, en cohérence diagnostique et en pédagogie, tout en restant au cœur du processus décisionnel.