La pose d’implants dentaires dans la région postérieure du maxillaire supérieur représente l’un des défis les plus complexes en implantologie moderne. Après la perte de dents dans cette zone, la résorption osseuse naturelle combinée à la pneumatisation du sinus maxillaire crée fréquemment des conditions anatomiques défavorables à l’implantation. Le sinus lift, également appelé élévation du plancher sinusien, constitue aujourd’hui la solution de référence pour restaurer un volume osseux suffisant et garantir le succès à long terme des implants dentaires.
Cette intervention chirurgicale sophistiquée nécessite une compréhension approfondie de l’anatomie sinusienne, une maîtrise technique parfaite et une évaluation préopératoire rigoureuse. L’évolution des technologies d’imagerie tridimensionnelle et des biomatériaux a considérablement amélioré la prévisibilité des résultats, transformant une procédure autrefois considérée comme risquée en intervention de routine. La réussite du sinus lift repose sur une planification minutieuse, une exécution technique irréprochable et un suivi post-opératoire adapté.
Anatomie du plancher sinusien et évaluation pré-opératoire par CBCT
L’évaluation anatomique préopératoire constitue le fondement de tout sinus lift réussi. Le cone beam computed tomography (CBCT) révolutionne l’approche diagnostique en fournissant une visualisation tridimensionnelle précise des structures anatomiques. Cette technologie permet d’analyser avec une résolution submillimétrique la morphologie sinusienne, l’épaisseur de la membrane de Schneider, la hauteur osseuse résiduelle et la présence d’éventuelles variations anatomiques. L’acquisition des données DICOM permet une planification virtuelle de l’intervention, optimisant ainsi la sécurité chirurgicale.
La planification numérique intègre désormais l’intelligence artificielle pour la segmentation automatique des structures anatomiques. Les logiciels de planification moderne permettent de simuler virtuellement la procédure, d’anticiper les difficultés techniques et de déterminer avec précision le volume de matériau de comblement nécessaire. Cette approche prédictive réduit significativement les complications peropératoires et améliore la prévisibilité des résultats. La corrélation entre les données CBCT et l’examen clinique guide le choix de la technique chirurgicale optimale.
Analyse morphologique de la membrane de schneider
La membrane de Schneider, ou membrane sinusienne, présente des variations d’épaisseur et de densité qui influencent directement la technique chirurgicale. Cette muqueuse pseudostratifiée ciliée tapisse l’intérieur du sinus maxillaire et constitue l’élément anatomique critique du sinus lift. Son épaisseur normale varie entre 0,8 et 1,2 millimètres, mais peut atteindre plusieurs millimètres en cas d’inflammation chronique. L’évaluation CBCT permet de détecter les épaississements membranaires suggérant une sinusite subclinique nécessitant un traitement préalable.
Les propriétés biomécaniques de la membrane influencent sa résistance à la traction et sa capacité de cicatrisation. Une membrane épaissie présente paradoxalement une fragilité accrue due à sa moindre élasticité. L’analyse morphologique guide le choix des instruments de décollement et la technique de soulèvement. La présence de polypes ou de kystes de rétention nécessite une approche chirurgicale modifiée et parfois une consultation ORL préalable.
Mesure de la hauteur osseuse résiduelle sous-sinusienne
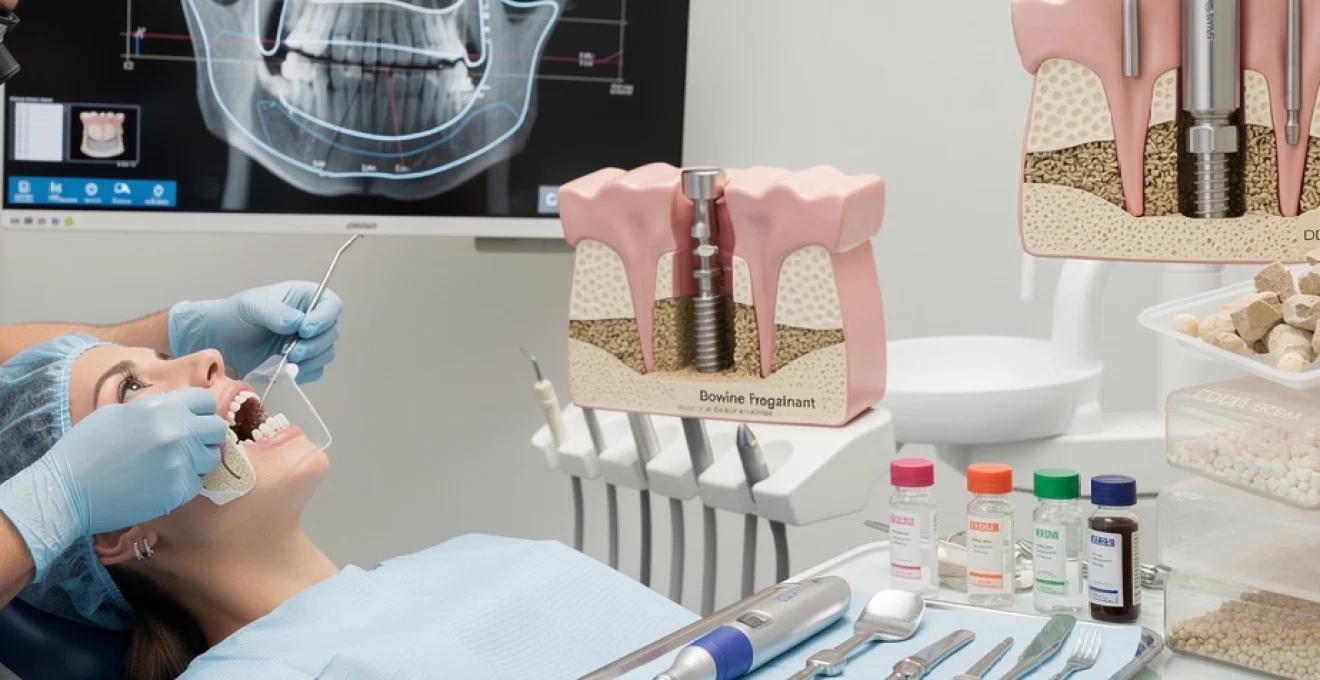
La mesure précise de la hauteur osseuse résiduelle sous-sinusienne conditionne le choix de la technique de sinus lift et la possibilité d’une pose d’implant immédiate. Grâce au CBCT, il est possible de mesurer au dixième de millimètre la distance entre la crête alvéolaire et le plancher sinusien en chaque point de la future zone implantaire. En pratique clinique, une hauteur résiduelle supérieure à 6–7 mm permet souvent un sinus lift par voie crestale avec pose implantaire simultanée, tandis qu’une hauteur inférieure à 4–5 mm oriente vers une approche latérale avec comblement plus important. Cette cartographie tridimensionnelle évite les mauvaises surprises per-opératoires et limite le risque de perforation membranaire.
Le praticien ne se contente pas d’une mesure ponctuelle : il analyse un profil continu de la hauteur osseuse le long de la crête afin de déterminer le nombre et le diamètre des implants dentaires à poser. Les reconstructions coronales et sagittales du CBCT permettent de repérer les zones de plus grande atrophie, les dépressions localisées et les irrégularités du plancher sinusien. Vous voyez ainsi pourquoi une simple panoramique ne suffit plus : sans cette précision, la stabilité primaire de l’implant pourrait être compromise et la longévité du traitement réduite. Une hauteur osseuse résiduelle correctement évaluée est donc le premier garant du succès d’un sinus lift.
Identification des septa et cloisons intra-sinusiennes
Les septa osseux intra-sinusiens, ou cloisons, représentent une variation anatomique fréquente mais parfois sous-estimée. Ils correspondent à des crêtes ou parois osseuses qui subdivisent partiellement la cavité sinusienne et peuvent compliquer la création de la fenêtre latérale ou le soulèvement homogène de la membrane de Schneider. Le CBCT permet de localiser précisément ces septa, d’en mesurer la hauteur, l’orientation et l’épaisseur, et d’adapter en conséquence le dessin de la fenêtre osseuse. Ignorer leur présence, c’est s’exposer à une augmentation significative du risque de perforation membranaire.
En pratique, la présence de septa peut conduire à réaliser deux petites fenêtres au lieu d’une large, ou à modifier l’axe d’accès au sinus pour contourner ces cloisons. Certains septa sont transversaux, d’autres obliques ou irréguliers, ce qui exige une vraie anticipation chirurgicale. La planification numérique 3D permet de simuler ces différentes options avant même de prendre le bistouri, ce qui rassure autant le praticien que le patient. Dans les cas les plus complexes, la connaissance fine de l’architecture intra-sinusienne oriente parfois vers une alternative thérapeutique, comme l’implant zygomatique, plutôt qu’un sinus lift classique.
Évaluation vasculaire de l’artère alvéolaire postéro-supérieure
L’artère alvéolaire postéro-supérieure, ou artère alveolaire antrale, chemine fréquemment dans la paroi latérale du sinus maxillaire et peut être mise à jour lors de la réalisation de la fenêtre osseuse. Sa section accidentelle peut entraîner un saignement abondant, perturbant la visibilité et compliquant la pose du matériau de comblement. Le CBCT joue ici un rôle préventif majeur : il permet de localiser le trajet de ce vaisseau, d’estimer son diamètre et sa profondeur par rapport à la crête alvéolaire. Lorsque l’artère apparaît de calibre important ou superficiel, le chirurgien adapte la position et la taille de la fenêtre pour l’éviter autant que possible.
Sur le plan pratique, cette évaluation vasculaire contribue à rendre le sinus lift plus sûr et plus confortable pour le patient. En anticipant un éventuel risque hémorragique, le praticien prévoit les instruments d’hémostase adaptés et ajuste sa stratégie de forage. On peut comparer cela à la préparation d’un itinéraire sur GPS : connaître à l’avance les « zones à risque » permet d’ajuster la trajectoire et d’éviter les embouteillages chirurgicaux. Cette approche rigoureuse participe à la diminution du temps opératoire et à une meilleure cicatrisation des tissus mous.
Techniques chirurgicales du sinus lift : approche latérale versus approche crestale
Le choix entre une approche latérale et une approche crestale pour le sinus lift dépend principalement de la hauteur osseuse résiduelle, du nombre d’implants dentaires à poser et de la morphologie du sinus maxillaire. L’approche latérale offre une excellente visibilité et permet de gérer des déficits osseux importants, au prix d’une chirurgie légèrement plus invasive. L’approche crestale, inspirée de la technique de Summers, est plus conservatrice mais réservée aux situations où l’os sous-sinusien est encore suffisant pour assurer une stabilité primaire. Vous vous demandez peut-être : existe-t-il une technique universellement meilleure ? En réalité, la meilleure approche est celle qui est parfaitement adaptée à l’anatomie et au projet prothétique de chaque patient.
Dans la pratique clinique moderne, ces deux techniques ne s’opposent pas : elles sont complémentaires et s’inscrivent dans un continuum thérapeutique. Chez un patient présentant 7 mm d’os résiduel pour un implant unitaire, une élévation par voie crestale sera souvent privilégiée pour limiter le traumatisme chirurgical. À l’inverse, en présence de 2–3 mm d’os sur un édentement molaire étendu, le sinus lift latéral devient la référence pour recréer un volume osseux suffisant. La planification 3D et, le cas échéant, le recours à un guide chirurgical facilitent ce choix stratégique.
Technique de summers par voie trans-crestale avec ostéotomes
La technique de Summers repose sur l’utilisation d’ostéotomes insérés par la crête alvéolaire pour fracturer et surélever de manière contrôlée le plancher sinusien. Après un forage quasi complet du site implantaire, le praticien remplace les forets rotatifs par une série d’ostéotomes de diamètre croissant, qu’il impacte délicatement au maillet. Ce geste provoque une légère fracture en dôme du plancher osseux et repousse la membrane de Schneider vers le haut, créant un espace sous-sinusien qui sera comblé par un biomatériau. L’implant dentaire est généralement posé dans la même séance, tirant parti de l’ostéocondensation induite par les ostéotomes.
Cette approche trans-crestale présente plusieurs avantages : incision limitée, morbidité réduite, suites post-opératoires plus confortables et temps opératoire raccourci. Elle requiert toutefois une hauteur osseuse minimale de 5–6 mm pour garantir une stabilité primaire adéquate de l’implant. De plus, la perception tactile du chirurgien est essentielle pour éviter la perforation de la membrane sinusienne, ce qui rend la courbe d’apprentissage non négligeable. On peut comparer la technique de Summers à un « levier progressif » plutôt qu’à une ouverture directe : tout se joue dans la finesse du geste et la maîtrise de la force appliquée.
Sinus lift latéral selon la technique de tatum modifiée
Le sinus lift latéral, décrit initialement par Tatum et largement modifié depuis, reste la technique de référence pour les déficits osseux sévères en secteur postérieur maxillaire. L’intervention commence par une incision crestale avec décharge, suivie du décollement d’un lambeau muco-périosté pour exposer la paroi latérale du sinus. Une fenêtre osseuse, de forme généralement ovale ou rectangulaire, est réalisée à la fraise ou au piézotome jusqu’à amincissement de la corticale. L’os est alors luxé vers l’intérieur ou retiré, mettant à nu la membrane de Schneider, qui sera délicatement décollée vers le haut afin de créer un volume disponible pour le biomatériau de comblement.
La technique de Tatum modifiée s’appuie aujourd’hui sur des instruments dédiés, des inserts ultrasoniques et parfois sur des membranes de collagène pour protéger ou stabiliser la membrane. Elle permet des augmentations de hauteur de 8 à 10 mm, rendant possible la pose d’implants de longueur standard même en cas d’atrophie marquée. Selon la hauteur osseuse initiale et la qualité de l’os, les implants peuvent être placés simultanément ou dans un second temps, après 6 à 9 mois de cicatrisation. Cette approche latérale, bien que plus technique, offre une vision directe de la cavité sinusienne et une excellente maîtrise du volume de greffe.
Utilisation de la piézochirurgie pour l’ouverture de la fenêtre osseuse
La piézochirurgie a profondément transformé la réalisation de la fenêtre osseuse lors du sinus lift latéral. Basée sur des ultrasons de haute fréquence, cette technologie permet une découpe sélective de l’os, tout en préservant les tissus mous adjacents comme la membrane sinusienne. Concrètement, les inserts piézoélectriques amincissent et tracent la fenêtre avec une grande précision, réduisant le risque de perforation accidentelle. Pour le patient, cela se traduit par un geste plus doux, moins traumatique et souvent mieux toléré.
Au-delà de la sécurité, la piézochirurgie offre aussi une meilleure visibilité per-opératoire grâce à un champ opératoire moins hémorragique. L’os découpé peut être conservé et réutilisé comme autogreffe particulaire, enrichissant le matériau de comblement. Pour un sinus lift, on pourrait comparer le passage de la fraise rotative à la piézochirurgie au passage de la scie à main au scalpel laser en microchirurgie : le contrôle est plus fin, les marges de sécurité augmentent et la précision s’en trouve nettement améliorée. Cette évolution technologique s’inscrit pleinement dans la recherche d’une élévation sinusienne plus prédictible et moins invasive.
Préparation et décollement atraumatique de la membrane sinusienne
Le décollement de la membrane de Schneider constitue l’étape la plus délicate du sinus lift, quel que soit l’accès choisi. Après mise à nu de la membrane, le chirurgien utilise des curettes sinusiennes courbes, des spatules ou des inserts piézochimiques spécifiques pour séparer doucement la muqueuse du plancher et des parois latérales. L’objectif est de créer une cavité uniforme, sans tension excessive ni zone de fragilisation. Un mouvement trop brusque ou une pression localisée peut entraîner une perforation, compromettant l’étanchéité du site et augmentant le risque de sinusite post-opératoire.
La clé d’un décollement atraumatique réside dans une vision claire de l’anatomie, une instrumentation adaptée et une progression lente et contrôlée. En cas de membrane épaissie ou d’adhérences, il est parfois préférable de limiter le volume d’élévation plutôt que de forcer et de provoquer une déchirure. Certains praticiens complètent la protection de la membrane à l’aide de membranes de collagène résorbables, qui agissent comme un « parachute » entre le greffon et la muqueuse sinusienne. Cette philosophie minimalement invasive s’inscrit dans une logique de préservation : mieux vaut une élévation un peu moins ambitieuse mais parfaitement cicatrisée qu’un comblement maximal au prix d’une perforation difficile à gérer.
Matériaux de comblement et substituts osseux en sinusologie implantaire
Le choix du matériau de comblement est un facteur déterminant de la réussite d’un sinus lift. L’objectif est d’obtenir, après cicatrisation, un néo-os stable, bien vascularisé, capable de supporter durablement les implants dentaires. Entre autogreffes, xénogreffes, allogreffes et biomatériaux synthétiques, l’implantologue dispose aujourd’hui d’un véritable arsenal thérapeutique. Chaque substitut osseux présente ses propres caractéristiques en termes d’ostéoconductivité, d’ostéoinduction, de vitesse de résorption et de stabilité volumique.
En pratique, la tendance actuelle va vers des mélanges de biomatériaux associant les avantages de plusieurs familles de greffons. Par exemple, une autogreffe particulaire peut être combinée à une xénogreffe bovine à résorption lente pour optimiser à la fois la vitalité osseuse et le maintien du volume. L’adjonction de facteurs de croissance comme le PRF (Platelet-Rich Fibrin) ou la BMP-2 vient encore renforcer ce potentiel régénératif. Vous l’aurez compris : derrière le terme générique de « greffe osseuse » se cachent des choix très précis, adaptés à chaque cas clinique.
Autogreffe osseuse intra-orale : prélèvement symphysaire et ramus
L’autogreffe osseuse intra-orale demeure le « gold standard » en termes d’ostéogénicité, puisqu’elle apporte des cellules vivantes, des facteurs de croissance et une matrice osseuse naturelle. Les sites de prélèvement les plus courants pour un sinus lift sont la symphyse mentonnière (région antérieure de la mandibule) et le ramus (branche montante mandibulaire). Après anesthésie locale, un petit bloc d’os cortico-spongieux est prélevé, puis fragmenté en particules ou utilisé en association avec d’autres biomatériaux. Ce prélèvement augmente la complexité de l’intervention, mais offre une qualité de néo-os particulièrement favorable à l’ostéointégration des implants.
Le principal inconvénient de l’autogreffe intra-orale réside dans la morbidité du site donneur : gêne post-opératoire, ecchymoses, paresthésies transitoires sont possibles. C’est pourquoi le volume d’os prélevable reste limité et plus adapté aux comblements de taille modérée ou combinés à des substituts osseux. En contrepartie, les études montrent des taux de succès implantaires très élevés lorsque l’autogreffe est utilisée en sinusologie, notamment chez les patients jeunes présentant une bonne vascularisation. On peut comparer l’autogreffe à une « greffe de peau » en chirurgie plastique : prendre un peu de soi pour reconstruire ailleurs reste, biologiquement, la solution la plus naturelle.
Xénogreffes bovines Bio-Oss et propriétés ostéoconductrices
Les xénogreffes bovines déprotéinisées, comme le Bio-Oss, sont devenues incontournables dans le comblement sinusien grâce à leurs excellentes propriétés ostéoconductrices et leur résorption lente. Ces particules d’os bovin hautement purifiées agissent comme un échafaudage tridimensionnel permettant la colonisation progressive par les cellules osseuses du patient. Leur structure spongieuse et leur porosité ouverte favorisent la néoangiogenèse et la formation d’un os néoformé dense et stable. En sinus lift, cette stabilité volumique est un atout majeur, car elle limite la perte de hauteur osseuse à long terme.
En pratique clinique, Bio-Oss est souvent utilisé seul ou en association avec une petite proportion d’os autogène pour accélérer la vitalisation du greffon. Son excellent comportement en environnement sinusien est largement documenté, avec des taux de survie implantaire supérieurs à 90 % sur le long terme dans la littérature. Pour le patient, l’avantage majeur est l’absence de site donneur, ce qui réduit la morbidité globale de l’intervention. Le compromis entre biocompatibilité, facilité d’utilisation et résultats à long terme explique la place centrale des xénogreffes bovines en sinusologie implantaire.
Allogreffes FDBA et DFDBA en augmentation sinusienne
Les allogreffes osseuses, issues de banques d’os humain et rigoureusement traitées, constituent une alternative intéressante pour le comblement du sinus maxillaire. On distingue principalement la FDBA (Freeze-Dried Bone Allograft), os déshydraté, et la DFDBA (Demineralized Freeze-Dried Bone Allograft), dont la composante minérale a été en partie retirée. La FDBA se comporte essentiellement comme un matériau ostéoconducteur à résorption progressive, tandis que la DFDBA possède en plus un potentiel ostéoinducteur lié à l’exposition de protéines morphogénétiques osseuses.
En sinus lift, ces allogreffes peuvent être utilisées seules ou en combinaison avec des xénogreffes et de l’os autogène, en fonction des objectifs de régénération et des préférences du praticien. Leur principal avantage est d’éviter un second site opératoire, tout en offrant une structure osseuse proche de celle de l’humain. Les protocoles de stérilisation et de traçabilité actuels garantissent un haut niveau de sécurité pour le patient. Ainsi, pour certains cas d’augmentation sinusienne de volume moyen, l’allogreffe représente un excellent compromis entre efficacité biologique, confort post-opératoire et stabilité à long terme.
Facteurs de croissance PRF et BMP-2 en régénération osseuse
Les facteurs de croissance sont venus enrichir l’arsenal thérapeutique du sinus lift en accélérant la cicatrisation et en optimisant la qualité du néo-os. Le PRF (Platelet-Rich Fibrin) est obtenu à partir du sang du patient, centrifugé sans anticoagulant pour former un caillot riche en plaquettes et en leucocytes. Découpé en membranes ou réduit en fragments, il peut être mélangé au biomatériau de comblement ou placé en recouvrement de la fenêtre osseuse. Le PRF libère progressivement des facteurs de croissance (PDGF, TGF-β, VEGF…) qui stimulent la néoangiogenèse, la maturation osseuse et la régénération des tissus mous.
La BMP-2 (Bone Morphogenetic Protein-2), quant à elle, est une protéine recombinante ostéoinductrice capable de déclencher la formation d’os même en l’absence de cellules osseuses préexistantes. Utilisée sur des supports spécifiques, elle peut, dans certains cas sélectionnés, réduire la quantité de biomatériau nécessaire et accélérer la consolidation. Cependant, son coût élevé et la nécessité de respecter des protocoles stricts limitent pour l’instant son utilisation à des situations particulières. Intégrer ces facteurs de croissance dans un sinus lift revient à « booster » le potentiel naturel de régénération de l’organisme, en particulier chez les patients présentant un terrain systémique moins favorable.
Pose implantaire immédiate versus différée post-sinus lift
La décision de poser les implants dentaires immédiatement lors du sinus lift ou de différer leur mise en place après cicatrisation osseuse est un enjeu majeur de la planification. Lorsque la hauteur osseuse résiduelle est suffisante (souvent >4–5 mm) pour assurer une stabilité primaire correcte, la pose implantaire simultanée présente plusieurs avantages : réduction du nombre de chirurgies, diminution de la durée globale du traitement et limitation du traumatisme pour le patient. Le sinus lift et la pose d’implant deviennent alors une seule et même séquence opératoire, avec un temps de cicatrisation partagé.
En revanche, lorsque la hauteur osseuse est très réduite ou la qualité osseuse médiocre, la pose différée des implants, 4 à 9 mois après la greffe, reste souvent la stratégie la plus sûre. Elle laisse au néo-os le temps de se consolider, d’être parfaitement vascularisé et de présenter des caractéristiques mécaniques suffisantes pour l’ostéointégration. La patience est alors un atout : accepter un délai plus long, c’est maximiser les chances de succès à long terme. Dans certains cas, on adopte une approche individualisée, avec des implants posés immédiatement dans les zones les plus favorables et d’autres différés dans les secteurs les plus atrophiques.
Complications per-opératoires et gestion des perforations membranaires
Comme toute intervention chirurgicale, le sinus lift peut s’accompagner de complications per-opératoires, même lorsqu’il est réalisé dans les règles de l’art. La plus fréquente est la perforation de la membrane sinusienne, dont l’incidence varie selon les études entre 10 et 30 % des cas. D’autres événements peuvent survenir : saignement abondant lié à la section de l’artère alvéolaire postéro-supérieure, fracture imprévue du plancher sinusien, ou encore déchirure du lambeau muco-périosté. L’essentiel n’est pas tant d’éviter absolument toute complication – objectif parfois illusoire – que de savoir les reconnaître rapidement et les gérer de façon adéquate.
La planification minutieuse, l’utilisation du CBCT et le recours à des outils modernes comme la piézochirurgie réduisent nettement la fréquence et la sévérité de ces incidents. Néanmoins, le praticien doit toujours disposer d’un « plan B » per-opératoire : modification de la taille de la fenêtre, réduction du volume de comblement, report de la pose implantaire, voire interruption de l’intervention en cas de difficulté majeure. Cette capacité d’adaptation fait partie intégrante de l’expertise en sinusologie implantaire et contribue à la sécurité globale de la procédure.
Suivi post-opératoire et cicatrisation osseuse en environnement sinusien
Le suivi post-opératoire après un sinus lift est tout aussi important que la phase chirurgicale elle-même. Les premières 48 à 72 heures sont marquées par un œdème modéré des joues, parfois quelques ecchymoses et une gêne à la mastication. Des antalgiques, des anti-inflammatoires et, le plus souvent, une antibiothérapie prophylactique sont prescrits. Le patient reçoit des consignes précises : ne pas se moucher, éviter les efforts de Valsalva (souffler fort nez pincé), privilégier une alimentation molle et tiède, et maintenir une hygiène bucco-dentaire rigoureuse avec des bains de bouche antiseptiques doux.
La cicatrisation gingivale est généralement acquise en 10 à 15 jours, mais la consolidation osseuse, elle, nécessite plusieurs mois. En environnement sinusien, la régénération osseuse suit un calendrier spécifique : phase de formation du caillot, puis d’ossification progressive du matériau de comblement, jusqu’à obtention d’un os néoformé mature entre 4 et 9 mois selon le type de greffon et le métabolisme du patient. Des contrôles cliniques réguliers et, à terme, un CBCT de contrôle permettent de valider la qualité et le volume de l’os avant la pose ou la mise en charge des implants dentaires. En respectant ce temps biologique, on offre aux futurs implants un support osseux stable et durable, gage d’un succès implantaire à long terme.