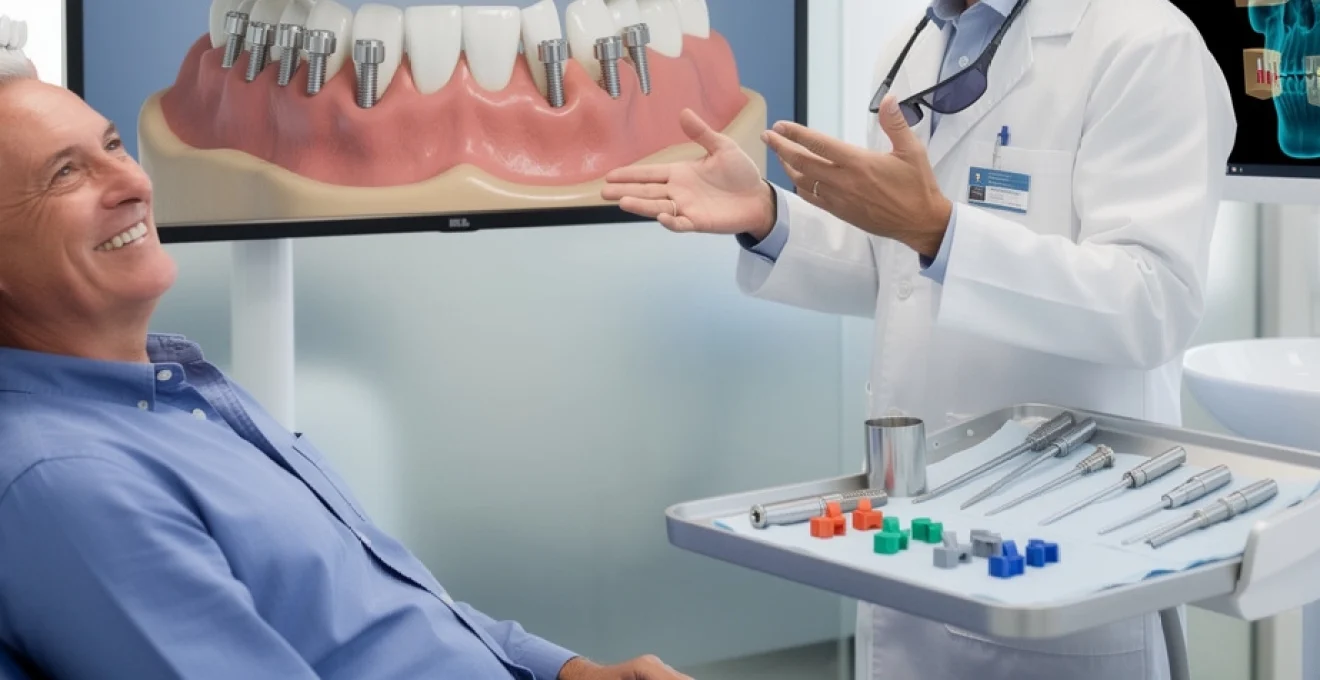
La perte de plusieurs dents représente un défi majeur pour la santé bucco-dentaire, affectant simultanément la fonction masticatoire, l’esthétique du sourire et la préservation du capital osseux. Contrairement à l’édentement unitaire où un seul implant suffit généralement, le remplacement de dents multiples nécessite une approche stratégique combinant précision chirurgicale, planification numérique et expertise prothétique. Les solutions implantaires modernes offrent aujourd’hui des alternatives performantes aux bridges traditionnels et prothèses amovibles, permettant de restaurer durablement la fonction occlusale tout en prévenant la résorption osseuse progressive qui caractérise les sites édentés. Que vous ayez perdu quelques dents consécutives ou une arcade complète, les protocoles implantaires actuels proposent des options thérapeutiques adaptées à chaque configuration anatomique et contrainte biomécanique.
Pont dentaire sur implants versus bridge traditionnel : analyse comparative des solutions prothétiques
Le choix entre un pont sur implants et un bridge conventionnel dento-porté constitue une décision clinique fondamentale qui conditionne la pérennité de la restauration. Le bridge traditionnel s’appuie exclusivement sur les dents adjacentes à l’édentement, nécessitant leur taille importante et parfois leur dévitalisation préalable. Cette approche présente l’inconvénient majeur d’altérer des structures dentaires souvent saines, créant ainsi une fragilisation iatrogène des dents piliers. À l’inverse, le pont implanto-porté repose sur des racines artificielles en titane grade 4 ou zircone-Y-TZP ancrées directement dans l’os alvéolaire, préservant totalement l’intégrité des dents naturelles résiduelles.
La biomécanique de ces deux solutions diffère radicalement. Un bridge classique de trois éléments remplaçant une molaire transmet les forces occlusales aux dents piliers selon un effet de levier potentiellement délétère, générant des contraintes de torsion sur les racines naturelles. Cette configuration augmente statistiquement le risque de fracture radiculaire à moyen terme, particulièrement en présence de parafonctions comme le bruxisme. Le pont sur implants, en revanche, distribue les charges masticatoires directement dans le tissu osseux environnant via l’ostéointégration, reproduisant la physiologie naturelle de transmission des forces. Cette dissipation biomécanique optimale explique pourquoi les taux de survie à 10 ans des ponts implanto-portés atteignent 95-98% contre 85-90% pour les bridges conventionnels selon les études cliniques récentes.
D’un point de vue économique, l’investissement initial d’un pont sur implants s’avère certes supérieur, mais cette différence se relativise considérablement lorsqu’on analyse le coût total de possession sur 15-20 ans. Les bridges traditionnels nécessitent fréquemment des interventions de maintenance : rescellement, remplacement suite à la perte d’une dent pilier, traitement endodontique secondaire des piliers. Ces révisions cumulatives peuvent égaler, voire dépasser, le coût initial d’une solution implantaire qui, elle, ne requiert qu’un contrôle annuel et un détartrage péri-implantaire régulier. La dimension économique doit donc intégrer cette analyse du cycle de vie complet plutôt que se limiter au seul prix d’installation.
La préservation du volume osseux représente un avantage clinique décisif des ponts implantaires. Sans stimulation mécanique, l’os alvéolaire se résorbe progressivement selon un processus centripète atteignant 40-60% de perte volumétrique dans les cinq années suivant l’extraction
dans la zone édentée. En recréant des racines artificielles, les implants dentaires rétablissent une stimulation fonctionnelle à chaque mastication, limitant la résorption et maintenant le support des tissus mous. À long terme, cette préservation osseuse se traduit par un meilleur maintien du profil facial, une stabilité accrue de la prothèse et une réduction du risque de complications esthétiques comme l’apparition de « trous noirs » interdentaires. Pour un patient présentant plusieurs dents manquantes dans un même secteur, le pont sur implants offre ainsi une solution plus physiologique, plus durable et plus conservatrice vis‑à‑vis des dents restantes.
Protocole all-on-4 et all-on-6 pour la réhabilitation complète d’une arcade dentaire
Lorsque la quasi‑totalité ou la totalité des dents d’une arcade sont absentes, les approches segmentaires classiques perdent en pertinence. Les protocoles All-on-4 et All-on-6 répondent précisément à cette problématique d’édentement complet en permettant de fixer une prothèse dentaire complète sur un nombre limité d’implants stratégiquement positionnés. Le principe est de remplacer une arcade entière avec 4 ou 6 implants dentaires, en optimisant l’axe, la longueur et la répartition des implants pour encaisser les forces occlusales. Cette approche réduit le nombre de chirurgies, le volume de greffes osseuses nécessaires et la durée globale du traitement, tout en offrant une solution fixe, confortable et esthétiquement aboutie.
Technique all-on-4 de nobel biocare : angulation des implants postérieurs et répartition des forces occlusales
Le concept All-on-4, développé et largement documenté par Nobel Biocare, repose sur l’utilisation de deux implants antérieurs droits et deux implants postérieurs angulés, généralement à 30°–45°. Cette angulation postérieure permet d’augmenter la longueur de l’arc implantaire sans empiéter sur les structures anatomiques sensibles comme le sinus maxillaire ou le nerf alvéolaire inférieur. En pratique, cela signifie que l’on peut proposer des implants dentaires à des patients présentant une résorption osseuse postérieure marquée, sans recourir systématiquement à des comblements sinusien complexes.
Sur le plan biomécanique, l’angulation des implants postérieurs permet d’optimiser la répartition des forces occlusales le long de la prothèse complète. Plutôt que de concentrer les contraintes sur une zone réduite, les forces masticatoires sont distribuées sur une plateforme plus étendue, ce qui réduit le bras de levier distal et les micro‑mouvements au niveau de l’interface os‑implant. Des études cliniques à 10 ans montrent des taux de survie de l’ordre de 94–98 % pour les implants All-on-4, à condition que le protocole soit respecté et que le patient suive une maintenance rigoureuse. Pour vous, cela se traduit par une fonction masticatoire plus efficace, une réduction du risque de fracture prothétique et une meilleure longévité de l’ensemble du système.
Dans la pratique quotidienne, la planification de ce type de réhabilitation s’effectue presque toujours à l’aide d’un examen CBCT et d’un logiciel dédié, permettant de simuler précisément l’angulation des implants postérieurs et le positionnement des emergences prothétiques. Cette approche guidée aide à éviter les zones d’os insuffisant, à respecter les corridors esthétiques et à anticiper la future ligne du sourire, paramètre essentiel en antérieur. Grâce à cette prévisualisation numérique, le patient peut comprendre plus facilement le plan de traitement et se projeter dans le résultat final.
Système all-on-6 : stabilité primaire accrue et prévention de la résorption osseuse
Le protocole All-on-6 repose sur le même principe que l’All-on-4, mais avec deux implants supplémentaires, généralement positionnés dans les zones prémolaires. Ce renfort implantaire améliore la stabilité primaire de la prothèse complète, ce qui est particulièrement pertinent chez les patients présentant une densité osseuse diminuée ou des parafonctions importantes. En multipliant les points d’ancrage, on diminue les charges individuelles supportées par chaque implant dentaire, réduisant ainsi le risque de surcharge mécanique et de micromouvements pendant la phase d’ostéointégration.
Sur le plan biologique, la présence de 6 implants répartis sur l’arcade permet une stimulation plus homogène de l’os alvéolaire, ce qui contribue à freiner la résorption osseuse à long terme. Chaque implant agit comme un « pilier » stimulant son environnement osseux lors de la mastication, un peu comme les piliers d’un pont qui transmettent les forces au sol. Chez un patient édenté total depuis plusieurs années, cette stimulation répartie peut faire la différence entre une arcade qui reste stable et une arcade qui continue de se résorber, compliquant d’éventuelles interventions ultérieures.
Le choix entre All-on-4 et All-on-6 dépend de nombreux facteurs : volume osseux disponible, qualité de l’os (D1 à D4), sévérité de l’édentement, bruxisme, attentes esthétiques et contraintes économiques. Dans certains cas, un All-on-4 bien planifié suffira largement ; dans d’autres, l’ajout de deux implants apportera une marge de sécurité appréciable, notamment pour les patients jeunes ou très exigeants sur la pérennité de leur traitement implantaire. C’est lors de la consultation pré‑implantaire, après analyse clinique et radiologique détaillée, que cette décision est prise conjointement avec vous.
Prothèse transitoire immédiate versus temporisation différée après pose implantaire
L’un des atouts des protocoles All-on-4 et All-on-6 réside dans la possibilité d’une mise en charge immédiate, c’est‑à‑dire la pose d’une prothèse transitoire fixe dans les 24 heures suivant la chirurgie. Cette prothèse, souvent en résine renforcée, est vissée sur les implants dentaires dès lors qu’une stabilité primaire suffisante est obtenue (généralement un torque de > 35 Ncm). Pour le patient, cela signifie qu’il ne passe pas par une phase d’édentement complet, ce qui est un avantage psychologique et social majeur, tout en permettant de retrouver rapidement une fonction masticatoire de base.
La temporisation différée reste néanmoins indiquée dans certains cas : os très fragile, faible stabilité primaire, nécessité de greffes osseuses importantes ou état de santé général compromis. Dans ces situations, on préfère laisser les implants cicatriser sans charge pendant 3 à 6 mois, en recourant éventuellement à une prothèse amovible provisoire. Cette approche plus prudente diminue le risque de micromouvements excessifs et de perte d’ostéointégration, au prix d’un confort légèrement moindre pendant la période de cicatrisation.
Comment choisir entre ces deux stratégies ? La réponse dépend d’un équilibre entre votre souhait de résultat immédiat et les impératifs biologiques de cicatrisation. Une prothèse transitoire immédiate bien conçue, avec un schéma occlusal allégé en zones postérieures et un contrôle régulier, peut offrir un excellent compromis entre esthétique, fonction et sécurité. Le rôle du praticien est de vous expliquer clairement les bénéfices et les risques de chaque approche afin que vous puissiez prendre une décision éclairée.
Matériaux prothétiques : résine composite renforcée, zircone monolithique et hybrides céramiques
Le choix des matériaux de la prothèse définitive a un impact direct sur l’esthétique, la résistance mécanique et le confort au long cours. Pour les restaurations complètes sur implants dentaires, on utilise principalement trois grandes familles de matériaux : les résines composites renforcées, la zircone monolithique et les structures hybrides associant armature métallique ou zircone et céramique stratifiée. Chacun de ces matériaux présente un profil spécifique en termes de résistance à l’usure, d’absorption des chocs et de rendu esthétique.
Les résines composites renforcées sont souvent privilégiées pour les prothèses transitoires ou pour des solutions définitives chez des patients au budget plus restreint. Leur avantage principal réside dans leur légèreté et leur capacité à absorber une partie des forces masticatoires, agissant comme un « amortisseur » entre l’os et la prothèse. La zircone monolithique, quant à elle, offre une résistance exceptionnelle à la fracture et une esthétique très proche des dents naturelles, en particulier avec les zircones multichromatiques de dernière génération. Elle est particulièrement adaptée pour les patients présentant un bruxisme ou souhaitant une prothèse fixe implantaire très pérenne.
Les restaurations hybrides céramiques (armature en titane ou zircone recouverte de céramique feldspathique ou de disilicate de lithium) visent à combiner le meilleur des deux mondes : une structure interne très résistante et une couche externe hautement esthétique. Cependant, elles nécessitent une grande précision de design pour éviter les éclats céramiques (chipping) sous fortes contraintes occlusales. Le choix du matériau se fait donc au cas par cas, en fonction de votre occlusion, de votre niveau d’exigence esthétique, de vos habitudes masticatoires et de vos priorités budgétaires.
Ostéointégration et régénération osseuse guidée pour sites édentés multiples
Pour poser des implants dentaires dans des zones édentées depuis longtemps, la quantité et la qualité de l’os alvéolaire disponible deviennent des paramètres déterminants. La résorption osseuse progressive, surtout après des extractions anciennes, peut rendre impossible la pose d’implants standard sans interventions préalables de régénération osseuse guidée (ROG). L’ostéointégration, c’est‑à‑dire la fusion intime entre l’implant et l’os, dépend directement de ce socle osseux : il doit être suffisamment volumineux, dense et bien vascularisé pour assurer la stabilité primaire puis secondaire des implants.
La ROG consiste à reconstruire ou augmenter le volume osseux déficient à l’aide de greffons et de membranes, de manière à recréer un site implantaire anatomiquement favorable. Vous pouvez l’imaginer comme la préparation des fondations avant d’ériger une structure porteuse : si les fondations sont trop étroites ou fragiles, l’implant ne pourra pas supporter les contraintes masticatoires sur le long terme. En fonction du déficit osseux (horizontal, vertical ou combiné), différentes techniques et biomatériaux sont mis en œuvre pour rétablir un volume suffisant.
Greffe osseuse autogène versus substituts osseux xénogènes Bio-Oss et cerasorb
La greffe osseuse autogène, c’est‑à‑dire utilisant l’os du patient lui‑même, reste longtemps considérée comme le « gold standard » en implantologie. Prélevé au niveau de la mandibule, de la branche montante, du menton, voire de sites extra‑oraux dans les cas complexes, cet os autologue présente une excellente capacité ostéogénique et une biocompatibilité optimale. En revanche, il nécessite un site opératoire supplémentaire et peut être source de morbidité (douleurs, engourdissement, risques infectieux). C’est pourquoi de nombreux praticiens ont progressivement intégré des substituts osseux xénogènes ou alloplastiques dans leurs protocoles.
Les biomatériaux xénogènes comme le Bio-Oss (origine bovine) ou alloplastiques comme le Cerasorb (phosphate tricalcique) sont aujourd’hui largement utilisés pour les comblements osseux péri‑implantaire. Ils agissent principalement comme matrices ostéoconductrices, servant de « treillis » dans lequel les cellules osseuses du patient vont migrer et déposer un nouvel os. Leur résorption lente ou contrôlée permet de maintenir le volume obtenu pendant le temps nécessaire à l’ostéointégration des implants. Dans de nombreux cas, ces substituts sont combinés à une petite proportion d’os autogène afin de bénéficier à la fois de l’ostéogénicité de ce dernier et de la stabilité volumétrique des biomatériaux.
Le choix entre greffe autogène pure, mélange autogène/xénogène ou substitut seul dépend du volume à reconstruire, de la zone anatomique, de votre état de santé général et de la tolérance aux actes chirurgicaux supplémentaires. Pour des défauts modérés, un comblement à base de Bio-Oss ou de Cerasorb suffit souvent à recréer une crête osseuse implantable. Pour des reconstructions majeures, notamment verticales, l’os autogène reste souvent privilégié, parfois en association avec des blocs corticospongieux vissés.
Technique de comblement sinusien par voie crestale et fenêtre latérale de Caldwell-Luc
Au maxillaire postérieur, la proximité du sinus maxillaire et la résorption combinée os/alvéole/sinus rendent fréquemment nécessaire un comblement sinusien avant ou pendant la pose d’implants dentaires. Deux grandes approches coexistent : la technique par voie crestale (ou Summers) et la technique par fenêtre latérale de type Caldwell-Luc. La voie crestale est indiquée pour des élévations sinusiennes modestes (3–4 mm) lorsque la hauteur résiduelle d’os sous le sinus reste suffisante pour assurer une certaine stabilité primaire.
La technique de Caldwell-Luc, plus invasive, consiste à créer une fenêtre latérale dans la paroi osseuse du sinus afin de soulever en douceur la membrane sinusienne et d’interposer un biomatériau de comblement. Elle permet des augmentations de hauteur beaucoup plus importantes et autorise la pose d’implants de longueur standard dans des crêtes osseuses très résorbées. Bien que plus technique, elle bénéficie d’un recul scientifique important, avec des taux de succès implantaires comparables à ceux observés en os natif, à condition que la technique soit maîtrisée et que le suivi post‑opératoire soit rigoureux.
Dans la plupart des cas, le comblement sinusien est réalisé en association avec des biomatériaux xénogènes ou alloplastiques, parfois mêlés à de l’os autogène. La décision de réaliser la pose des implants simultanément au comblement ou en deux temps dépend de la hauteur osseuse résiduelle, de la qualité de l’os et de la stabilité primaire obtenue. Là encore, un examen CBCT préalable est indispensable pour mesurer avec précision les hauteurs disponibles, la forme du sinus et la présence éventuelle de septa osseux ou d’autres particularités anatomiques.
Membranes résorbables en collagène et membranes non résorbables en PTFE-e pour ROG
La régénération osseuse guidée repose sur le principe de l’exclusion sélective des tissus mous (épithélium, conjonctif) au profit des cellules osseuses. Pour cela, des membranes sont positionnées au‑dessus du greffon afin de créer un espace protégé et stable, dans lequel l’os pourra se former. Les membranes résorbables en collagène sont aujourd’hui très utilisées en ROG péri‑implantaire : faciles à manipuler, elles se dégradent spontanément en quelques mois, évitant une chirurgie de retrait. Elles conviennent bien aux défauts de petite et moyenne taille, notamment au niveau des crêtes horizontales.
Les membranes non résorbables en PTFE-e (polytétrafluoroéthylène expansé) ou en titane perforé sont réservées aux défauts plus complexes nécessitant un maintien d’espace prolongé et une haute stabilité mécanique. Elles offrent une meilleure résistance à la compression des tissus mous, mais imposent un second temps opératoire pour leur retrait, ainsi qu’un contrôle clinique strict pour prévenir toute exposition précoce. Lorsqu’elles sont associées à des greffons mixtes (autogène + xénogène), elles permettent des reconstructions osseuses tridimensionnelles particulièrement stables dans le temps.
Le choix de la membrane dépend de la topographie du défaut, de l’épaisseur des tissus mous, de votre capacité de cicatrisation et du niveau de complexité que vous êtes prêt à accepter. Dans un contexte de remplacement de plusieurs dents manquantes, ces techniques de ROG permettent souvent d’éviter des solutions prothétiques de compromis, en recréant un support osseux suffisant pour positionner les implants dentaires dans une zone idéale à la fois fonctionnellement et esthétiquement.
Délai d’ostéointégration : protocole accéléré versus période de cicatrisation conventionnelle de 3-6 mois
Historiquement, la doctrine en implantologie préconisait un délai de cicatrisation de 3 à 6 mois entre la pose des implants et leur mise en charge prothétique, afin de garantir une ostéointégration complète. Les surfaces implantaires modernes, micro‑structurées et traitées (SLA, TiUnite, etc.), ont permis l’émergence de protocoles accélérés, voire de mise en charge immédiate pour certaines situations. La question se pose alors : faut‑il toujours attendre 6 mois avant de poser la prothèse, ou peut‑on aller plus vite sans compromettre la longévité du traitement ?
Les protocoles accélérés reposent sur deux prérequis majeurs : une stabilité primaire élevée (mesurée par le torque d’insertion ou l’ISQ) et une gestion occlusale rigoureuse lors de la mise en charge. Dans des os denses et pour des implants de bonne longueur et diamètre, il est possible de poser une prothèse provisoire fixe dans les 48–72 heures, tout en laissant les implants dentaires s’ostéointégrer sous contrainte fonctionnelle contrôlée. Plusieurs études montrent alors des taux de survie comparables à ceux des protocoles conventionnels, à condition que la sélection des cas soit stricte et que la maintenance soit irréprochable.
Cependant, en présence d’os de mauvaise qualité, de greffes associées, de parafonctions importantes ou de facteurs systémiques défavorables (tabagisme, diabète mal équilibré), il reste souvent plus prudent de respecter une période de cicatrisation classique de 3 à 6 mois. Cette attente permet à l’interface os‑implant de se consolider sans contraintes excessives, réduisant le risque de défaillance précoce. Dans un plan de traitement visant à remplacer plusieurs dents manquantes, le praticien peut d’ailleurs combiner les deux approches : mise en charge immédiate sur certains implants très stables, temporisation prolongée sur d’autres, avec une prothèse transitoire adaptée.
Systèmes implantaires straumann, nobel biocare et zimmer biomet : connexions prothétiques et plateforme switching
Le succès à long terme d’une réhabilitation implantaire multi‑sites ne dépend pas uniquement de la quantité d’os ou de la qualité de la prothèse, mais aussi du système implantaire utilisé et de son interface prothétique. Des marques comme Straumann, Nobel Biocare ou Zimmer Biomet ont développé des familles d’implants dentaires aux géométries spécifiques, associées à des connexions internes ou externes et à des concepts de plateforme switching destinés à préserver au mieux l’os marginal. Le choix du système influence la stabilité mécanique de la jonction implant/pilier, la gestion des charges occlusales et la facilité de maintenance prothétique.
Les connexions internes coniques ou morse (présentes notamment sur de nombreux implants Straumann et Zimmer Biomet) offrent une excellente stabilité anti‑rotationnelle et réduisent les micro‑mouvements à l’interface, ce qui limite potentiellement la micro‑infiltration bactérienne. Les connexions externes, historiquement plus répandues, restent utilisées dans certains systèmes Nobel Biocare et présentent l’avantage d’une grande compatibilité avec divers composants prothétiques. Dans le cadre de ponts implanto‑portés ou de prothèses complètes, la précision de cette connexion est essentielle pour garantir un ajustage passif et éviter les tensions parasites sur les implants.
Le concept de plateforme switching consiste à utiliser un pilier de diamètre inférieur à celui de l’implant, créant ainsi un décalage horizontal au niveau de la plateforme. Ce recul du joint prothétique par rapport à l’os marginal a montré, dans plusieurs études, une réduction de la perte osseuse crestal au fil du temps. En conservant un « coussin » osseux autour du col implantaire, on améliore le support des tissus mous et la stabilité des papilles, ce qui est particulièrement crucial dans les zones esthétiques et pour les restaurations de plusieurs dents contiguës.
Dans la pratique, le choix entre Straumann, Nobel Biocare ou Zimmer Biomet tient aussi compte des habitudes du praticien, de l’écosystème numérique associé (bibliothèques CAO/FAO, scanbodies, composants spécifiques) et de la disponibilité locale des pièces d’origine. Pour vous, l’essentiel est de savoir que l’utilisation d’un système implantaire premium, parfaitement maîtrisé par l’équipe soignante, augmente la prévisibilité du traitement et facilite les éventuelles interventions ultérieures (ajustements, réparations, extensions du bridge implanto‑porté).
Planification numérique 3D avec CBCT et guides chirurgicaux pour pose implantaire multi-sites
Remplacer plusieurs dents manquantes par des implants exige une précision tridimensionnelle bien supérieure à celle requise pour une seule dent. C’est là que la planification numérique 3D, associant un cone beam (CBCT) et des logiciels de planification implantaire, devient centrale. Elle permet de visualiser l’anatomie osseuse dans ses trois dimensions, de repérer les structures critiques (nerfs, sinus, fosses nasales) et de simuler virtuellement le positionnement des implants dentaires en fonction de la future prothèse. En d’autres termes, on part de l’objectif prothétique pour remonter vers la chirurgie, et non l’inverse.
Cette approche « prosthetically driven » est particulièrement pertinente lorsqu’il s’agit de ponts implanto‑portés, de protocoles All-on-4/All-on-6 ou de restaurations segmentaires complexes. Elle permet d’identifier en amont les éventuels besoins de greffes osseuses, de choisir le diamètre et la longueur des implants, ainsi que l’angulation idéale pour optimiser la répartition des forces. Pour le patient, cela se traduit par des interventions plus courtes, mieux anticipées, et une réduction des imprévus per‑opératoires.
Logiciels de planification implantaire NobelClinician, blue sky plan et coDiagnostiX
Parmi les principaux logiciels de planification implantaire, NobelClinician (Nobel Biocare), Blue Sky Plan et coDiagnostiX occupent une place de choix. Ils permettent d’importer les données CBCT, de les fusionner avec les scans intra‑oraux ou les modèles numériques, puis de positionner virtuellement les implants dentaires en tenant compte de la future prothèse. Cette intégration de données offre une vision globale de votre anatomie et de la situation prothétique souhaitée, comme si l’on disposait d’une « maquette numérique » complète de votre bouche.
Ces logiciels offrent également des bibliothèques de composants spécifiques à chaque système implantaire (Straumann, Nobel, Zimmer Biomet, etc.), ce qui permet de vérifier en amont la compatibilité des piliers, des vis et des armatures prothétiques. Ils facilitent la conception des guides chirurgicaux, définissant la profondeur, l’axe et la position exacte de chaque forage. Grâce à ces outils, l’implantologie multi‑sites gagne en précision et en reproductibilité, ce qui diminue le risque de malposition implantaire, de perforation corticale ou de conflit prothétique ultérieur.
Pour vous, l’intérêt est double : une meilleure compréhension du plan de traitement grâce aux visualisations 3D, et une chirurgie plus sécurisée. Il n’est pas rare que le praticien vous montre la simulation pré‑opératoire pour expliquer pourquoi tel implant ne peut pas être posé à tel endroit, ou pourquoi une greffe osseuse est recommandée avant un bridge implanto‑porté.
Guides chirurgicaux stéréolithographiques pour positionnement tridimensionnel des implants
Une fois la planification numérique réalisée, il est possible de matérialiser physiquement cette stratégie à l’aide de guides chirurgicaux stéréolithographiques. Ces guides, imprimés en 3D, se positionnent sur vos dents restantes, votre muqueuse ou votre os, et comportent des sleeves (douilles) destinées à guider les forets et les implants selon le plan établi. Ils permettent un positionnement tridimensionnel extrêmement précis des implants dentaires, en particulier lorsqu’il y en a plusieurs dans une même arcade.
Les guides chirurgicaux se déclinent en différentes versions : guides dits « pilotés » (guidant uniquement le premier forage), guides partiellement guidés ou entièrement guidés, où l’ensemble de la séquence de forage et parfois même la pose des implants se fait à travers le guide. Dans les cas de réhabilitation complète de type All-on-4 ou All-on-6, le recours à un guide entièrement guidé permet de limiter l’ouverture d’un lambeau étendu ou même, dans certains cas, de réaliser une chirurgie flapless, moins invasive pour les tissus.
Au‑delà de la précision, ces guides contribuent aussi à la réduction du temps opératoire et à une meilleure gestion de l’anxiété du patient, car l’intervention est plus rapide et plus prévisible. Ils sont particulièrement indiqués pour les patients présentant des anatomies complexes, des volumes osseux limités ou des attentes esthétiques très élevées, où le millimètre compte pour aligner correctement les futures couronnes sur implants.
Flux numérique intégré : empreinte optique intra-orale itero et CEREC primescan
La planification numérique ne s’arrête pas à la chirurgie : elle se prolonge dans la phase prothétique grâce aux empreintes optiques intra‑orales. Des systèmes comme iTero ou CEREC Primescan permettent de scanner vos arcades dentaires et les têtes d’implants (via des scanbodies spécifiques) sans recourir aux traditionnelles pâtes d’empreinte. Le résultat est un modèle numérique extrêmement précis, immédiatement exploitable en CAO/FAO pour concevoir couronnes, bridges ou prothèses complètes sur implants.
Ce flux numérique intégré permet une meilleure communication entre le cabinet et le laboratoire de prothèse, réduit les sources d’erreur liées aux déformations de matériaux et raccourcit les délais de réalisation. Pour les restaurations étendues sur implants dentaires, la précision de l’ajustage est cruciale pour obtenir une passivité optimale du bridge implanto‑porté. Un mauvais ajustage peut générer des tensions et des micro‑mouvements, préjudiciables à long terme pour l’ostéointégration et la visserie prothétique.
Pour vous, le confort est également amélioré : les séances d’empreinte sont plus rapides, sans matériau coulant au fond de la gorge, et les retouches prothétiques sont souvent limitées à de légers ajustements occlusaux. À terme, cette chaîne numérique complète – de la planification CBCT aux empreintes optiques – permet de proposer des traitements plus personnalisés, plus précis et souvent plus rapides.
Maintenance parodontale et péri-implantaire pour prévenir la péri-implantite et la perte osseuse
Une fois les implants dentaires posés et les prothèses installées, le succès du traitement se joue sur un autre terrain : la maintenance. Comme les dents naturelles, les implants peuvent être affectés par une inflammation des tissus environnants. La mucosite péri‑implantaire, réversible si elle est prise à temps, peut évoluer vers une péri‑implantite, caractérisée par une perte osseuse progressive autour de l’implant. Or, cette pathologie est aujourd’hui reconnue comme l’une des principales causes d’échec tardif des implants, en particulier chez les patients porteurs de plusieurs implants ou de ponts implanto‑portés.
Une maintenance parodontale et péri‑implantaire structurée repose sur trois piliers : votre hygiène bucco‑dentaire quotidienne, des visites de contrôle régulières et un détartrage spécifique autour des implants. Un brossage biquotidien méticuleux, complété par l’usage de brossettes interdentaires, de fil dentaire adapté ou de jets interdentaires, est indispensable pour limiter l’accumulation de plaque et la colonisation bactérienne. Les surfaces prothétiques, notamment sous les ponts implanto‑portés et les prothèses complètes fixées, doivent être soigneusement nettoyées, parfois à l’aide de dispositifs spécifiques recommandés par votre chirurgien‑dentiste.
Au cabinet, les séances de maintenance incluent un contrôle clinique (état des gencives, présence de saignement ou de suppuration, mobilité) et radiologique périodique pour surveiller le niveau osseux. Le détartrage péri‑implantaire se fait à l’aide d’instruments adaptés (curettes en titane, inserts ultrasoniques recouverts de plastique, aéropolissage à la glycine ou à l’érythritol) afin de ne pas rayer les surfaces implantaires. En cas de mucosite débutante, des mesures simples comme un renforcement de l’hygiène, des antiseptiques locaux et un débridement mécanique suffisent généralement à rétablir une situation saine.
Dans un contexte de réhabilitation implantaire de grande étendue, cette maintenance doit être envisagée comme une composante à part entière du plan de traitement, et non comme une option. En vous engageant dans ce suivi régulier, vous maximisez la durée de vie de vos implants et de vos prothèses, tout en préservant l’esthétique et le confort de votre sourire sur le long terme. En d’autres termes, les implants dentaires constituent une base solide, mais c’est la qualité de la maintenance péri‑implantaire qui en garantit la pérennité année après année.