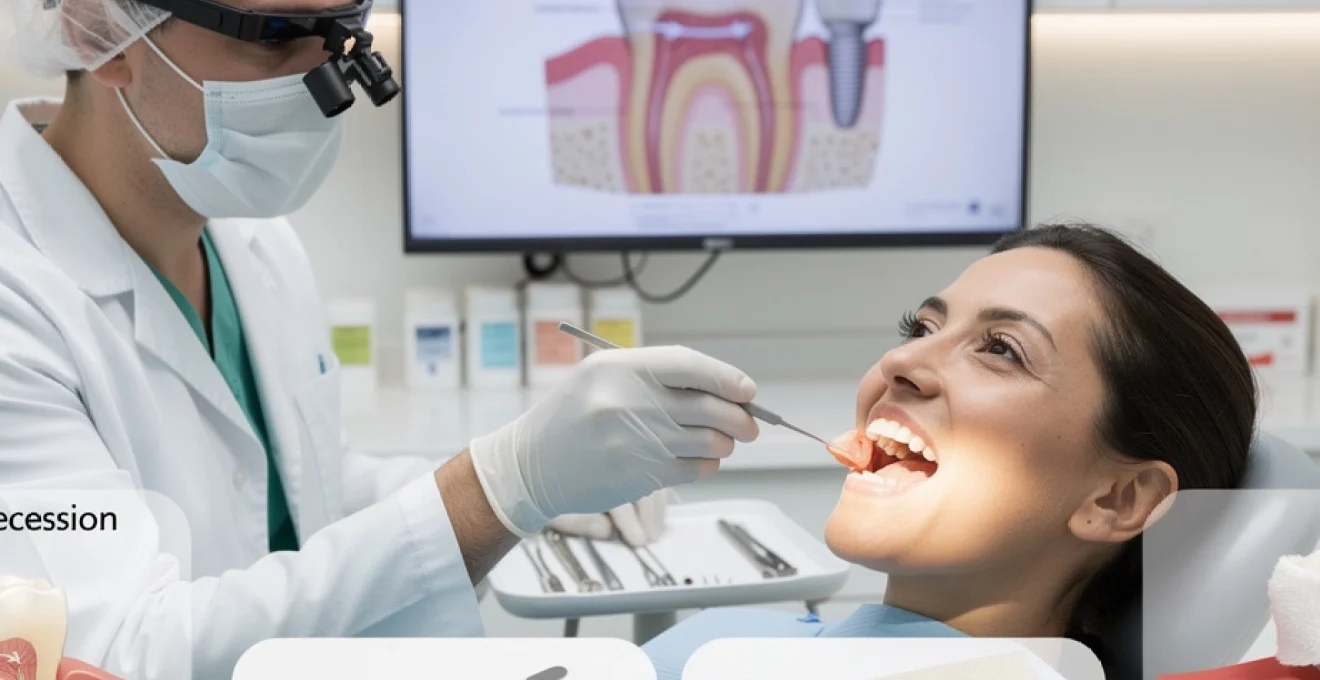
La greffe de gencive représente l’une des interventions les plus fréquentes en parodontologie moderne. Cette procédure chirurgicale, également appelée greffe gingivale, vise à traiter les récessions gingivales et à restaurer l’intégrité des tissus parodontaux. Les récessions gingivales touchent environ 50% de la population adulte, créant des problèmes esthétiques et fonctionnels significatifs. L’exposition des racines dentaires consécutive à ces récessions peut entraîner une hypersensibilité dentaire marquée et augmenter considérablement le risque de caries radiculaires. La greffe de gencive permet non seulement de corriger ces défauts tissulaires mais aussi de prévenir leur progression future.
Anatomie parodontale et pathologies nécessitant une greffe gingivale
Le parodonte, cet ensemble de tissus de soutien dentaire, comprend quatre structures fondamentales : la gencive, le ligament parodontal, le cément radiculaire et l’os alvéolaire. La gencive elle-même se divise en deux zones distinctes : la gencive attachée, fermement liée au périoste sous-jacent, et la gencive libre, mobile et non adhérente. Cette organisation anatomique complexe détermine largement les indications thérapeutiques des greffes gingivales.
Récession gingivale et classification de Miller-Cairo
La récession gingivale se définit comme un déplacement apical de la marge gingivale, exposant la surface radiculaire. La classification de Miller, révisée par Cairo en 2011, catégorise ces récessions selon leur sévérité et leur potentiel de recouvrement. Les récessions de classe I montrent une migration gingivale n’atteignant pas la jonction muco-gingivale, offrant un pronostic de recouvrement complet excellent. À l’inverse, les récessions de classe III et IV, caractérisées par une perte d’attache interdentaire significative, présentent des défis thérapeutiques considérables avec un potentiel de recouvrement radiculaire partiel ou nul.
Déficits de gencive attachée et zone de mucosité alvéolaire
La largeur de gencive attachée constitue un paramètre clinique déterminant pour la stabilité parodontale à long terme. Une bande de gencive attachée inférieure à 2 millimètres est généralement considérée comme insuffisante, particulièrement en présence d’inflammation gingivale ou de contraintes mécaniques importantes. La muqueuse alvéolaire, plus fine et mobile que la gencive attachée, ne peut assurer une protection radiculaire efficace. Cette situation justifie souvent une greffe gingivale libre pour augmenter la zone de tissu kératinisé et améliorer la résistance aux agressions bactériennes et traumatiques.
Phénotypes parodontaux fins et épais selon ochsenbein
La classification d’Ochsenbein distingue deux biotypes gingivaux fondamentaux influençant directement les décisions thérapeutiques. Le phénotype fin se caractérise par une gencive translucide, des papilles interdentaires effilées et une architecture osseuse fine. Ce biotype présente une prédisposition marquée aux récessions gingivales et nécessite souvent des interventions préventives. Le phénotype épais, à l’inverse, offre une résistance naturelle supérieure aux traumatismes grâce à sa densité tissulaire importante et sa vascularisation riche. Cette distinction morphologique guide le choix de la technique de greffe et influence significativement le pronostic thérapeutique.
<h3
Déhiscences et fenestrations osseuses péri-implantaires
Les déhiscences et fenestrations osseuses correspondent à des pertes localisées de la corticale alvéolaire entourant la dent ou l’implant. Dans le cas des implants dentaires, ces défauts se traduisent par une exposition partielle des spires, souvent au niveau vestibulaire. Cliniquement, on observe une gencive amincie, parfois inflammatoire, qui épouse mal le contour implantaire. Sans prise en charge, ces situations favorisent la péri-implantite et compromettent la stabilité à long terme de la restauration.
La greffe de gencive intervient ici comme un complément indispensable aux techniques de régénération osseuse guidée. L’augmentation de l’épaisseur du tissu kératinisé autour de l’implant permet de mieux sceller le col implantaire et de limiter la pénétration bactérienne. Plus la gencive péri-implantaire est stable et épaisse, plus le risque de récession secondaire est réduit. Cette approche combinée osseuse et muco-gingivale est aujourd’hui considérée comme un standard en implantologie moderne.
Techniques chirurgicales de prélèvement du greffon gingival
La réussite d’une greffe de gencive repose en grande partie sur la qualité du greffon prélevé. Le choix du site donneur, de la profondeur et de la technique de prélèvement influence directement la vascularisation, l’épaisseur et la stabilité du tissu transplanté. En pratique quotidienne, le palais, la zone rétro-molaire et la tubérosité maxillaire constituent les principaux réservoirs de tissu conjonctif. L’essor des matrices collagéniques a également élargi l’arsenal thérapeutique dans les cas où un prélèvement autogène est moins souhaitable.
Chaque technique chirurgicale possède ses indications et ses limites. Certaines sont privilégiées pour l’augmentation de gencive kératinisée, d’autres pour le recouvrement radiculaire esthétique. L’expérience du praticien et le phénotype parodontal initial guident le choix de la méthode. L’objectif demeure toutefois identique : obtenir un greffon vital, bien vascularisé, d’épaisseur contrôlée, capable de se stabiliser rapidement sur le site receveur.
Prélèvement épithélio-conjonctif au palais selon la technique de bruno
La technique de Bruno décrit un prélèvement épithélio-conjonctif au niveau du palais, particulièrement indiqué pour les greffes gingivales libres et certains cas d’augmentation de tissu kératinisé. Le site palatin est choisi en fonction de l’épaisseur de la gencive, idéalement entre la canine et la première molaire maxillaire. Une incision trapézoïdale ou elliptique permet de prélever un bloc constitué de l’épithélium et d’une couche de conjonctif sous-jacent, dont l’épaisseur est contrôlée au bistouri.
Cette méthode présente plusieurs avantages : épaisseur reproductible, grande surface disponible et architecture tissulaire favorable à la kératinisation. En contrepartie, la zone donneuse peut être plus inconfortable les premiers jours, nécessitant parfois la mise en place d’un pansement palatin ou d’une gouttière de protection. Bien réalisée, la technique de Bruno offre un greffon très stable, particulièrement utile pour renforcer une gencive marginale fragilisée après une récession gingivale étendue.
Greffe de tissu conjonctif enfoui par la méthode de langer et langer
La méthode de Langer et Langer constitue la référence historique pour la greffe de tissu conjonctif enfoui appliquée au recouvrement radiculaire. Contrairement à la greffe gingivale libre, seul le conjonctif est prélevé au palais, l’épithélium étant laissé en place ou repositionné secondairement. Le greffon est ensuite inséré sous un lambeau partiellement épais au niveau de la dent présentant une récession, ce qui garantit une double vascularisation par le lit receveur et le lambeau recouvrant.
Sur le plan clinique, cette technique offre d’excellents résultats de recouvrement radiculaire, souvent supérieurs à 80–90% pour les récessions de classe I et II. L’esthétique est particulièrement satisfaisante, car la couleur et le relief obtenus se rapprochent très fortement des tissus adjacents. Pour le patient, le confort est également amélioré puisque la plaie palatine est plus limitée et recouverte d’épithélium. Cette approche reste aujourd’hui l’une des plus documentées en littérature scientifique pour le traitement de la récession gingivale localisée.
Technique de prélèvement tubérositaire et zone rétro-molaire
La région tubérositaire et rétro-molaire, en particulier au maxillaire, représente une alternative intéressante au prélèvement palatin classique. Cette zone offre un tissu conjonctif généralement plus épais et plus fibreux, avec une composante graisseuse parfois importante. Ce type de greffon est particulièrement indiqué lorsque l’on souhaite augmenter le volume gingival, par exemple en regard d’implants ou dans les secteurs postérieurs peu visibles.
Le prélèvement tubérositaire requiert toutefois une excellente maîtrise anatomique : la proximité du sinus maxillaire, des branches vasculaires et des tissus mous mobiles impose une dissection prudente. En contrepartie, le site donneur est souvent mieux toléré par le patient, avec moins de gêne lors de l’alimentation ou de la phonation. La consistance dense de ce tissu en fait un allié précieux pour épaissir un phénotype fin et limiter le risque de récession gingivale future autour des dents et des implants.
Utilisation de matrices collagéniques mucograft et fibrogide
Les matrices collagéniques comme Mucograft et Fibrogide ont révolutionné certains protocoles de greffe de gencive en offrant une alternative aux prélèvements autogènes. Composées de collagène porcin hautement purifié, ces matrices tridimensionnelles servent de support à la colonisation cellulaire et à la néovascularisation. Elles sont particulièrement utilisées pour augmenter l’épaisseur du tissu péri-implantaire ou élargir la bande de gencive kératinisée sans créer de deuxième site opératoire.
Si les résultats de recouvrement radiculaire complet restent globalement meilleurs avec les greffes autogènes, les matrices collagéniques montrent des performances très satisfaisantes pour l’augmentation de volume et le confort post-opératoire. Elles réduisent la durée de l’intervention, limitent la douleur au site donneur et simplifient la gestion des cas multiples. Pour vous, patient, cela signifie souvent une récupération plus rapide et une expérience chirurgicale moins invasive, tout en conservant un résultat fonctionnel et esthétique durable.
Protocoles de positionnement et sutures en chirurgie muco-gingivale
Une fois le greffon préparé, le positionnement précis et la stabilisation par des sutures adaptées sont déterminants pour le succès de la greffe de gencive. La moindre mobilité du greffon dans les premiers jours peut compromettre sa vascularisation et conduire à une nécrose partielle ou totale. Les protocoles modernes privilégient des lambeaux bien vascularisés, positionnés sans tension, associées à des sutures fines et résorbables. La gestion des papilles interdentaires et des espaces interproximaux est tout aussi cruciale pour obtenir une intégration harmonieuse.
On peut comparer cette étape à la pose d’un “pansement biologique” qu’il faut maintenir parfaitement immobile le temps que les vaisseaux se reconnectent. Un greffon mal soutenu, trop étiré ou compressé perd rapidement sa vitalité. À l’inverse, un positionnement respectant l’architecture naturelle de la gencive, associé à des sutures atraumatiques, favorise une cicatrisation rapide et prévisible, avec un taux de succès très élevé rapporté dans la littérature.
Lambeau déplacé coronairement selon zucchelli
Le lambeau déplacé coronairement selon Zucchelli représente aujourd’hui une technique de référence pour le recouvrement radiculaire multiple au maxillaire antérieur. Contrairement aux approches classiques avec incisions verticales, cette méthode utilise des incisions intrasulculaires et des décharges festonnées qui préservent au maximum la vascularisation. Le lambeau est ensuite mobilisé en direction coronale, généralement en association avec une greffe de tissu conjonctif enfoui, pour recouvrir les racines exposées.
Sur le plan esthétique, cette technique offre des résultats remarquablement stables, avec une harmonisation des marges gingivales sur plusieurs dents contiguës. Pour vous, cela se traduit par un sourire plus homogène, sans “marches” gingivales visibles entre les dents traitées et les dents adjacentes. Les études cliniques montrent des taux de recouvrement complets très élevés pour les récessions de classes I et II, à condition que le lambeau soit parfaitement libéré et repositionné sans tension excessive.
Points de suture résorbables vicryl et techniques de tension
Les sutures jouent un rôle central dans la stabilisation du greffon et du lambeau. Les fils résorbables de type Vicryl 5-0 ou 6-0 sont fréquemment utilisés en chirurgie muco-gingivale, car ils combinent une bonne tenue mécanique et une résorption progressive compatible avec le temps de cicatrisation. Les techniques de sutures comprennent des points matelassiers horizontaux et verticaux, des points en boucle simple ou en “sling”, destinés à adapter précisément les bords du lambeau autour de la dent.
La gestion de la tension est un élément clé : un lambeau trop tendu risque de se rétracter en phase post-opératoire, compromettant le recouvrement radiculaire. À l’inverse, un lambeau insuffisamment ajusté laisse des espaces morts favorables à l’accumulation de sang et à la formation d’hématomes. Le praticien recherche donc un équilibre subtil entre stabilité et absence de traction, un peu comme on ajuste une fermeture éclair pour qu’elle tienne sans forcer sur le tissu.
Positionnement du greffon et immobilisation par gouttière
Dans certaines situations, notamment lors de greffes gingivales libres étendues ou de prélèvements palatins importants, une gouttière thermoformée peut être indiquée pour immobiliser le greffon et protéger les sites opératoires. Cette gouttière agit comme une attelle : elle répartit les forces de mastication, protège la plaie des traumatismes alimentaires et limite la friction de la langue ou des lèvres. Elle est généralement portée jour et nuit durant les premiers jours, puis progressivement réduite selon les recommandations du praticien.
Le positionnement du greffon doit respecter la future ligne gingivale désirée. Trop coronale, la greffe peut se rétracter de manière imprévisible ; trop apicale, elle ne permettra pas un recouvrement radiculaire suffisant. L’immobilisation par la gouttière complète l’action des sutures, particulièrement utile chez les patients bruxomanes ou présentant des habitudes parafonctionnelles. Vous pouvez ainsi reprendre plus rapidement une vie sociale normale tout en protégeant le travail chirurgical réalisé.
Gestion des espaces interdentaires et papilles gingivales
Les papilles interdentaires sont essentielles pour l’esthétique du sourire et la santé parodontale. En chirurgie muco-gingivale, leur préservation et leur repositionnement anatomique sont une priorité. Le chirurgien-dentiste dessine des incisions qui respectent au maximum la base des papilles et évite les pertes de volume interproximales. Des sutures fines permettent ensuite de réadapter ces papilles autour des collets dentaires, réduisant le risque d’apparition de “triangles noirs” inesthétiques.
La gestion des espaces interdentaires a également un impact fonctionnel : des papilles bien reconstruites limitent la rétention alimentaire et facilitent le contrôle de plaque. Cela contribue à la pérennité de la greffe de gencive et des tissus parodontaux adjacents. Pour vous, l’enjeu n’est donc pas seulement esthétique mais aussi hygiénique, puisque des espaces interdentaires stables et bien comblés simplifient le brossage et l’utilisation du fil dentaire à long terme.
Indications spécifiques en implantologie et orthodontie
Au-delà du traitement classique de la récession gingivale, la greffe de gencive occupe une place stratégique en implantologie et en orthodontie. Autour des implants, une bande suffisante de tissu kératinisé et une gencive épaisse contribuent à la stabilité des tissus mous et à la prévention des complications péri-implantaires. Plusieurs études ont montré qu’un phénotype épais réduit le risque de récession vestibulaire et améliore l’intégration esthétique des couronnes implantaires, en particulier dans le secteur antérieur.
En orthodontie, les déplacements dentaires hors du cadre osseux cortical peuvent fragiliser la gencive, surtout chez les patients au phénotype fin. Une greffe gingivale préventive peut alors être proposée avant ou pendant le traitement pour épaissir le tissu et limiter le risque de récession ultérieure. Cette approche “anticipative” est de plus en plus fréquente, notamment chez les adolescents et jeunes adultes dont les demandes esthétiques sont élevées. Vous l’aurez compris : la greffe de gencive ne sert pas seulement à réparer, mais aussi à prévenir et sécuriser d’autres traitements.
Cicatrisation et suivi post-opératoire de la greffe parodontale
La phase de cicatrisation conditionne directement le succès de la greffe de gencive. Dans les premiers jours, le greffon est nourri par imbibition plasmatique, avant que ne se mettent en place de nouveaux vaisseaux sanguins en provenance du lit receveur. Cette revascularisation débute généralement entre le 3e et le 5e jour, puis s’intensifie au cours de la deuxième semaine. Toute mobilisation ou traumatisme durant cette période peut rompre ces ponts vasculaires fragiles et entraîner une perte partielle du greffon.
Concrètement, le protocole post-opératoire comprend souvent des antalgiques, des anti-inflammatoires et, selon le cas, des antibiotiques. Le bain de bouche antiseptique à base de chlorhexidine est fréquemment prescrit pendant 10 à 15 jours, en remplacement du brossage direct sur la zone opérée. Vous êtes invité à éviter les aliments chauds, durs ou épicés et à privilégier une alimentation molle et tiède, type purées, pâtes, yaourts, pour ne pas solliciter excessivement la gencive greffée.
Le suivi clinique s’organise généralement en plusieurs rendez-vous : un contrôle précoce vers J7–J10 pour évaluer la cicatrisation initiale et, si nécessaire, retirer certains points de suture ; puis des visites à 1 mois, 3 mois et 6 mois pour apprécier la stabilité des tissus. À partir de 2 à 3 semaines, la gencive commence à retrouver une apparence plus naturelle, même si le remodelage complet peut prendre plusieurs mois. C’est durant cette phase que l’on observe la position définitive de la marge gingivale et l’épaisseur tissulaire obtenue.
Votre rôle est déterminant dans cette période : respecter les consignes, maintenir une hygiène rigoureuse sur les zones non opérées, éviter le tabac et limiter les traumatismes locaux. En cas de douleur intense, de saignement persistant ou de mauvaise odeur, il est indispensable de contacter rapidement le cabinet pour un contrôle. Une prise en charge précoce des petites complications permet souvent de sauver le greffon ou d’en limiter la perte.
Complications et échecs des greffes gingivales autogènes
Bien que la greffe de gencive soit une intervention fiable avec un taux de succès élevé, certaines complications peuvent survenir. Les plus fréquentes sont la douleur au site palatin, les saignements modérés et les ecchymoses locales. Ces manifestations sont le plus souvent transitoires et bien contrôlées par les traitements prescrits. Plus rarement, on peut observer une nécrose partielle du greffon, se traduisant par une zone blanchâtre puis une perte de tissu, généralement liée à une mobilité excessive ou à une vascularisation insuffisante.
Les échecs complets de greffe restent exceptionnels lorsque les indications sont bien posées et la technique rigoureusement appliquée. Ils peuvent être favorisés par le tabagisme important, un diabète déséquilibré, une hygiène bucco-dentaire déficiente ou le non-respect des consignes post-opératoires. Dans ces cas, une nouvelle intervention peut parfois être envisagée après une phase de stabilisation et de contrôle des facteurs de risque. Il est essentiel que vous discutiez ouvertement de vos habitudes de vie et de vos antécédents médicaux avec votre praticien avant la chirurgie.
À plus long terme, certaines greffes peuvent montrer une récession secondaire limitée, surtout chez les patients au phénotype très fin ou en présence de traumatismes répétés (brossage trop vigoureux, piercing, bruxisme). Ce recul partiel ne remet pas toujours en cause le bénéfice fonctionnel, notamment si l’épaisseur tissulaire globale reste améliorée. En revanche, lorsqu’un résultat esthétique très élevé est recherché, une retouche chirurgicale ponctuelle peut être discutée.
Enfin, il convient de rappeler que la greffe de gencive s’inscrit dans une stratégie globale de maintien de la santé parodontale. Sans contrôle régulier de la plaque dentaire, détartrages professionnels et adaptation des gestes de brossage, même la meilleure greffe finira par se fragiliser. En d’autres termes, la chirurgie offre une nouvelle base tissulaire, mais c’est votre hygiène quotidienne qui en garantit la longévité.