Les communications bucco-sinusiennes représentent l’une des complications les plus significatives en chirurgie dentaire et maxillo-faciale. Cette affection, qui touche des milliers de patients chaque année, constitue un véritable défi thérapeutique pour les praticiens. Lorsqu’un passage anormal se crée entre la cavité buccale et le sinus maxillaire, les conséquences peuvent aller bien au-delà d’un simple inconfort : infections récurrentes, troubles alimentaires, altération de la qualité de vie. Comprendre cette pathologie, ses causes multiples et ses solutions thérapeutiques s’avère indispensable pour anticiper les risques et optimiser la prise en charge. La fréquence croissante des interventions implantaires et la complexité anatomique de la région maxillaire supérieure rendent ce sujet particulièrement actuel dans la pratique odontologique contemporaine.
Définition anatomique et physiopathologie des communications bucco-sinusiennes
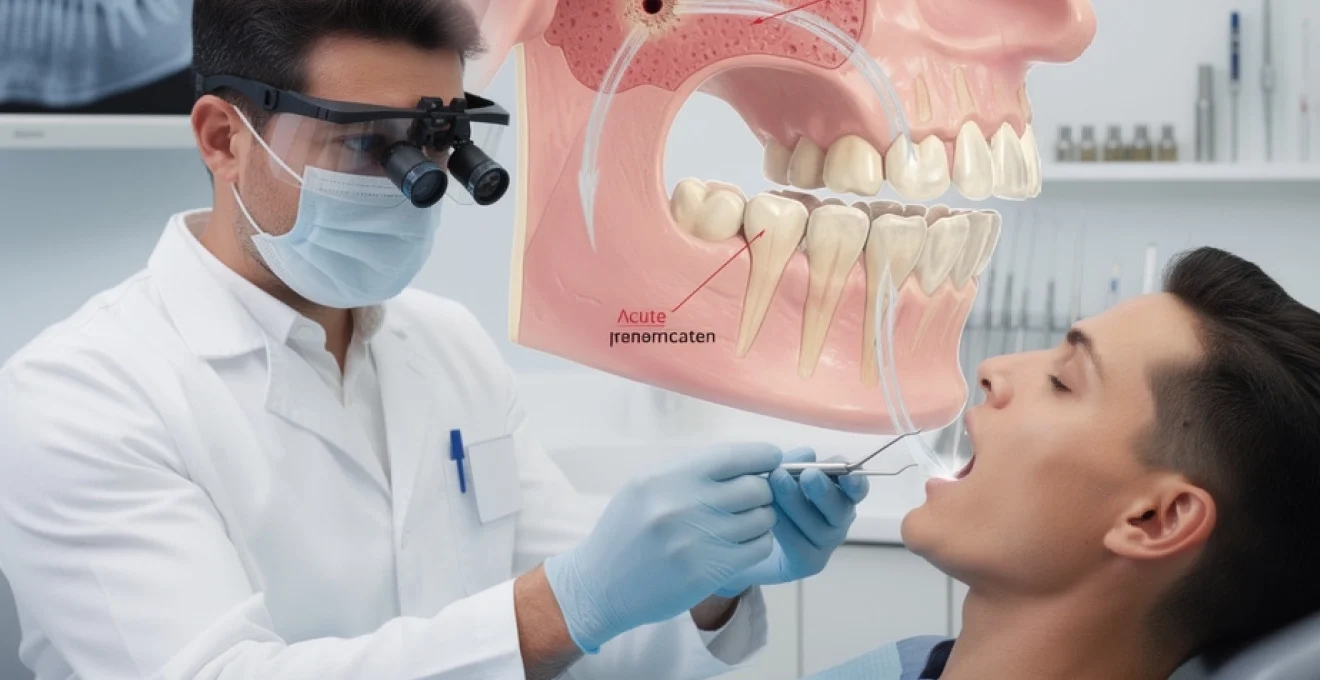
Architecture du sinus maxillaire et rapports anatomiques avec les apex dentaires
Le sinus maxillaire constitue la plus volumineuse des cavités pneumatiques du massif facial, avec une capacité moyenne de 15 à 20 millilitres chez l’adulte. Cette cavité aérienne, tapissée par la muqueuse de Schneider, présente des rapports anatomiques extrêmement étroits avec les racines dentaires des molaires et prémolaires supérieures. Les racines palatines des premières et deuxièmes molaires maxillaires peuvent même faire saillie directement dans la cavité sinusienne, séparées uniquement par une fine lamelle osseuse de quelques dixièmes de millimètre. Cette proximité anatomique explique pourquoi vous pouvez développer une communication bucco-sinusienne lors de procédures dentaires apparemment simples. Des études radiographiques récentes montrent que chez 37% des patients, l’épaisseur osseuse séparant les apex dentaires du plancher sinusien est inférieure à 2 millimètres.
Mécanismes de rupture de la membrane de schneider
La membrane de Schneider, également appelée muqueuse sinusienne, présente une épaisseur variant de 0,3 à 0,8 millimètre selon les individus. Cette membrane muqueuse respiratoire, extrêmement fragile, peut se déchirer lors de manœuvres chirurgicales même contrôlées. Le mécanisme de perforation survient généralement selon trois modalités distinctes : la traction directe lors de l’avulsion d’une racine antrale, la pression instrumentale excessive pendant un curetage, ou la conséquence d’un traumatisme iatrogène durant une ostéotomie. La fragilité de cette membrane s’accentue chez les patients fumeurs, où l’inflammation chronique réduit la résistance tissulaire de 40 à 60%. Les variations anatomiques individuelles jouent également un rôle déterminant dans la susceptibilité aux perforations sinusiennes.
Classification de killey et kay des communications oro-antrales
La classification de Killey et Kay, largement adoptée depuis 1967, distingue les communications bucco-sinusiennes selon leur dimension et leur potentiel de fermeture spontanée. Les perforations de moins de 3 millimètres de diamètre présentent un taux de cicatrisation spontanée supérieur à 75% sous réserve de conditions favorables. Les communications de 3 à 5 millimètres nécessitent généralement une surveillance rapprochée et des mesures préventives strictes. Au-delà de 5 millimètres, l’intervention chirurgicale devient quasi systématique, le taux d’échec de cicatrisation spontanée
devient très élevé, en particulier lorsque la communication intéresse une zone dentée soumise aux pressions masticatoires ou lorsqu’une infection sinusienne est déjà présente. À cette classification dimensionnelle s’ajoute la notion d’ancienneté : une communication bucco-sinusienne qui persiste au-delà de 48 à 72 heures a beaucoup plus de chances d’évoluer vers une fistule épithélialisée qu’une perforation prise en charge immédiatement. C’est pourquoi nous insistons sur l’importance d’un diagnostic précoce et d’une mise en œuvre rapide des mesures de fermeture, même pour de petites brèches apparemment bénignes.
Différenciation entre fistule bucco-sinusienne et communication aiguë
Il est fondamental de distinguer une simple communication oro-antrale aiguë d’une véritable fistule bucco-sinusienne chronique. Dans la communication aiguë, la brèche vient de se produire, les berges ne sont pas encore épithélialisées et une fermeture spontanée est encore possible si le diamètre est faible et le sinus sain. À l’inverse, la fistule correspond à un trajet épithélialisé, parfois fibreux, qui relie de façon permanente la cavité buccale au sinus maxillaire, entretenant un foyer infectieux et des sinusites récidivantes.
Cliniquement, la fistule bucco-sinusienne se manifeste par un écoulement chronique de sécrétions de mauvais goût, une mauvaise haleine persistante et parfois une modification de la voix, plus nasonnée. Vous pouvez également percevoir le passage d’air ou de liquide entre la bouche et le nez lors de la déglutition ou du brossage des dents. Sur le plan thérapeutique, une communication récente pourra être gérée par des techniques de fermeture simple, tandis qu’une fistule installée impose presque toujours une chirurgie reconstructrice associée à un traitement de la sinusite maxillaire sous-jacente.
Étiologies iatrogènes et traumatiques des perforations sinusiennes
Avulsions dentaires des molaires et prémolaires maxillaires
Les extractions des molaires et prémolaires maxillaires représentent de loin la première cause de communication bucco-sinusienne. Lorsque les racines sont antrales, c’est-à-dire en contact intime avec le plancher sinusien, le simple fait de mobiliser la dent peut rompre la fine cloison osseuse sous-jacente. Une force d’extraction excessive, un mouvement de luxation mal contrôlé ou l’utilisation d’instruments inadaptés augmentent fortement ce risque.
Dans un contexte d’infection chronique, comme un abcès ou un granulome apical, l’os alvéolaire est déjà amincit et fragilisé, ce qui facilite la création d’une brèche lors de l’avulsion. Vous comprenez ainsi pourquoi votre chirurgien-dentiste réalise systématiquement un bilan radiologique préopératoire : il permet d’anticiper la proximité des apex avec le sinus et d’adapter la technique d’extraction. Une approche atraumatique, segmentée et accompagnée d’un curetage doux limite considérablement l’apparition de ces communications oro-antrales.
Complications post-extractionnelles des dents de sagesse supérieures
Les dents de sagesse maxillaires, lorsqu’elles sont incluses ou en position ectopique, constituent un facteur de risque particulier de perforation sinusienne. Leur trajectoire d’éruption peut les placer très près du plancher sinusien, voire au sein même de la cavité sinusienne dans certains cas. Lors de l’ostéotomie et de la luxation de ces troisièmes molaires, une partie du plancher semble parfois « s’arracher » avec la dent, créant une communication bucco-sinusienne immédiate.
Après l’intervention, le patient peut ne pas percevoir tout de suite la perforation, surtout si la zone est tuméfiée ou douloureuse. Ce n’est qu’au moment de la reprise de l’alimentation ou du brossage qu’il note le passage de liquides vers le nez ou une sensation de bulles d’air dans l’alvéole. Pour éviter l’évolution vers une fistule bucco-sinusienne, il est alors primordial de respecter scrupuleusement les consignes post-opératoires : ne pas se moucher, éternuer bouche ouverte, éviter les efforts de Valsalva et consulter rapidement en cas de doute.
Perforations lors de la pose d’implants ostéo-intégrés straumann ou nobel biocare
Avec l’essor de l’implantologie, les perforations sinusiennes lors de la pose d’implants ostéo-intégrés sont devenues une cause fréquente de communication oro-antrale. Lorsqu’un implant Straumann, Nobel Biocare ou d’une autre marque est placé dans un secteur postérieur maxillaire, l’implantologiste doit composer avec un volume osseux parfois réduit, en particulier chez les patients édentés de longue date. Une planification insuffisante ou un forage trop agressif peuvent entraîner la transfixion du plancher sinusien.
Contrairement à ce que l’on pourrait penser, une légère protrusion de l’implant dans le sinus n’entraîne pas systématiquement une communication bucco-sinusienne ni une sinusite. Toutefois, si la membrane de Schneider est largement perforée, l’implant peut devenir un corps étranger intrusif, colonisé par les bactéries buccales via la communication. L’imagerie cone beam pré-implantaire et l’utilisation de guides chirurgicaux personnalisés permettent aujourd’hui de réduire significativement ce risque, à condition d’être rigoureusement appliquées.
Traumatismes lors du curetage apical et résections radiculaires
Les chirurgies endodontiques, telles que les résections apicales et les curetages larges de lésions péri-apicales, peuvent également être à l’origine de perforations sinusiennes. Lorsque la lésion kystique ou granulomateuse est volumineuse et en contact direct avec le plancher sinusien, son exérèse complète expose parfois la membrane de Schneider, voire la transperce. À ce stade, un simple curetage trop appuyé peut créer la brèche.
Vous l’aurez compris, l’enjeu est de trouver un équilibre entre l’élimination complète du foyer infectieux et la préservation maximale de la paroi osseuse résiduelle. Le recours à des instruments délicats, à une irrigation abondante et à un contrôle visuel précis réduit considérablement le risque de communication bucco-sinusienne. En cas de suspicion de perforation, une vérification immédiate par test de Valsalva et, si besoin, une fermeture peropératoire sont recommandées afin d’éviter l’installation d’une fistule chronique.
Complications des techniques de sinus lift par abord crestal ou latéral
Les élévations de sinus, ou sinus lift, constituent des procédures pré-implantaires très courantes pour augmenter la hauteur osseuse disponible. Que l’abord soit crestal (technique de Summers) ou latéral (fenestration de la paroi), le risque majeur reste la déchirure de la membrane de Schneider. Une membrane fine, un tabac chronique, des sinus déjà opérés ou des variations anatomiques augmentent la probabilité de perforation.
Si la perforation est modérée et identifiée immédiatement, il est souvent possible de la gérer par la pose d’une membrane résorbable et la poursuite prudente du comblement. En revanche, une large déchirure non contrôlée peut déboucher sur une communication bucco-sinusienne, une infection du greffon et un échec de l’ostéo-intégration des implants. C’est pourquoi un protocole rigoureux, une instrumentation adaptée et, en cas de doute, le report du geste implantologique à un second temps restent des éléments clés pour prévenir ces complications.
Diagnostic clinique et paraclinique des communications oro-antrales
Test de valsalva et signe du miroir de glassmann
Au fauteuil, le diagnostic de communication bucco-sinusienne commence par un examen clinique minutieux. Le test de Valsalva est l’un des outils les plus simples et les plus utilisés : le patient pince ses narines et expire doucement par le nez, tandis que le praticien observe l’alvéole ou la zone suspecte. L’apparition de bulles d’air ou d’un sifflement témoigne d’un passage d’air entre le sinus et la cavité buccale.
Le signe du miroir de Glassmann est un complément intéressant : en plaçant un petit miroir rhéto-buccal près de l’orifice supposé, la formation de buée lors de l’effort de Valsalva confirme la fuite d’air. Bien sûr, ces manœuvres doivent être réalisées avec prudence pour ne pas aggraver une perforation récente. En présence de douleur vive, d’écoulement purulent ou de sinusite aiguë, il est parfois préférable de s’appuyer davantage sur l’imagerie que sur des tests provoquant une hyperpression intra-sinusienne.
Imagerie cone beam et reconstruction tridimensionnelle du plancher sinusien
L’imagerie cone beam (CBCT) est aujourd’hui l’examen de référence pour l’évaluation des communications bucco-sinusiennes et du sinus maxillaire. Grâce à une reconstruction tridimensionnelle haute résolution, le praticien visualise précisément la taille de la brèche, la hauteur osseuse résiduelle et l’état de la muqueuse sinusienne. Vous voyez ainsi en images la relation exacte entre l’alvéole d’extraction, les racines dentaires voisines et le sinus.
Le cone beam permet également de détecter des facteurs aggravants, comme un épaississement muqueux supérieur à 4 mm, des polypes, des kystes mucoïdes ou des niveaux hydro-aériques témoignant d’une sinusite. Ces données sont essentielles pour décider si une simple fermeture buccale suffit ou si une prise en charge conjointe avec un ORL est nécessaire. En implantologie, le CBCT facilite la planification des trajets implantaires afin d’éviter une nouvelle perforation du plancher sinusien.
Radiographie panoramique et incidence de blondeau pour l’évaluation sinusienne
La radiographie panoramique reste un examen de première intention largement disponible pour suspecter une communication oro-antrale. Elle permet d’observer la perte de continuité du plancher sinusien, la proximité des apex dentaires et la présence éventuelle de matériel étranger (racine fracturée, fragment d’implant, corps étranger iatrogène) dans le sinus. Cependant, son caractère bidimensionnel limite l’évaluation précise des volumes et des rapports anatomiques fins.
L’incidence de Blondeau, qui est une radiographie du massif facial centrée sur les sinus maxillaires, offre une meilleure visualisation des contours sinusien et des niveaux liquidiens. Elle peut être utile dans des contextes où le cone beam n’est pas accessible ou pour un premier bilan de sinusite maxillaire odontogène. Néanmoins, pour planifier une chirurgie de fermeture de communication bucco-sinusienne ou un sinus lift, l’imagerie tridimensionnelle par CBCT reste nettement supérieure en termes de précision et de sécurité.
Protocoles thérapeutiques chirurgicaux des fermetures bucco-sinusiennes
Lambeau palatin pédiculé selon la technique de rehrmann
Le lambeau palatin pédiculé décrit par Rehrmann est l’une des techniques historiques de référence pour la fermeture des communications bucco-sinusiennes de taille moyenne à importante. Il consiste à réaliser un lambeau muco-périosté palatin, vascularisé par le pédicule palatin, que l’on bascule vers la zone de la brèche pour la recouvrir solidement. L’avantage majeur de cette technique réside dans l’excellente vascularisation du palais, gage d’une cicatrisation robuste et durable.
En contrepartie, cette approche entraîne une zone cruentée palatine qui peut être douloureuse les premiers jours et gêner temporairement l’alimentation. Vous devrez alors privilégier une alimentation molle et tiède, éviter les aliments irritants et maintenir une hygiène bucco-dentaire irréprochable. Le lambeau palatin pédiculé est particulièrement indiqué lorsque la communication est située en région prémolaire ou molaire et que la gencive vestibulaire est insuffisante pour réaliser un lambeau de translation classique.
Plastie vestibulaire par lambeau de môczàr
La plastie vestibulaire par lambeau de Môczàr, parfois assimilée à la technique de Rehrmann vestibulaire, est très utilisée pour les communications bucco-sinusiennes de petite à moyenne taille. Elle consiste à inciser la muqueuse vestibulaire en amont de la brèche, à décoller un lambeau muco-périosté et à le translater sur l’orifice de communication, où il est suturé sans tension. L’objectif est de recouvrir hermétiquement la fistule tout en préservant une bonne vascularisation.
Comme effet secondaire, le vestibule peut se retrouver légèrement raccourci, ce qui peut gêner la pose ultérieure de certaines prothèses amovibles. Cependant, pour la plupart des patients, la priorité reste la fermeture fiable de la communication et la disparition des sinusites maxillaires odontogènes récidivantes. En respectant les consignes post-opératoires (ne pas se moucher, éviter de tirer sur la lèvre, maintenir une hygiène douce avec brosse souple et bains de bouche), le taux de succès de cette plastie vestibulaire reste très élevé.
Boule de bichat et corps adipeux buccal de Chevalier-Jackson
Pour les communications bucco-sinusiennes plus larges, notamment après traumatismes ou résections tumorales, l’utilisation de la boule de Bichat (corps adipeux buccal de Chevalier-Jackson) constitue une solution de choix. Cette masse graisseuse bien vascularisée, située dans la joue, peut être mobilisée par une petite ouverture intra-buccale et tirée jusqu’à la zone de la brèche. Une fois positionnée, elle est suturée en place, puis recouverte secondairement par un lambeau muqueux.
Cette technique offre un volume de comblement important et une excellente vitalité tissulaire, ce qui en fait une option très intéressante lorsque les tissus gingivaux sont insuffisants. Pour vous, patient, l’avantage est double : fermeture de la fistule et restitution d’un plancher sinusien stable en vue d’une éventuelle réhabilitation implantaire ultérieure. Les suites post-opératoires sont généralement bien tolérées, avec un œdème modéré de la joue et une gêne transitoire à l’ouverture buccale, qui se résolvent en quelques jours.
Fermeture par lambeau lingual tunnelisé
Le lambeau lingual tunnelisé est une technique plus rarement utilisée dans la région maxillaire, mais qui illustre bien la variété des solutions chirurgicales disponibles. Elle consiste à prélever un lambeau muqueux sur une zone éloignée (souvent linguale ou palatine), puis à le faire passer sous un tunnel muqueux jusqu’au site de la communication, où il est suturé. Cette approche permet d’apporter un tissu sain et bien vascularisé dans une zone compromettue par des cicatrices ou des reprises chirurgicales.
Cette technique est surtout réservée aux cas complexes ou aux récidives de fistules bucco-sinusiennes après plusieurs tentatives de fermeture. Elle nécessite une excellente maîtrise chirurgicale et une planification minutieuse, mais peut sauver des situations qui semblaient sans solution. Pour le patient, l’enjeu est d’accepter un temps opératoire parfois plus long et des suites un peu plus lourdes en contrepartie d’une amélioration durable de la qualité de vie.
Gestion des sinusites maxillaires odontogènes associées
Antibiothérapie par amoxicilline-acide clavulanique en première intention
Une communication bucco-sinusienne ne se résume pas à un simple trou entre la bouche et le sinus : dans la majorité des cas, elle s’accompagne d’une contamination bactérienne responsable de sinusite maxillaire odontogène. L’antibiothérapie joue alors un rôle clé, en complément indispensable du geste chirurgical. En première intention, l’association amoxicilline-acide clavulanique est largement recommandée, car elle couvre efficacement la flore mixte aéro-anaérobie d’origine bucco-dentaire.
La durée du traitement varie généralement de 7 à 10 jours, adaptée en fonction de la sévérité de l’infection et de la réponse clinique. En cas d’allergie à la pénicilline, des alternatives comme la clindamycine ou certains macrolides peuvent être envisagées. Il ne faut toutefois pas oublier que l’antibiotique seul ne suffit pas : sans fermeture de la communication et, si besoin, sans drainage du sinus, la sinusite récidivera presque inévitablement. C’est la combinaison de ces approches qui permet un assainissement durable.
Méatotomie moyenne et drainage endoscopique endonasal
Lorsque la sinusite maxillaire odontogène devient chronique ou résiste à un traitement médical bien conduit, une prise en charge ORL s’impose. La méatotomie moyenne, réalisée par voie endoscopique endonasale, consiste à élargir l’orifice naturel du sinus maxillaire dans le méat moyen afin de faciliter la ventilation et le drainage des sécrétions. Cette technique mini-invasive, réalisée sous contrôle endoscopique, a largement supplanté les approches plus agressives d’autrefois.
Pour vous, cette intervention se traduit par une amélioration progressive de la respiration nasale, une diminution des douleurs faciales et une réduction des écoulements purulents. Associée à la fermeture buccale de la communication, elle permet de rompre le cercle vicieux de l’infection entretenue. La coordination entre le chirurgien maxillo-facial ou dentiste et l’ORL est alors essentielle : c’est ce travail en équipe qui garantit le meilleur pronostic à long terme.
Technique de Caldwell-Luc modifiée pour sinusites chroniques réfractaires
Dans de rares cas de sinusites maxillaires chroniques réfractaires, en particulier lorsqu’elles sont secondaires à de vastes communications bucco-sinusiennes ou à des séquelles traumatiques, la technique de Caldwell-Luc modifiée peut encore être indiquée. Elle consiste à créer une fenêtre osseuse dans la paroi antéro-latérale du sinus, par voie intra-buccale, afin de réaliser un curetage complet de la cavité et d’éliminer tous les tissus pathologiques. Une large ouverture de drainage est ensuite réalisée vers la fosse nasale.
Bien que plus invasive que la méatotomie endoscopique, cette approche reste précieuse dans certaines situations complexes, par exemple en présence de corps étrangers intra-sinusiens, de séquestres osseux ou de lésions tumorales. Pour le patient, cela implique une hospitalisation courte, une surveillance post-opératoire rapprochée et un suivi à long terme. L’objectif final reste le même : restaurer un sinus sain, ventilé et étanche vis-à-vis de la cavité buccale.
Prévention peropératoire et facteurs pronostiques de cicatrisation
La meilleure façon de gérer une communication bucco-sinusienne reste encore de la prévenir. Comment y parvenir concrètement ? D’abord, par un bilan préopératoire rigoureux associant examen clinique et imagerie adaptée, en particulier le cone beam dans les secteurs postérieurs maxillaires. Cette anticipation permet d’identifier les racines antrales, les parois osseuses amincies, les sinus déjà pathologiques et d’adapter la technique chirurgicale en conséquence.
Peropératoirement, l’utilisation d’instruments atraumatiques, le respect des tissus mous, l’éviction des forces d’extraction excessives et la réalisation systématique d’un test de Valsalva (lorsque cela est possible) constituent des gestes simples mais déterminants. En cas de doute, il vaut mieux réaliser immédiatement une fermeture préventive par lambeau que de laisser une brèche non contrôlée évoluer vers une fistule. Enfin, certains facteurs influencent fortement le pronostic de cicatrisation : le tabagisme, le diabète mal équilibré, les pathologies sinusiennes chroniques et une hygiène bucco-dentaire insuffisante.
En optimisant ces paramètres, vous augmentez très nettement vos chances de cicatrisation complète et diminuez le risque de complications à long terme. Du côté du praticien, la formation continue aux techniques de fermeture des communications bucco-sinusiennes et la collaboration étroite avec les ORL et les implantologistes sont des éléments-clés d’une prise en charge moderne et efficace. En somme, la prévention, le diagnostic précoce et un traitement chirurgical adapté constituent les trois piliers d’une gestion réussie des communications bucco-sinusiennes.