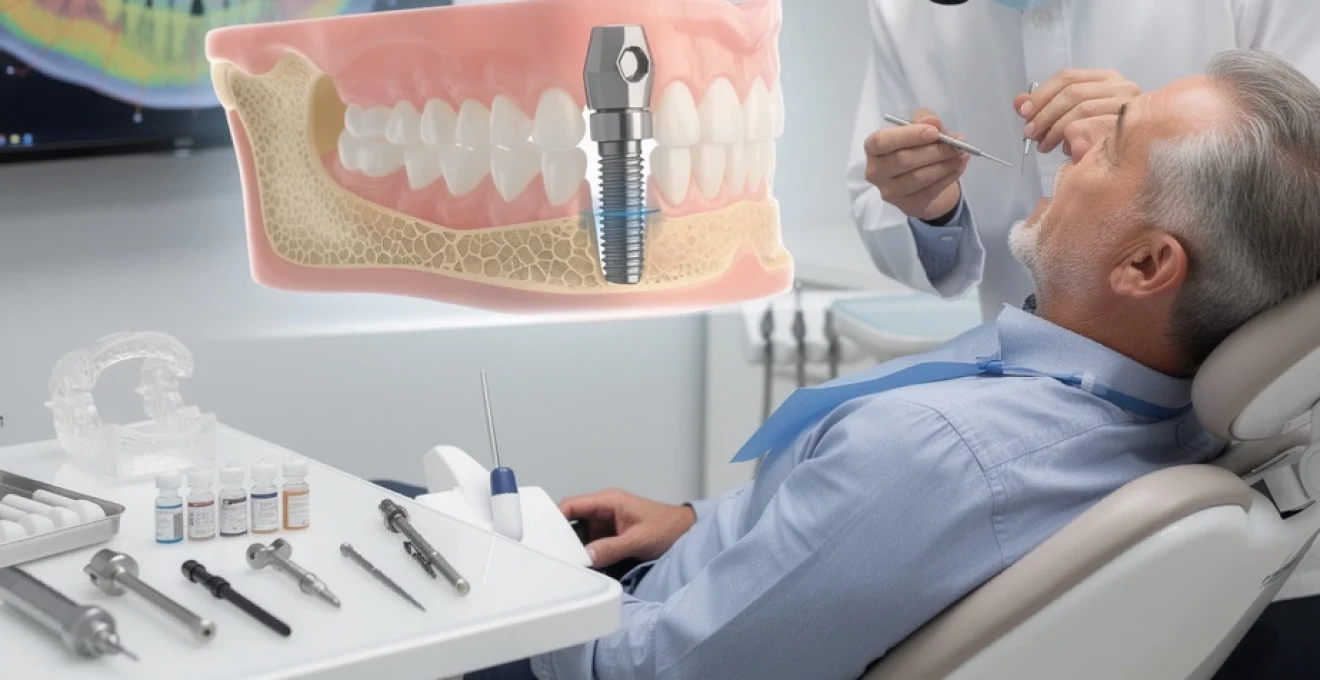
L’implantologie dentaire moderne représente une révolution thérapeutique majeure dans le domaine de la médecine dentaire. Cette discipline, fondée sur les découvertes révolutionnaires du Professeur Per-Ingvar Brånemark dans les années 1950, a transformé la prise en charge des patients édentés. Avec plus de 400 000 implants dentaires posés chaque année en France, cette technique chirurgicale offre une solution durable et esthétique pour remplacer les dents manquantes. Les avancées technologiques récentes, notamment en matière de surfaces implantaires et de chirurgie guidée par ordinateur, permettent d’atteindre des taux de succès dépassant 95% sur quinze ans. Cette expertise clinique s’appuie sur une compréhension approfondie des mécanismes biologiques et des protocoles chirurgicaux les plus avancés.
Anatomie et physiologie de l’implantologie dentaire moderne
Structure osseuse alvéolaire et processus d’ostéointégration brånemark
L’os alvéolaire constitue le support fondamental de tout implant dentaire. Cette structure osseuse dynamique présente une architecture complexe composée d’os cortical dense en périphérie et d’os spongieux trabéculaire au centre. Le processus d’ostéointégration, découvert par Brånemark, décrit la formation d’une interface directe entre l’os vivant et la surface implantaire, sans interposition de tissu conjonctif. Cette union biologique s’établit selon une séquence temporelle précise : formation du caillot sanguin dans les premières heures, migration des ostéoblastes et dépôt de tissu ostéoïde après 2 semaines, puis maturation osseuse complète entre 3 et 6 mois.
La qualité de l’ostéointégration dépend de nombreux facteurs biomécaniques et biologiques. La stabilité primaire de l’implant, obtenue par un torque de serrage optimal entre 25 et 45 Ncm, conditionne le succès de l’intégration. Les micromouvements de plus de 150 microns peuvent compromettre ce processus délicat. La vascularisation péri-implantaire joue également un rôle crucial : une irrigation sanguine adéquate favorise l’apport en nutriments et en cellules ostéogéniques nécessaires à la formation osseuse.
Biocompatibilité du titane grade 4 et alliages zirconium
Le titane commercialement pur Grade 4 demeure le matériau de référence en implantologie grâce à ses propriétés exceptionnelles. Sa biocompatibilité remarquable résulte de la formation spontanée d’une couche d’oxyde de titane (TiO2) à sa surface, créant une barrière protectrice inerte. Cette couche d’oxydation, épaisse de seulement 2 à 6 nanomètres, présente une excellente résistance à la corrosion et favorise l’adhésion des protéines ostéoconductrices comme l’ostéopontine et la fibronectine.
Les alliages de zirconium, notamment la zircone stabilisée à l’yttrium (Y-TZP), constituent une alternative prometteuse pour les patients présentant des sensibilités métalliques ou des exigences esthétiques particulières. Bien que présentant une résistance mécanique supérieure au titane (900-1200 MPa contre 550 MPa), la zircone présente certaines limitations : sensibilité au vieillissement en milieu humide et moindre capacité d’ostéointégration comparativement au titane. Les dernières générations d’implants en z
pprésentent cependant une marge de recul clinique moins importante, avec des études encore limitées au-delà de 10 à 15 ans. Dans la pratique quotidienne, le choix entre titane et zircone se fait donc au cas par cas, en fonction du biotype gingival, de la ligne du sourire et des éventuelles allergies ou intolérances déclarées par le patient. Dans tous les cas, le succès à long terme repose sur l’association d’un matériau biocompatible, d’un design implantaire optimisé et d’un environnement osseux sain.
Cicatrisation péri-implantaire et formation du ligament conjonctif
Autour d’un implant dentaire, il ne se forme pas de véritable ligament parodontal comme autour d’une dent naturelle, mais une structure de tissus mous spécifique appelée « joint muco-implantaire ». Ce complexe est constitué d’un épithélium de jonction et d’un tissu conjonctif fibreux qui s’attachent à la surface du pilier et de la partie transmuqueuse de l’implant. Les fibres conjonctives s’orientent majoritairement de manière parallèle à la surface implantaire, ce qui explique une moindre résistance aux agressions bactériennes par rapport aux fibres perpendiculaires du ligament dentaire.
La cicatrisation péri-implantaire suit plusieurs phases : phase inflammatoire initiale (J0 à J4), phase proliférative avec néoformation capillaire et fibroblastique (J4 à J21), puis phase de remodelage et de maturation (jusqu’à 8 à 12 semaines). Pendant cette période, le respect strict des consignes post-opératoires est essentiel pour éviter la rupture du caillot et la contamination bactérienne de la zone opérée. Un saignement persistant, une douleur croissante ou une suppuration doivent alerter le patient et le conduire à consulter rapidement son chirurgien-dentiste.
On peut comparer ce joint muco-implantaire à un joint d’étanchéité autour d’une fenêtre : s’il est bien conçu et entretenu, il protège durablement la structure sous-jacente ; s’il est fragilisé, les infiltrations (bactéries) peuvent provoquer des dégâts profonds (péri-implantite). C’est pourquoi la conception des piliers, la hauteur de la gencive kératinisée et la qualité de l’hygiène bucco-dentaire jouent un rôle déterminant dans la stabilité des tissus mous autour des implants.
Densité osseuse D1-D4 selon la classification misch
La classification de Misch (D1 à D4) permet de décrire la densité de l’os alvéolaire et d’adapter la planification implantaire. L’os de type D1 correspond à un os cortical très dense, souvent rencontré dans la région antérieure mandibulaire. L’os D2, composé d’une corticale épaisse et d’un os trabéculaire dense, représente la situation idéale pour la pose d’implants, avec un excellent compromis entre stabilité primaire et vascularisation. L’os D3 est plus spongieux, avec une corticale fine et un os trabéculaire de densité moyenne, fréquemment observé au maxillaire postérieur.
L’os de type D4, quant à lui, est très peu dense, essentiellement spongieux, avec une corticale minimale ; on le retrouve typiquement dans les secteurs postérieurs du maxillaire chez les patients édentés de longue date. Dans ces situations, la stabilité primaire de l’implant est plus difficile à obtenir et nécessite souvent des protocoles spécifiques : alésage sous-dimensionné, implants plus longs ou plus larges, ou recours à des techniques d’expansion osseuse et de condensation. Connaître la qualité osseuse à partir du scanner (CBCT) permet au praticien d’anticiper les éventuelles difficultés et d’ajuster son plan de traitement.
Pour vous, patient, cette notion de densité osseuse explique pourquoi deux personnes ne cicatrisent pas au même rythme, et pourquoi votre dentiste peut recommander une mise en charge différée dans certains cas. Plus l’os est dense (D1-D2), plus la stabilité immédiate est facile à obtenir, mais plus il faudra veiller à ne pas surchauffer l’os au forage ; plus l’os est fragile (D3-D4), plus la chirurgie devra être douce et la phase de cicatrisation respectée scrupuleusement.
Technologies d’implants dentaires et systèmes implantaires
Implants nobel biocare, straumann et systèmes zimmer biomet
Le marché de l’implantologie est dominé par quelques grandes marques internationales, dont les plus connues sont Nobel Biocare, Straumann et Zimmer Biomet. Ces fabricants investissent massivement dans la recherche et le développement afin d’optimiser les formes implantaires, les connexions prothétiques et les surfaces traitées. Les implants Nobel Biocare, par exemple, sont historiquement liés aux travaux de Brånemark et proposent des solutions complètes pour la mise en charge immédiate et les réhabilitations complètes de type All-on-4 ou All-on-6.
Straumann, leader mondial basé en Suisse, est particulièrement reconnu pour ses implants en titane avec surface SLA et SLActive, ainsi que pour ses solutions en zircone. Zimmer Biomet, issu du secteur orthopédique, apporte son expertise en biomatériaux et en ingénierie mécanique, avec des implants aux designs auto-taraudants et des connexions internes robustes. Pour le patient, choisir un système implantaire de grande marque, c’est bénéficier d’un suivi à long terme, d’une traçabilité rigoureuse des composants et d’une disponibilité des pièces prothétiques dans la durée.
Faut-il pour autant se focaliser sur une marque précise d’implant dentaire ? En pratique, le plus important reste la compétence du praticien, la qualité de la planification et le respect des protocoles chirurgicaux. Un bon implantologue saura sélectionner, au sein de ces gammes, le modèle le plus adapté à votre anatomie, à la zone traitée et au type de prothèse envisagé (couronne unitaire, bridge, prothèse complète fixe ou amovible).
Connexions implantaires : hexagone interne, conique morse et platform switching
La connexion implantaire désigne la manière dont le pilier se visse dans l’implant. Historiquement, l’hexagone externe a été largement utilisé, mais il a progressivement été supplanté par des connexions internes plus stables. L’hexagone interne permet un meilleur centrage du pilier et une répartition plus favorable des contraintes mécaniques. La connexion conique de type Morse, quant à elle, offre un assemblage quasi hermétique, comparable à un cône de précision en mécanique de haute technologie.
Le concept de platform switching consiste à utiliser un pilier de diamètre légèrement inférieur à celui de la plateforme implantaire. Ce décalage crée un espace horizontal entre l’implant et les tissus mous, limitant la migration apicale de l’attache conjonctive et préservant ainsi la crête osseuse marginale. De nombreuses études cliniques montrent que cette approche réduit la résorption osseuse crestale au fil des années, améliorant la stabilité esthétique des collets et des papilles.
En pratique, ces détails de connexion ne sont pas visibles pour vous, mais ils ont un impact concret sur la longévité de vos implants dentaires et sur la stabilité de la gencive. Une bonne connexion limite les micro-mouvements et les micro-fuites bactériennes au niveau du joint implant-pilier, un peu comme un pas de vis de qualité empêche les fuites dans une tuyauterie. C’est l’une des raisons pour lesquelles les systèmes implantaires premium conservent souvent une avance technologique sur les copies de moindre qualité.
Surfaces implantaires SLA, TiUnite et nanotechnologie active
La surface de l’implant joue un rôle déterminant dans la vitesse et la qualité de l’ostéointégration. La surface SLA (Sandblasted, Large grit, Acid-etched), popularisée par Straumann, est obtenue par sablage à gros grains puis attaque acide, créant une micro-rugosité qui favorise l’ancrage des cellules osseuses. La surface TiUnite de Nobel Biocare, quant à elle, est une surface oxydée anodiquement, présentant une topographie microporeuse et une charge électrique qui stimulent l’adhésion cellulaire et la formation osseuse.
Les surfaces dites « actives » ou « hydrophiles » de dernière génération, comme SLActive, sont optimisées au niveau nanométrique et conditionnées de manière à conserver une haute énergie de surface. Concrètement, elles attirent plus rapidement le sang et les protéines dès la pose de l’implant, ce qui accélère le démarrage du processus d’ostéointégration. Certaines études montrent ainsi une augmentation significative de la stabilité secondaire dès 3 à 4 semaines, ouvrant la voie à des protocoles de mise en charge plus précoces dans des cas sélectionnés.
Pour le patient, ces innovations se traduisent par des temps de cicatrisation réduits et une meilleure prédictibilité, notamment lorsqu’une prothèse provisoire est envisagée rapidement. On pourrait comparer ces surfaces modernes à un « velcro biologique » qui accroche plus vite et plus fort l’os environnant, par rapport à une surface lisse traditionnelle beaucoup plus lente à coloniser.
Implants courts, angulés et implants zygomatiques NobelZygoma
Dans certaines situations cliniques, la hauteur ou l’épaisseur osseuse est limitée, rendant difficile la pose d’implants standards sans greffe. Les implants courts (inférieurs ou égaux à 6 mm de longueur) constituent une option intéressante pour éviter une reconstruction osseuse lourde, notamment dans les secteurs postérieurs mandibulaires proches du canal dentaire inférieur. Les études récentes montrent des taux de succès comparables aux implants conventionnels, à condition de respecter des règles strictes de planification et de répartition des forces.
Les implants angulés sont fréquemment utilisés dans les protocoles de type All-on-4 ou All-on-6. En inclinant les implants postérieurs à 30-45°, il est possible d’éviter les structures anatomiques sensibles (sinus maxillaire, nerf alvéolaire inférieur) tout en maximisant la longueur utile de l’implant dans l’os. Cette approche permet de réaliser des prothèses complètes fixes sur un nombre réduit d’implants, avec mise en charge immédiate dans de nombreux cas.
Les implants zygomatiques, comme les NobelZygoma, représentent une solution de recours pour les patients présentant une atrophie sévère du maxillaire supérieur. Au lieu d’être ancrés dans l’os alvéolaire, ces implants très longs (30 à 52,5 mm) se fixent dans l’os zygomatique, au niveau de la pommette. Cette technique évite souvent des greffes osseuses multiples et permet une réhabilitation fixe rapide chez des patients totalement édentés. Elle nécessite toutefois un environnement chirurgical spécialisé et une expertise avancée en chirurgie implantaire.
Protocoles chirurgicaux et techniques opératoires avancées
Chirurgie guidée par ordinateur avec guides chirurgicaux stéréolithographiques
La chirurgie guidée par ordinateur révolutionne la pose d’implants dentaires en permettant de planifier virtuellement l’intervention à partir d’un scanner 3D (CBCT). Le praticien positionne les implants sur un logiciel dédié en tenant compte de l’os disponible, des structures anatomiques à respecter et du futur projet prothétique. À partir de cette planification numérique, un guide chirurgical stéréolithographique est fabriqué pour transférer avec précision le plan virtuel en bouche.
Ce guide, généralement en résine, se positionne sur les dents restantes ou sur la gencive et comporte des douilles métalliques qui dirigent les forets dans les axes et profondeurs prévus. Résultat : la marge d’erreur est fortement réduite, les incisions peuvent être minimisées (chirurgie flapless dans certains cas), et le temps opératoire est souvent plus court. Pour vous, cela signifie moins de douleur post-opératoire, un gonflement limité et une reprise plus rapide des activités habituelles.
La chirurgie guidée est particulièrement indiquée pour les réhabilitations complexes, les mises en charge immédiates et les patients anxieux qui souhaitent une approche la plus prédictible possible. Elle ne remplace toutefois pas l’expertise clinique : le chirurgien doit toujours être capable d’adapter son geste si l’anatomie réelle diffère de la planification, par exemple en cas de variation de densité osseuse ou de découverte peropératoire inattendue.
Mise en charge immédiate et temporisation provisoire
La mise en charge immédiate consiste à poser une prothèse provisoire fixe dans les 24 à 72 heures suivant la pose de l’implant, au lieu d’attendre 2 à 6 mois de cicatrisation. Ce protocole est particulièrement apprécié des patients, car il permet de retrouver rapidement un sourire esthétique et une fonction masticatoire partielle. Il est fréquemment utilisé dans les protocoles All-on-4 et All-on-6 pour les arcades complètes, ainsi que dans certains cas unitaires au maxillaire antérieur.
Pour être éligible à une mise en charge immédiate, plusieurs conditions doivent être réunies : stabilité primaire élevée de l’implant (torque ≥ 35 Ncm), occlusion rigoureusement contrôlée pour éviter les surcharges, et bonne qualité osseuse. La prothèse provisoire est généralement réalisée en résine et conçue pour répartir les forces de manière homogène, en limitant les contacts masticatoires dans les zones sensibles. Vous serez invité à adopter une alimentation molle pendant les premières semaines afin de protéger l’ostéointégration.
La temporisation provisoire joue également un rôle esthétique et biologique important, notamment dans le secteur antérieur. Une couronne provisoire bien conçue peut guider la cicatrisation de la gencive et le profil d’émergence, facilitant la réalisation ultérieure d’une couronne céramique parfaitement intégrée. Comme pour un plâtre provisoire sur un mur avant la peinture, cette étape intermédiaire conditionne la qualité du résultat final.
Techniques d’expansion crestale et condensation osseuse summers
Lorsque l’épaisseur de la crête osseuse est insuffisante, mais que la hauteur reste correcte, il est parfois possible d’éviter une greffe osseuse lourde en recourant à des techniques d’expansion crestale. Le principe est d’élargir progressivement la crête osseuse par des instruments spécifiques (ostéotomes, expansers vissés) plutôt que de retirer de l’os par forage conventionnel. Cette approche est particulièrement utile dans les maxillaires de type D3-D4, où l’os spongieux se laisse remodeler sans fracture.
La technique de Summers, ou sinus lift par voie crestale, repose sur le même principe de condensation osseuse, appliqué cette fois-ci au plancher sinusien. À l’aide d’ostéotomes, le praticien élève délicatement la membrane sinusienne et compacte l’os sous-jacent, créant ainsi quelques millimètres de hauteur supplémentaire pour poser un implant plus long. Dans certains cas, un biomatériau de comblement est associé pour stabiliser le volume obtenu.
Pour vous, ces techniques mini-invasives signifient souvent moins de suites opératoires et un temps de traitement global réduit par rapport à une greffe osseuse classique. Elles ne sont cependant pas indiquées dans tous les cas : en présence d’une atrophie majeure ou d’un sinus très pneumatisé, une élévation de sinus par voie latérale peut rester nécessaire. Votre chirurgien-dentiste vous expliquera, à partir de votre scanner, quelle stratégie est la plus adaptée à votre situation.
Gestion des complications peropératoires et protocoles d’urgence
Comme tout acte chirurgical, la pose d’implants dentaires peut s’accompagner de complications peropératoires qu’il convient de savoir prévenir et gérer. Les saignements abondants, les fractures de paroi osseuse, les perforations du sinus maxillaire ou du canal mandibulaire font partie des événements possibles, bien que rares lorsque la planification est rigoureuse. L’utilisation systématique d’un CBCT, le respect des distances de sécurité et le choix d’implants adaptés à la hauteur osseuse disponible permettent de réduire nettement ces risques.
En cas de perforation sinusienne, par exemple, le praticien peut décider de réduire la longueur de l’implant, d’interposer une membrane de régénération ou, dans les cas les plus marqués, de différer la pose de l’implant après traitement du sinus. Une lésion du nerf alvéolaire inférieur est beaucoup plus rare, mais impose une prise en charge immédiate : repositionnement de l’implant, traitement anti-inflammatoire et, si nécessaire, avis spécialisé en chirurgie maxillo-faciale. La clé reste la réactivité et l’information claire du patient.
Pour vous rassurer, sachez que ces situations restent exceptionnelles et que les cabinets spécialisés en implantologie disposent de protocoles d’urgence bien établis : trousse d’hémostase, médicaments adaptés, contacts référents hospitaliers. N’hésitez pas à poser toutes vos questions avant l’intervention : comprendre les risques potentiels et les moyens mis en place pour les gérer vous aide à aborder la chirurgie avec plus de sérénité.
Greffes osseuses et reconstruction pré-implantaire
Lorsque la résorption osseuse est trop importante pour poser un implant dentaire dans de bonnes conditions, une phase de reconstruction pré-implantaire est souvent nécessaire. Cette greffe osseuse peut utiliser de l’os autogène (prélevé sur le patient), des substituts osseux d’origine bovine ou synthétique, ou des mélanges de ces matériaux. L’objectif est de recréer un volume osseux suffisant en hauteur et en épaisseur pour accueillir ensuite l’implant, tout en assurant une esthétique satisfaisante des gencives.
On distingue plusieurs types de greffes : les greffes en onlay (apposées sur la crête osseuse), les comblements de défauts localisés (after extraction sockets), les élévations de sinus maxillaire par voie latérale et les régénérations osseuses guidées (ROG) avec membranes résorbables ou non résorbables. Le choix de la technique dépend de la localisation de la perte osseuse, de son étendue et de vos attentes esthétiques. Dans certains cas, la greffe et la pose des implants peuvent être réalisées dans la même séance ; dans d’autres, un délai de 4 à 9 mois est nécessaire avant l’implantation.
La ROG, par exemple, consiste à protéger le site de greffe avec une membrane qui agit comme un « échafaudage » : elle empêche la colonisation par les tissus mous et laisse le temps à l’os de se régénérer. De même que l’on protège un chantier avec une bâche pour éviter les intrusions pendant la construction, cette membrane crée un environnement privilégié pour la repousse osseuse. Le suivi post-opératoire est essentiel : visites régulières, hygiène méticuleuse et, souvent, adaptation temporaire de votre prothèse existante pour ne pas comprimer la zone greffée.
Pour vous, accepter une greffe osseuse, c’est souvent prolonger un peu la durée du traitement, mais c’est aussi maximiser les chances de succès de vos futurs implants dentaires, surtout dans les zones à fort enjeu esthétique comme les incisives supérieures. Votre implantologue vous proposera un devis détaillé et vous expliquera les bénéfices attendus, les risques possibles (infection, résorption partielle de la greffe) et les alternatives éventuelles (implants courts, implants zygomatiques, prothèses amovibles).
Prothèses implanto-portées et réhabilitations complexes
Une fois les implants ostéointégrés, commence la phase prothétique, véritable clé de voûte de la réhabilitation. Les prothèses implanto-portées peuvent être unitaires (couronne sur implant), plurales (bridge sur 2 ou 3 implants) ou complètes (arcade entière fixée sur 4 à 8 implants). Le choix entre une prothèse vissée et une prothèse scellée dépend de nombreux paramètres : accès aux vis, esthétique, facilité de maintenance, hauteur disponible entre les arcades et habitudes du praticien.
Les couronnes et bridges sur implants sont le plus souvent réalisés en céramique sur armature zircone ou en céramique pressée sur métal, pour conjuguer résistance mécanique et rendu esthétique. Dans le cas des réhabilitations complexes, une phase de prothèse provisoire longue est souvent nécessaire pour valider l’occlusion, la phonation et le soutien des lèvres avant la réalisation de la prothèse définitive. Vous pouvez ainsi tester votre nouvelle denture dans la vie quotidienne et remonter vos impressions à votre dentiste pour les derniers ajustements.
Les réhabilitations complètes de type All-on-4 ou All-on-6 reposent sur un bridge complet fixé sur un nombre réduit d’implants stratégiquement positionnés. Cette approche permet à de nombreux patients totalement édentés de retrouver une prothèse fixe, même avec un capital osseux limité. Dans certains cas, une prothèse amovible stabilisée sur implants (2 à 4 implants avec attachements boules ou barre de conjonction) représente un excellent compromis entre confort, stabilité et budget.
Comment savoir quelle solution prothétique est la plus adaptée pour vous ? Lors du bilan implantaire, votre praticien réalisera souvent un wax-up (simulation en cire) ou une maquette numérique de votre futur sourire. Ce projet prothétique sert de fil conducteur à toute la prise en charge : il oriente la position des implants, la forme des dents et même la gestion du support des lèvres. L’objectif final reste toujours le même : vous permettre de manger, sourire et parler avec naturel et confiance.
Maintenance implantaire et gestion des complications long terme
La pose d’implants dentaires n’est pas un acte ponctuel, mais le début d’un suivi à long terme. La maintenance implantaire repose sur deux piliers : votre hygiène bucco-dentaire quotidienne (brossage, brossettes interdentaires, éventuellement douche buccale) et des visites régulières de contrôle chez votre chirurgien-dentiste. La fréquence recommandée varie généralement de 6 à 12 mois selon votre profil de risque (tabac, diabète, antécédents de parodontite, nombre d’implants).
Lors de ces consultations, le praticien vérifie la stabilité des implants, l’état des gencives (absence d’inflammation ou de saignement), la profondeur des sondages péri-implantaires et la qualité de l’occlusion. Des radiographies de contrôle sont réalisées à intervalles réguliers pour surveiller le niveau osseux autour des implants. Un détartrage spécifique des surfaces implantaires est effectué, avec des instruments adaptés (embouts en titane, plastique renforcé ou ultrason basse intensité) pour ne pas rayer les implants.
Parmi les complications à long terme, on distingue les mucosites (inflammation superficielle de la gencive autour de l’implant) et les péri-implantites (inflammation associée à une perte osseuse). La mucosite est réversible si elle est prise en charge précocement par une amélioration de l’hygiène et un nettoyage professionnel renforcé. La péri-implantite, en revanche, nécessite des traitements plus lourds : décontamination mécanique et chimique, chirurgie d’accès, voire régénération osseuse dans certains cas. Plus ces affections sont détectées tôt, meilleures sont les chances de stabiliser la situation.
Il existe également des complications mécaniques possibles : dévissage ou fracture de vis prothétiques, ébréchures céramiques, usure des dents adjacentes ou antagonistes. Ces problèmes, bien que gênants, sont le plus souvent gérables par des réparations ou des remplacements ciblés, sans remettre en cause la présence des implants eux-mêmes. En respectant les rendez-vous de contrôle et en signalant rapidement tout inconfort (mobilité, bruit inhabituel, douleur à la mastication), vous donnez à votre praticien les moyens d’intervenir avant qu’un problème mineur ne devienne majeur.
En définitive, un implant dentaire bien posé, sur un os correctement préparé, associé à une prothèse de qualité et à une maintenance rigoureuse, peut fonctionner plusieurs décennies, voire toute la vie. Votre implication personnelle dans l’hygiène et le suivi est une composante essentielle de ce succès à long terme : on parle souvent de « partenariat thérapeutique » entre le patient et l’équipe soignante. C’est ce partenariat qui permet à l’implantologie moderne d’offrir non seulement un beau sourire, mais aussi une solution fonctionnelle et durable au quotidien.